Bác sĩ: ThS.BSCKII Trịnh Thị Nga
Chuyên khoa: Chuyên khoa Cơ xương khớp
Năm kinh nghiệm: 6 năm
Bệnh Behcet lần đầu tiên được mô tả vào năm 1937 bởi Hulusi Behçet từ Istanbul- Thổ Nhĩ Kỳ. Ông đã mô tả ba bệnh nhân bị loét miệng, bộ phận sinh dục, viêm màng bồ đào và hồng ban nút. Bệnh Behcet là một bệnh viêm mạch máu hệ thống tự miễn không rõ nguyên nhân. Bệnh được đặc trưng bởi các biểu hiện da niêm mạc, bao gồm loét miệng và sinh dục tái phát, các biểu hiện ở mắt, đặc biệt là viêm màng bồ đào tái phát mãn tính và viêm mạch hệ thống liên quan đến động mạch và tĩnh mạch ở mọi kích thước. Bệnh diễn biến từng đợt với cường độ khác nhau. Tần suất và thời gian của các đợt tái phát không thể dự đoán được và không theo kiểu khởi phát rõ ràng. Đôi khi, người bệnh có biểu hiện nghiêm trọng ở hệ thống tim mạch, hệ thần kinh trung ương và đường tiêu hóa. Bệnh thường khởi phát ở tuổi 30-40, hiếm khi khởi phát ở tuổi dậy thì hoặc sau 50 tuổi. Người bệnh khởi phát bệnh sớm có biểu hiện lâm sàng năng nề hơn, nguy cơ tử vong cao hơn. Ở nam giới, bệnh có ưu thế diễn biến ở mắt, thần kinh và tim mạch.
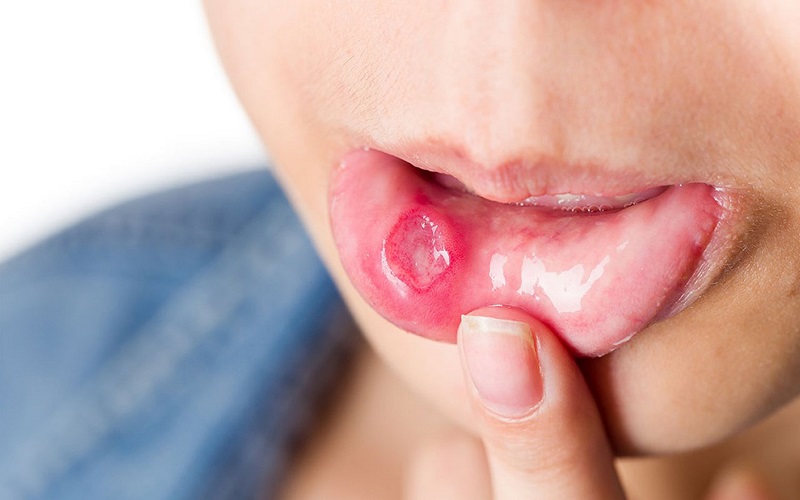
Bệnh Behcet được đặc trưng bởi các biểu hiện da niêm mạc, bao gồm loét miệng và sinh dục tái phát
Mô hình địa lý của bệnh cho thấy sự phân bố dọc theo "Con đường tơ lụa" cổ đại với tỷ lệ mắc bệnh cao ở Trung Đông. Thổ Nhĩ Kỳ có tỷ lệ lưu hành cao nhất ảnh hưởng đến 420 người trên 100.000 dân. Các nước Châu Á khác như Ả Rập Xê Út, Iran, Hàn Quốc, Trung Quốc và Nhật Bản, bệnh Behcet được phát hiện dao động trong khoảng 13,5 đến 85/100.000 người dân. Tại các nước phương Tây, tỷ lệ thấp hơn nhiều dao động từ 0,12 đến 0,64/100.000 người.Tại Hoa Kỳ, tỷ lệ hiện mắc là 5,2 người trên 100.000 dân. Ở các nước Tây Á, bệnh Behcet chủ yếu ảnh hưởng đến nam giới trong khi các nước Đông Á như Nhật Bản – Hàn Quốc bệnh lại có xu thế gặp nhiều hơn ở nữ giới.
Có nhiều giả thuyết khác nhau về nguyên nhân và cơ chế bệnh sinh của bệnh Behcet nhưng chưa có giả thuyết nào được chấp nhận hoàn toàn. Cơ chế bệnh sinh của bệnh Behcet chưa thực sự được sáng tỏ. Các yếu tố tham gia vào cơ chế sinh bệnh của bệnh Behcet là yếu tố di truyền, yếu tố môi trường và yếu tố miễn dịch. Căn bệnh này được cho là xuất phát từ một phản ứng tự miễn dịch được kích hoạt bởi các tác nhân truyền nhiễm hoặc yếu tố môi trường khác ở những người nhạy cảm về mặt di truyền.
Yếu tố di truyền. Bốn tiêu chí cho thấy bằng chứng về ảnh hưởng của di truyền đến tính nhạy cảm với bệnh Behcet là: phân bố địa lý đặc biệt, các dịp tập hợp gia đình, mối tương quan với kháng nguyên HLA lớp I (HLA-B51) và tính đa hình trong các gen kiểm soát phản ứng miễn dịch. Các nghiên cứu dịch tễ cho thấy những đất nước dọ theo con đường tơ lụa cổ đại có tỷ lệ mắc bệnh cao hơn, cao nhất là tại Thổ Nhĩ Kỳ. Người Thổ Nhĩ Kỳ nhập cư đến Đức cũng có tỷ lệ mắc bệnh cao hơn đáng kể công dân Đức. Yếu tố di truyền trong bệnh Behcet gắn kết chặt chẽ với HLA-B5. Các nhà nghiên cứu chứng minh rằng HLA-B5 không đồng nhất về thành phần và bao gồm ít nhất HLA-B51 và HLA-B52. Trong nhóm gen liên quan phức hợp hòa hợp mô chủ yếu (MHC), HLA-B51 và HLA-B5701 có liên quan đến sinh bệnh học, gặp nhiều hơn ở các quần thể dọc theo Con đường tơ lụa cũ. Các gen không phải MHC như IL-1, IL-10, IL-23, STA4, KLRC4… cũng có mối liên quan song chưa rõ ràng.
Yếu tố môi trường. Bao gồm đặc điểm địa lý, khí hậu, yếu tố truyền nhiễm đều ảnh hưởng đến bệnh. Người Thổ Nhĩ Kỳ sống tại Thổ Nhĩ Kỳ có tỷ lệ mắc bệnh cao hơn hẳn so với người Thổ Nhĩ Kỳ sống tại Đức cho thấy mối tương quan giữa yếu tố môi trường và biểu hiện bệnh. Bệnh cạnh đó, các tác nhân truyền nhiễm như vi khuẩn và/hoặc vi rút được coi là tác nhân có thể gây rối loạn phản ứng viêm ở người bệnh Behcet. Các kết quả gần đây chỉ ra rằng cả sự rối loạn sinh học đặc biệt của hệ vi sinh vật đường ruột và sự giảm sản xuất butyrate là tình trạng thường gặp trong bệnh Behcet. Do butyrate có thể thúc đẩy sự biệt hóa của các tế bào lympho T, một khiếm khuyết trong quá trình sản xuất butyrate có thể dẫn đến kích hoạt các phản ứng miễn dịch bệnh lý.

Người Thổ Nhĩ Kỳ sống tại Thổ Nhĩ Kỳ có tỷ lệ mắc bệnh cao hơn hẳn so với người Thổ Nhĩ Kỳ sống tại Đức
Yếu tố miễn dịch. Là yếu tố trực tiếp gây nên tổn thương tại các cơ quan. Người ta cho rằng ở những người cơ địa nhạy cảm (các yếu tố về di truyền) khi chịu kích thích từ môi trường sẽ kích hoạt các tế bào lympho T CD4, các tế bào này tiết cytokine viêm như INF- γ, INF- α, IL- 8, IL-21. Các yếu tố này lại hoạt hóa các tế bào miễn dịch khác như Th1, Th17, tế bào T độc gây ra viêm mạch, huyết khối và tổn thương các cơ quan.
Tổn thương niêm mạc là các tổn thương thường gặp nhất trong bệnh Behcet, song tổn thương nặng thường là viêm màng bồ đào, viêm mạch và tổn thương thần kinh trung ương.
Loét niêm mạc
Loét miệng xảy ra ở 97% đến 99% bệnh nhân mắc bệnh Behcet, và chúng thường biểu hiện sớm. Loét miệng ở bệnh Behcet tương tự như áp-tơ miệng tái phát lành tính, kích thước đa dạng từ nhỏ (<10 mm) đến lớn (> 10 mm) hoặc loét dạng herpetiform (đầu đinh ghim đến 1–3 mm). Tổn thương thường đau, tái phát, nhiều đợt, có thể ảnh hưởng đến khẩu cái mềm, khẩu cái cứng, niêm mạc miệng, lưỡi, lợi, môi và amidan làm cho người bệnh ăn uống khó khăn. Các vết loét này thường tự khỏi, không để lại sẹo.
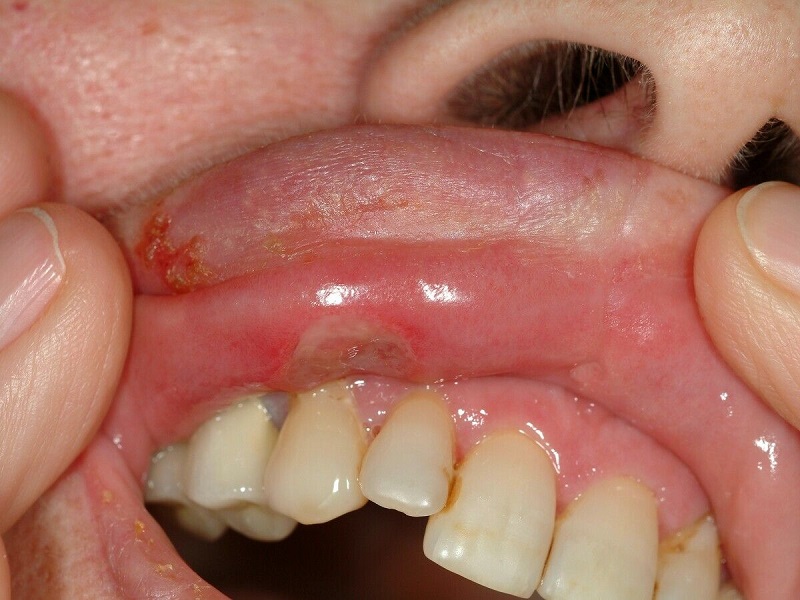
Loét miệng xảy ra ở 97% đến 99% bệnh nhân mắc bệnh Behcet
Tổn thương bộ phận sinh dục gặp ở hơn 80% bệnh nhân mắc bệnh Behcet. Những tổn thương này cũng thường xuyên tái phát và hơn 70% tổn thương ở bộ phận sinh dục để lại sẹo. Chúng thường gặp ở bìu bệnh nhân nam và âm hộ bệnh nhân nữ. Mặc dù nó không ảnh hưởng trực tiếp đến khả năng sinh sản, nhưng sự tái phát đau đớn của các vết loét ở bộ phận sinh dục ở nam hoặc nữ có thể hạn chế sinh hoạt tình dục.
Biểu hiện da
Một số biểu hiện trên da của bệnh Behcet đã được mô tả bao gồm: các tổn thương dạng sẩn, tổn thương dạng nốt ban đỏ, phát ban dạng mụn trứng cá, viêm nang giả, viêm da mủ và đôi khi phát ban dạng hồng ban đa dạng. Phổ biến nhất trong tổn thương da là hồng ban dạng nút chi dưới.
Pathergy test: phản ứng nổi bọng nước tại vị trí kim đâm sau 24-48 giờ. Đây là phản ứng đặc hiệu với bệnh Behcet. Nó dương tính ở 60-70% người bệnh Thổ Nhĩ Kỳ và châu Á nhưng lại hiếm gặp ở người bệnh Bắc Âu, Hoa Kỳ. Phản ứng này còn dương tính ở các bệnh nhân có hội chứng Swett hoặc viêm da mủ.
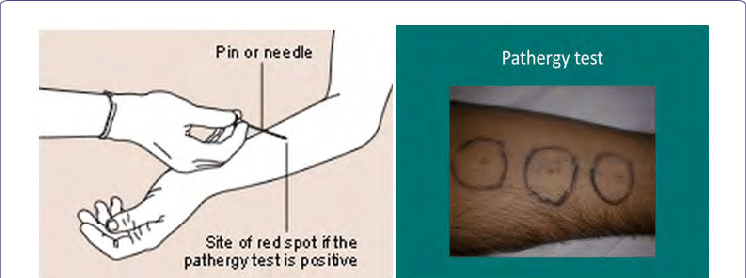
Hình ảnh test Pathergy ở bệnh nhân Behcet
Biểu hiện ở mắt
Tổn thương mắt gặp khoảng 50% bệnh nhân Behcet, thường xảy ra trong những năm đầu mắc bệnh. Đây là một biểu hiện đáng lo ngại vì nếu không được điều trị đầy đủ, nó gây mất thị lực, đặc biệt ở nam giới trẻ tuổi. Có nhiều biểu hiện ở mắt bao gồm: viêm màng bồ đào trước, viêm màng bồ đào sau, viêm màng bồ đào toàn bộ, viêm củng mạc, tổn thương mạc máu võng mạc, huyết khối động mạch võng mạc, huyết khối tĩnh mạch mắt, viêm thần kinh thị. Bệnh nhân Behcet có thể thấy biểu hiện đau mắt, mắt đỏ, rối loạn thị giác, sợ ánh sáng, mất thị lực.
Viêm màng bồ đào thường tái phát, mãn tính, gặp cả hai bên mắt và liên quan đến cả phía trước và sau màng bồ đào là phổ biến nhất trong tổn thương mắt.
Biểu hiện cơ xương khớp
Người bệnh có biểu hiện đau khớp kiểu viêm, không biến dạng, không bào mòn khớp. Các khớp đau có thể đổi xứng hoặc không, phổ biến nhất là khớp gối sau đó đến khớp cổ chân, cổ tay, khớp khuỷu. Đau cột sống và khớp cùng chậu hầu như không thấy, đây là đặc điểm để phân biệt với bệnh lý cột sống huyết thanh âm tính, một nhóm bệnh cũng có đặc điểm viêm khớp ngoại vi kèm viêm màng bồ đào. Một số bệnh nhân Behcet còn đau do đau xơ cơ.
Biểu hiện mạch máu
Biểu hiện mạch máu gặp ở 25% bệnh nhân mắc bệnh Behcet, có thể gặp ở các mạch máu lớn, mạch trung bình và mạch máu nhỏ. Thường gặp nhất là viêm tắc tĩnh mạch nông và sâu chi dưới. Đôi khi có thể thấy hội chứng Budd-Chiari. Viêm động mạch có thể gặp ở bất kỳ động mạch nào gây ra phình động mạch, loét, huyết khối và hẹp. Đây là nguyên nhân chính gây tử vong ở bệnh nhân Behcet.
Biểu hiện thần kinh
Bệnh Neuro-Behçet là một biến chứng nghiêm trọng, ảnh hưởng đến 10% bệnh nhân. 80% trong đó có tổn thương nhu mô não, 20% không tổn thương nhu mô. Tổn thương nhu mô ảnh hưởng đến đại não, thân não, tiểu não và tủy sống, có thể dẫn đến bệnh lý thần kinh sọ não, tổn thương bó tháp, tổn thương não khu trú hoặc đa não và các hội chứng thân não khác. Bệnh không nhu mô bao gồm huyết khối xoang tĩnh mạch não, tăng áp nội sọ và viêm màng não, có thể tái phát. Tuy nhiên, triệu chứng thần kinh phổ biến nhất là chứng đau nửa đầu, không phân biệt được với đau nửa đầu khác. Tổn thương thần kinh rất ít gặp đơn độc ở tiểu não hoặc thần kinh ngoại vi.
Biểu hiện đường tiêu hóa
Tổn thương ở đường tiêu hóa trong bệnh Behcet là tổn thương loét các ống tiêu hóa, gặp từ miệng xuống đến hậu môn, trong đó thường gặp nhất ở miệng, thực quản, hồi tràng và đại tràng lên, khó phân biệt với bệnh viêm ruột hệ thống (bệnh Crohn, viêm đại trực tràng chảy máu). Các vết loét khi không được điều trị có thể lan rộng gây biến chứng thủng ruột, viêm phúc mạc. Về lâm sàng, người bệnh Behcet khi có tổn thương đường tiêu hóa có các triệu chứng như: tiêu chảy, đại tiện phân máu, đau bụng và sốt.
Các biểu hiện hệ thống khác
Bệnh Behcet có thể có các biểu hiện tại tim, thận, phổi.
• Tim: Tổn thương mạch vành, viêm màng ngoài tim, viêm cơ tim, viêm nội tâm mạc, phình mạch vành, bệnh van tim và rối loạn nhịp tim.
• Phổi: Xuất huyết phế nang, viêm mạch, tràn dịch màng phổi, phình động mạch phổi, tăng áp động mạch phổi và viêm trung thất do xơ hóa.
• Thận: Suy thận, viêm cầu thận, viêm thận kẽ, phình động mạch thận và bệnh amyloidosis.
- Các biểu hiện lâm sàng của bệnh Behcet: Loét miệng, loét bộ phận sinh dục, hồng ban nút, viêm màng bồ đào, viêm mủ tiền phòng.
- Các cận lâm sàng cần làm khi nghi ngờ bệnh Behcet là:
• Tổng phân tích tế bào máu, men gan, chức năng thận.
• Xét nghiệm viêm: CRP và ESR
• Tổng phân tích nước tiểu
• X-quang ngực
Chụp X-quang ngực chẩn đoán bệnh Behcet
• Xét nghiệm phân
• Xét nghiệm tự kháng thể, xét nghiệm yếu tố di truyền (HLA-B51)
• Xét nghiệm đông máu và kháng thể kháng phospholipid
• Nuôi cấy vết loét ở bộ phận sinh dục
Các triệu chứng này không đặc hiệu trong chẩn đoán bệnh Behcet, song có giá trị định hướng chẩn đoán và chẩn đoán phân biệt
Khi có tổn thương các cơ quan trên lâm sàng cần làm các thăm dò tương ứng:
• Sinh thiết vết loét miệng làm giải phẫu bệnh, nhuộm soi trên kính hiển vi huỳnh quang: Loại trừ u hạt ở miệng và bệnh da bóng nước.
• Sinh thiết tổn thương da
• Sinh thiết vết loét cơ quan sinh dục.
• Đánh giá bệnh lý thần kinh: Cắt lớp vi tính, MRI sọ não và tủy sống, chụp mạch máu não, điện não đồ, điện cơ đồ, xét nghiệm dịch não tủy.
• Đánh giá bệnh lý cơ xương khớp kèm theo: Siêu âm, Xquang hoặc cộng hưởng từ đánh giá khớp. Xét nghiệm dịch khớp.
• Điện tâm đồ, siêu âm tim, chụp mạch vành.
• Cắt lớp vi tính lồng ngực để phát hiện các bệnh lý phổi, trung thất
• Xét nghiệm phân, nội soi đường tiêu hóa, sinh thiết tổn thương loét đường tiêu hóa.
• Nội soi tai mũi họng.
• Soi đáy mắt, chụp OCT, chụp mạch huỳnh quang, cấy dịch nội nhãn để loại trừ nhiễm trùng…
Không có biện pháp cụ thể để dự phòng bệnh Behcet. Những người có yếu tố di truyền nhạy cảm với bệnh nên cân nhắc sống tại vùng địa lý có tỷ lệ mắc bệnh thấp hơn.
Chẩn đoán bệnh Behcet dựa trên biểu hiện lâm sàng các đặc điểm đặc trưng của bệnh, sau khi loại trừ các chẩn đoán phân biệt liên quan bằng các thăm dò cận lâm sàng thích hợp. Hiện nay, các bác sỹ lâm sàng sử dụng hai tiêu chuẩn chính
Tiêu chuẩn của Nhóm nghiên cứu Quốc tế 1990
|
Tiêu chí |
Đặc trưng |
|---|---|
|
Loét miệng tái phát |
Loét miệng (từ ổ loét bé đến lớn) tái phát từ 3 lần/12 tháng. Ổ loét có thể do người bệnh tự quan sát hay bác sỹ phát hiện ra. |
|
Cộng với bất kỳ hai điều nào sau đây: |
|
|
Loét bộ phận sinh dục tái phát |
Loét hoặc sẹo áp-tơ do bác sĩ hoặc bệnh nhân quan sát |
|
Tổn thương mắt |
Viêm màng bồ đào trước, viêm màng bồ đào sau, viêm mạch máu võng mạc do bác sĩ nhãn khoa quan sát |
|
Tổn thương da |
Hồng ban nút, giả viêm nang lông hoặc tổn thương sẩn hoặc nốt mụn do bác sĩ quan sát |
|
Pathergy test dương tính |
Đọc bởi bác sĩ sau 24-48 giờ. |
Tiêu chuẩn Quốc tế 2006
Khi có từ 3 điểm trở lên được chẩn đoán là bệnh Behcet.
|
Triệu chứng |
Điểm |
|---|---|
|
Loét sinh dục |
2 điểm |
|
Tổn thương mắt |
2 điểm |
|
Loét miệng |
1 điểm |
|
Tổn thương da |
1 điểm |
|
Tổn thương mạch máu |
1 điểm |
|
Pathergy test dương tính |
1 điểm |
Chẩn đoán phân biệt
- Bệnh viêm ruột tự miễn (IBD): Ngoài tổn thương loét đường tiêu hóa, bệnh IBD và bệnh Behcet có một số đặc điểm lâm sàng giống nhau, bao gồm loét miệng, viêm màng bồ đào, viêm khớp, hồng ban nút và viêm da mủ. Sinh thiết tổn thương loét không đủ để phân biệt 2 bệnh lý này. Một số dấu hiệu có thể phân biệt là IBD có thể kèm theo viêm cột sống, viêm khớp cùng chậu trong khi bệnh Behcet thì không. Viêm màng bồ đào sau hoặc viêm màng bồ đào toàn thể, viêm mạch máu dẫn đến phình động mạch, huyết khối tính mạch, tổn thương thần kinh, test Pathergy dương tính cũng là đặc trưng của bệnh Behcet mà bệnh IBD không/rất ít gặp. Nếu không có các triệu chứng này, hầu như không thể phân biệt IBD và bệnh Behcet.
- Viêm khớp phản ứng. Viêm khớp phản ứng là một chẩn đoán phân biệt cần chú ý, vì nó cũng có thể gây ra viêm khớp ngoại vi, viêm mắt và tổn thương da. Cũng như trong IBD, viêm màng bồ đào sau và viêm màng bồ đào toàn thể, tổn thương mạch máu, hoặc sự liên quan đến thần kinh trung ương cũng hiếm gặp trong viêm khớp phản ứng. Viêm khớp cùng chậu và viêm cột sống thường gặp trong viêm khớp phản ứng trong khi không phải ở bệnh Behcet. Viêm niệu đạo, tổn thương dương vật trên quy đầu dương vật và viêm kết mạc là những đặc điểm của viêm khớp phản ứng, thường không thấy ở bệnh Behcet.
- Bệnh lupus ban đỏ hệ thống (SLE). SLE có thể có biểu hiện rất giống với bệnh Behcet và có thể liên quan đến tất cả các cơ quan liên quan đến bệnh Behcet theo một kiểu tương tự. Tuy nhiên, viêm mạch và huyết khối thường không hiện diện ở người bệnh lupus. Các tự kháng thể đặc hiệu cho SLE có thể giúp phân biệt hai tình trạng này.
- Nhiễm trùng herpes: Các tổn thương ở miệng và bộ phận sinh dục có thể được nhìn thấy trong nhiễm trùng Herpetic. Nếu nghi ngờ, cần làm xét nghiệm vi sinh loại trừ Herpes trước khi chẩn đoán Behcet.
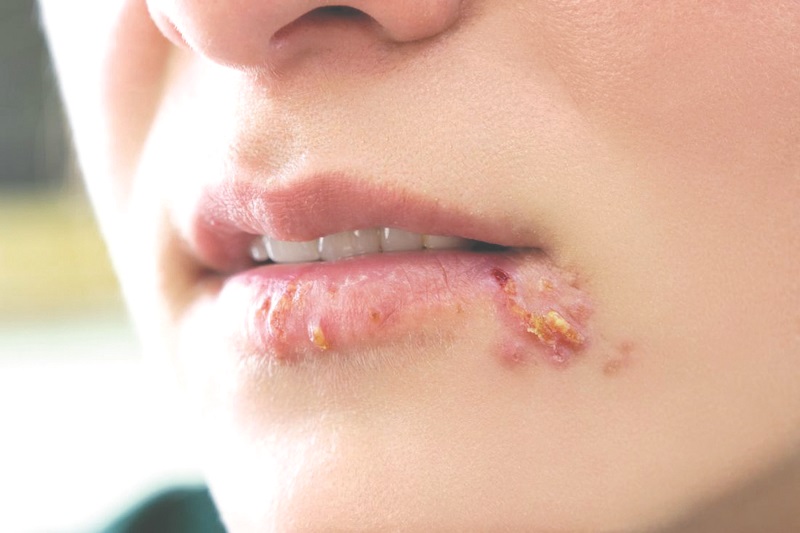
Nhiễm trùng herpes
Các chẩn đoán phân biệt khác sẽ được xem xét (tùy thuộc vào sự liên quan của các cơ quan) bao gồm: Xơ cứng bì, bệnh Celiac, bệnh Eales, Hồng ban dạng nút do nguyên nhân khác (Lao, liên cầu…), sốt Địa Trung Hải, bệnh Sarcoidosis, hội chứng Steven-Johnson, hội chứng Vogt-Koyanagi-Harada, hội chứng Swett, bệnh giang mai.
Hiện tại, không có phương pháp nào điều trị triệt để bệnh Behcet. Các điều trị tập trung vào chống viêm, hạn chế tổn thương các cơ quan, giảm tái phát và hạn chế biến chứng. Lựa chọn điều trị phụ thuộc vào các biểu hiện lâm sàng và mức độ tổn thương các cơ quan, trong đó ưu tiên điều trị tổn thương mắt, tiêu hóa, thần kinh trung ương và mạch máu bởi những tổn thương này có nguy cơ mù, biến chứng nặng gây tử vong. Các tình trạng nặng thường được điều trị kết hợp corticoid và thuốc ức chế miễn dịch (cổ điển hoặc thuốc sinh học). Để điều trị tốt cho người bệnh cần kết hợp đa chuyên khoa, điều trị theo cá thể. Liên đoàn chống thấp khớp Châu Âu (EULAR) năm 2014 đã cập nhật các hướng dẫn điều trị Behcet như sau:
1. Tổn thương da, niêm mạc.
- Tại chỗ: Corticoid bôi tại chỗ.
- Toàn thân: Colchicin nên được sử dụng để phòng ngừa tái phát tổn thương da, niêm mạc, đặc biệt khi người bệnh biểu hiện chủ yếu là ban đỏ hoặc loét sinh dục. Bên cạnh đó, các thuốc azathioprine, INF-α, kháng TNF-α hoặc apremilast (chất ức chế phosphodiesterase-4) cần được cân nhắc trong một số thường hợp cụ thể.
2. Tổn thương mắt
- Xử trí viêm màng bồ đào trong bệnh Behcet cần có sự hợp tác chặt chẽ với bác sĩ nhãn khoa với mục đích cuối cùng là ổn định và duy trì sự thuyên giảm, ngăn ngừa biến chứng mù. Bất kỳ bệnh nhân nào có tổn thương hậu phòng nên được điều trị bằng thuốc ức chế miễn dịch như: azathioprine, cyclosporine A, INF-α, kháng TNF-α. Glucocorticoid toàn thân nên dùng phối hợp các thuốc trên, không nên dùng đơn độc.
- Bệnh nhân có đợt viêm màng bồ đào cấp tính đe dọa thị giác đợt đầu hoặc tái phát nên được điều trị bằng glucocorticoid liều cao, infliximab hoặc interferon-alpha. Tiêm glucocorticoid nội nhãn cũng cho những bệnh nhân bị đợt cấp một bên là biện pháp hỗ trợ cho điều trị toàn thân.
3. Viêm màng bồ đào đơn độc
Thuốc ức chế miễn dịch toàn thân nên sử dụng cho những trường hợp có yếu tố tiên lượng xấu như: nam giới, bệnh khởi phát sớm, tuổi trẻ.
4. Huyết khối tĩnh mạch sâu cấp tính
Để điều trị huyết khối tĩnh mạch sâu cấp tính ở bệnh Behcet, nên dùng glucocorticoid và thuốc ức chế miễn dịch như azathioprine, cyclophosphamide hoặc cyclosporine-A.
5. Huyết khối tĩnh mạch tái phát
Xem xét sử dụng kháng TNF-α ở những người bệnh khó điều trị. Cân nhắc sử dụng thuốc chống đông.
6. Tổn thương động mạch
Để điều trị phình động mạch, nên dùng corticoid và cyclophosphamide liều cao. Trong trường hợp kháng thuốc, xem xét dùng thuốc kháng TNF-α. Đối với bệnh nhân có nguy cơ chảy máu lớn, thuyên tắc mạch nên ưu tiên phẫu thuật, không nên trì hoãn nếu bệnh nhân có triệu chứng. Đối với phình động mạch ngoại vi, nên điều trị nội khoa bằng cyclophosphamide và corticoid trước can thiệp sửa chữa.
7. Tổn thương đường tiêu hóa
Để đánh giá tổn thương đường tiêu hóa, người bệnh cần được nội soi xác định tổn thương, loại trừ loét do NSAIDs, bệnh viêm ruột tự miễn, lao ruột.
Những trường hợp có biến chứng thủng, chảy máu, tắc nghẽn cần can thiệp Ngoại khoa cấp cứu. Nên sử dụng glucocorticoid kết hợp 5-ASA hoặc azathioprine. Với người bệnh nặng, tái phát nhiều đợt, kém đáp ứng với các thuốc trên, cân nhắc sử dụng thuốc kháng TNF-α và hoặc thalidomide.
8. Tổn thương thần kinh
Với tổn thương thần kinh cấp tính, nên điều trị bằng glucocorticoid liều cao sau đó giảm dần kết hợp thuốc ức chế miễn dịch như azathioprine. Nên tránh Cyclosporine. Nếu tổn thương nặng, trường hợp đáp ứng điều trị kém nên sử dụng thuốc kháng TNF-α. Với huyết khối mạch não, cân nhắc sử dụng chống đông trong thời gian ngắn.
9. Điều trị chung
- Nên sử dụng Colchicin ngay từ đầu ở những bệnh nhân có viêm khớp.
- Tổn thương một bên mắt có thể tiêm corticoid nội nhãn.
- Các trường hợp mãn tính, tái phát nên sử dụng azathioprine, INF-α, kháng TNF-α.
10. Tiên lượng
Bệnh Behcet không có thuốc điều trị đặc hiệu, nó có tỷ lệ mắc bệnh và tử vong đáng kể. Tiên lượng xấu và tỷ lệ tử vong cao hơn liên quan đến giới tính nam và khởi phát bệnh sớm. Các nguyên nhân chính gây tử vong bao gồm vỡ phình động mạch phổi và ngoại vi, tổn thương thần kinh trung ương và tiêu hóa. Sự liên quan đến thận, đặc biệt là bệnh amyloidosis, cũng có tiên lượng xấu. Tuy nhiên, 60% các tổn thương nặng gặp trong những năm đầu bị bệnh, sau đó đa phần người bệnh thuyên giảm dần cũng như giảm tỷ lệ tổn thương cơ quan và tử vong.
Các biến chứng của bệnh là
• Tổn thương thần kinh không phục hồi
• Vỡ phình mạch
• Mù
• Thủng, xuất huyết tiêu hóa, tắc ruột
• Sảy thai do viêm mạch máu nhau thai.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
