Bác sĩ: ThS.BS Dương Thị Thuỷ
Chuyên khoa: Nhi khoa
Năm kinh nghiệm: 15 năm
Bệnh Kawasaki (KD) là một trong những bệnh lý mạch máu phổ biến ở thời thơ ấu chỉ sau viêm mạch immunoglobulin A (IgA). Tỷ lệ mắc bệnh KD cao nhất ở trẻ em sống ở Đông Á (ví dụ: Nhật Bản, Hàn Quốc, Đài Loan) hoặc có tổ tiên là người châu Á sống ở các khu vực khác trên thế giới. Bệnh thường tự giới hạn, với biểu hiện sốt và các biểu hiện viêm cấp tính khác, bệnh kéo dài trung bình 12 ngày nếu không được điều trị.
Căn nguyên của Kawasaki vẫn chưa được biết. Sự xâm nhập của tế bào viêm vào mô mạch kawasaki dẫn đến tổn thương mạch máu, nhưng tác nhân kích thích sự xâm nhập gây viêm này vẫn chưa được xác định.
Kawasaki có thể gây ra nhiều biến chứng tim mạch, bao gồm chứng phình động mạch vành, bệnh cơ tim với suy giảm sức co bóp cơ tim và suy tim, nhồi máu cơ tim, loạn nhịp tim và tắc động mạch ngoại vi. Những biến chứng này có thể tiến triển và dẫn tới tử vong đặc biệt ở trẻ em không được điều trị đầy đủ. Biến chứng đã giảm đáng kể do kết quả của liệu pháp globulin miễn dịch tiêm tĩnh mạch. Chẩn đoán sớm là rất quan trọng để đạt được kết quả điều trị tối ưu.

Kawasaki có thể gây ra nhiều biến chứng tim mạch
Tỷ lệ mắc bệnh Kawasaki cao nhất ở trẻ em sống ở Đông Á. Tỷ lệ mắc bệnh ở các nước kém phát triển phần lớn vẫn chưa được biết đến và việc thu thập thông tin có thể không đầy đủ. Kawasaki đặc biệt khó chẩn đoán ở những khu vực vẫn còn phổ biến bệnh sởi vì biểu hiện tương tự nhau. Nhiều quốc gia trên thế giới đã chứng minh sự gia tăng số lượng trẻ em được chẩn đoán mắc bệnh Kawasaki kể từ đầu những năm 2000.
Trẻ em trai bị ảnh hưởng phổ biến hơn 50% so với trẻ em gái. Tám mươi đến 90 phần trăm trường hợp xảy ra ở trẻ em dưới năm tuổi, mặc dù Kawasaki tương đối phổ biến ở trẻ em dưới sáu tháng (khoảng 10 phần trăm số ca nhập viện ở Hoa Kỳ). Hiếm khi xảy ra sau thời thơ ấu, mặc dù trẻ lớn hơn có thể phát hiện Kawasaki và thường chậm trễ trong chẩn đoán và tỷ lệ bệnh mạch vành cao hơn.
Dịch tễ học của bệnh được minh họa bằng phân tích dữ liệu từ Hệ thống Thông tin Y tế Nhi. Khoa (PHIS) xác định 4811 bệnh nhân đã được điều trị tại 27 bệnh viện ở Hoa Kỳ từ năm 2001 đến 2006. Tuổi trung bình khi nhập viện lần đầu là 3,4 tuổi (từ 1 tháng đến 21,3 tuổi), và 60% bệnh nhân từ một đến bốn tuổi. 60% bệnh nhân là nam giới. Bệnh nhân gốc châu Á chiếm đa số trong nhóm Kawasaki trong dữ liệu PHIS (6,9 so với 1,6%).
Tại Nhật Bản, có báo cáo nguy cơ Kawasaki tăng gấp 10 lần đối với trẻ em có anh chị em mắc bệnh và tăng gấp hai lần đối với những trẻ có cha hoặc mẹ bị mắc bệnh trước đó. Ở Bắc Mỹ, có báo cáo trường hợp gia đình có nhiều thành viên bị ảnh hưởng, nhưng dữ liệu không đủ để xác định liệu có gia tăng nguy cơ gia đình phát triển Kawasaki hay không.
Căn nguyên của Kawasaki vẫn chưa được biết. Nhiều giả thuyết đã được đề xuất dựa trên dữ liệu bệnh lý học, dịch tễ học và nhân khẩu học. Nhiễm trùng bởi một hoặc nhiều tác nhân thường gây ra tình trạng không có triệu chứng hoặc không viêm mạch ở hầu hết trẻ em, nhưng dẫn đến Kawasaki ở những người có khuynh hướng di truyền, phù hợp với dữ liệu dịch tễ học. Nhiều trường hợp khác nhau trong nhiều năm đã báo cáo các đợt bùng phát Kawasaki cục bộ, mỗi đợt liên quan đến một loại vi khuẩn hoặc vi rút gây bệnh khác nhau như parvovirus B19, Propionibacterium, bocavirus ở người, và nhiều loại khác.
Cuộc tranh luận chủ yếu liên quan đến việc liệu Kawasaki là do một tác nhân duy nhất, trước đây chưa được xác định hay do phản ứng miễn dịch học với nhiều loại tác nhân gây ra. Điểm này vẫn chưa được giải quyết, mặc dù khả năng Kawasaki do tác nhân duy nhất dường như ít xảy ra hơn trong loạt trường hợp ở các nghiên cứu huyết thanh học, di truyền và miễn dịch.
- Đáp ứng miễn dịch - Kawasaki là một bệnh viêm toàn thân, đặc biệt ảnh hưởng đến các động mạch cỡ trung bình, đặc biệt là động mạch vành. Các nghiên cứu bệnh học chỉ ra rằng nhiều cơ quan và mô có liên quan, nhưng những di chứng lâu dài dường như chỉ xảy ra ở động mạch. Tổn thương mạch máu xuất hiện do sự xâm nhập của tế bào viêm vào các mô mạch máu. Kích thích cho sự xâm nhập này vẫn chưa được biết rõ, nhưng nó xâm nhập sâu nhất trong các động mạch vành và có thể liên quan đến sự phá hủy các tế bào nội mô, lớp đệm và các tế bào cơ trơn trong những trường hợp nghiêm trọng. Sự phá hủy các sợi elastin và collagen và mất tính toàn vẹn cấu trúc của thành động mạch dẫn đến giãn và hình thành túi phình. Các tế bào viêm xâm nhập vào động mạch vành có thể bao gồm bạch cầu trung tính, tế bào T (đặc biệt là tế bào T CD8), bạch cầu ái toan, tế bào huyết tương (đặc biệt sản xuất IgA) và đại thực bào.
- Căn nguyên truyền nhiễm - Nhiều dữ liệu dịch tễ học cho thấy Kawasaki được gây ra hoặc kích hoạt bởi một hoặc các tác nhân có thể lây truyền. Sự ủng hộ cho lý thuyết này xuất phát từ những điểm tương đồng sau đây giữa Kawasaki và các bệnh truyền nhiễm khác ở trẻ em:
+ Kawasaki được đặc trưng bởi một cơn sốt phát ban kèm theo viêm hạch và viêm niêm mạc. Đây là những đặc điểm tương tự như những đặc điểm của các bệnh truyền nhiễm, chẳng hạn như nhiễm virus adenovirus, bệnh sởi và bệnh ban đỏ.
+ Có sự gia tăng theo mùa vào mùa đông và mùa hè.
+ Bệnh thường xảy ra trong các vụ dịch, và sự lây lan bệnh giống như làn sóng địa lý trong các đợt dịch đã được ghi nhận. Con trai dễ mắc bệnh hơn con gái.
+ Anh chị em của trẻ em mắc bệnh Kawasaki ở Nhật Bản có nhiều nguy cơ phát triển bệnh, thường xảy ra trong vòng một tuần sau khi bắt đầu ca bệnh.
+ Bệnh thường gặp ở trẻ dưới 5 tuổi nhưng hiếm gặp ở trẻ dưới 6 tháng. Sự hiếm gặp ở trẻ sơ sinh có thể được giải thích bằng cách chuyển giao miễn dịch thụ động từ mẹ sang con qua rau thai đối với (các) tác nhân gây nhiễm trùng.

Bệnh thường gặp ở trẻ dưới 5 tuổi nhưng hiếm gặp ở trẻ dưới 6 tháng
+ Có sự phân cụm theo không gian và thời gian của các trường hợp.
+ Hội chứng viêm đa hệ ở trẻ em - Bệnh do coronavirus 2019 (COVID-19) có liên quan đến hội chứng tăng viêm. Trẻ em có thể bị suy các cơ quan liên quan đến đường tiêu hóa, tim, hệ thần kinh trung ương, thận và các hệ thống khác. Tình trạng viêm nặng, tăng bạch cầu, rối loạn đông máu và tăng kali huyết tương tự như hội chứng kích hoạt đại thực bào hoặc sốc nhiễm độc ở một số trẻ em. Những người khác phát triển các triệu chứng da niêm mạc giống như ở Kawasaki. Trong 1% các trường hợp như vậy, có thể phát triển giãn động mạch vành, và thậm chí hình thành các túi phình động mạch vành khổng lồ.
- Yếu tố di truyền - Các yếu tố di truyền dường như góp phần vào cơ chế bệnh sinh của rối loạn này, gợi ý bởi tần suất gia tăng của bệnh ở các nhóm người gốc Á và Mỹ gốc Á và giữa các thành viên trong gia đình có người mắc bệnh. Các biến thể hoặc đa hình của các gen sau có liên quan đến việc tăng tính nhạy cảm với Kawasaki:
+ Inositol 1,4,5-trisphosphate gen 3-kinase C ( ITPKC ) trên nhiễm sắc thể 19q13,2.
+ ITPKC hoạt động như một chất điều hòa âm tính đối với sự hoạt hóa tế bào T, bao gồm phiên mã interleukin (IL) 2. Tính đa hình nucleotide đơn (SNP) liên quan đến tính nhạy cảm với kawasaki dẫn đến tác dụng ức chế yếu hơn khi hoạt hóa tế bào T. Bệnh nhân có SNP này có thể có phản ứng tế bào T mạnh mẽ hơn trong một bệnh viêm, chẳng hạn như Kawasaki, so với những người không có sự thay đổi alen này. Tuy nhiên, tính đa hình này không đủ phổ biến ngay cả trong dân số Nhật Bản để giải thích phần lớn các trường hợp Kawasaki.
+ Angiopoietin 1 ( ANGPT1 ) và gen yếu tố tăng trưởng nội mô mạch máu A ( VEGFA ).
+ Các gen mã hóa thụ thể chemokine CCR5 và phối tử chính của nó CCL3L1. Cassette liên kết adenosine triphosphate (ATP), phân họ C, gen thành viên 4 ( ABCC4 ). ABCC4 là một chất vận chuyển nucleotide chu kỳ liên quan đến sự di chuyển của các tế bào đuôi gai và dòng chảy của tế bào của prostaglandin.
+ Các nghiên cứu về mối liên kết trên toàn bộ bộ gen đã cho thấy các locus nhạy cảm tiềm ẩn khác, bao gồm sự đa hình chức năng trong gen thụ thể immunoglobulin G ( FCGR2A ).
+ Ngoài việc là một yếu tố nhạy cảm giả định, ITPKC có liên quan đến việc tăng nguy cơ phình động mạch vành.
- Các yếu tố môi trường cũng đã được đề xuất như là tác nhân gây ra Kawasaki. Sự chồng chéo giữa biểu hiện ở da của Kawasaki với biểu hiện da do nhiễm độc thủy ngân, dẫn đến các đề xuất rằng thủy ngân có thể đóng một vai trò gây bệnh trong Kawasaki. Tương tự, mối liên hệ thường xuyên giữa Kawasaki và bệnh dị ứng, đặc biệt là viêm da dị ứng, đã tạo cảm hứng cho việc tìm kiếm tính nhạy cảm miễn dịch. Điều này đã dẫn đến các giả thuyết khác nhau liên quan đến dị nguyên như mạt bụi, phấn hoa.. trong căn nguyên của Kawasaki, mặc dù một lần nữa, dữ liệu bổ sung được tích lũy theo thời gian không cung cấp hỗ trợ cho những lý thuyết này. Phân tích các biến đổi theo mùa của dịch bệnh Kawasaki đã gợi ý cho một nhóm rằng các ca bệnh có liên quan đến các luồng gió cực lớn từ Trung Á, có khả năng mang theo chất kích hoạt kháng nguyên trong không khí trong tầng đối lưu.
Bất chấp sự hợp lý của những giả thuyết này và nhiều giả thuyết khác, thật khó có thể lý giải làm thế nào mà một yếu tố môi trường đơn lẻ lại có thể gây ra một căn bệnh phổ biến như Kawasaki xảy ra vào mọi thời điểm trong năm và ở hầu hết mọi quốc gia trên Trái đất. Do đó, giống như các bệnh viêm mạch máu ở trẻ em khác như viêm mạch IgA, Kawasaki có thể xảy ra ở những người nhạy cảm về mặt di truyền sau khi tiếp xúc với bất kỳ tác nhân gây nhiễm trùng và / hoặc môi trường nào.
Các đặc điểm lâm sàng của Kawasaki phản ánh tình trạng viêm lan rộng của các động mạch cỡ trung bình. Chẩn đoán dựa trên bằng chứng về tình trạng viêm toàn thân (ví dụ, sốt) kết hợp với các dấu hiệu viêm da niêm mạc.
- Viêm kết mạc không đặc hiệu hai bên, đỏ ở môi và niêm mạc miệng, phát ban, thay đổi tứ chi và nổi hạch cổ thường phát triển sau một thời gian ngắn, triệu chứng không đặc hiệu của các triệu chứng hô hấp hoặc tiêu hóa. Những dấu hiệu lâm sàng đặc trưng này là cơ sở cho tiêu chuẩn chẩn đoán Kawasaki.
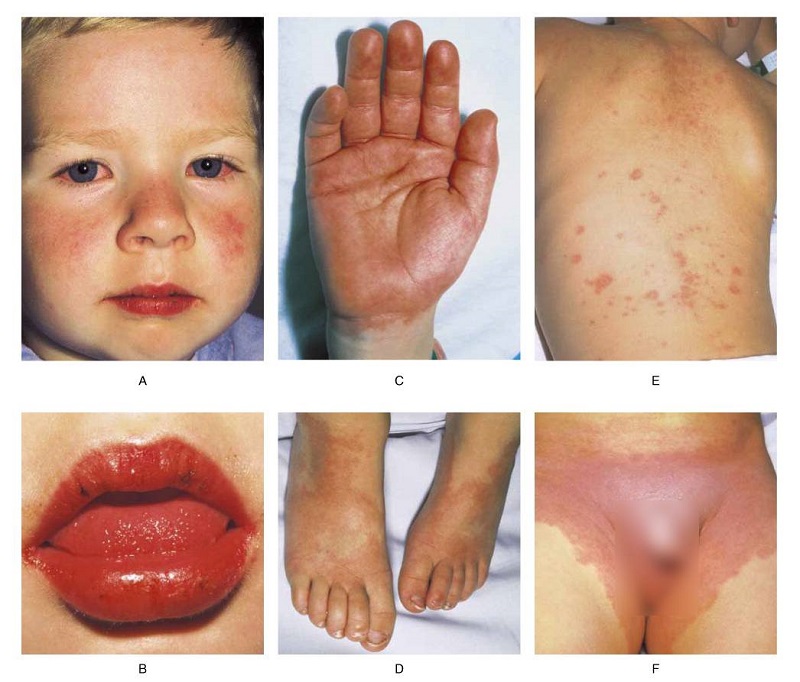
Những dấu hiệu lâm sàng đặc trưng này là cơ sở cho tiêu chuẩn chẩn đoán Kawasaki
Sự khác biệt về tuổi tác có ảnh hưởng lớn nhất đến khả năng phát triển các biểu hiện kawasaki trên da của bệnh nhân. Các phát hiện về màng nhầy ở miệng được thấy trong khoảng 90 phần trăm các trường hợp Kawasaki, phát ban đa hình từ 70 đến 90 phần trăm, thay đổi tứ chi trong 50 đến 85 phần trăm, thay đổi ở mắt> 75 phần trăm và nổi hạch cổ tử cung trong 25 đến 70 phần trăm trường hợp.
Những phát hiện này thường không xuất hiện đồng thời và không có thứ tự xuất hiện điển hình. Ví dụ, một số bệnh nhân chỉ phát sốt và nổi hạch cổ vào thời điểm nhập viện (được gọi là kawasaki với hạch cổ cô lập, KDiL). Trong một loạt trường hợp, những bệnh nhân này có xu hướng già hơn và diễn biến nặng hơn, tăng nguy cơ mắc bệnh mạch vành (CA) và không đáp ứng với globulin miễn dịch tiêm tĩnh mạch (IVIG). Vì vậy, tiền sử và khám sức khỏe lặp lại rất quan trọng để chẩn đoán kịp thời kawasaki ở trẻ em không đáp ứng các tiêu chuẩn chẩn đoán, cũng như để xem xét các chẩn đoán thay thế thích hợp.
- Nhiệt độ cơ thể tăng cao là biểu hiện phù hợp nhất của kawasaki. Sốt ít đáp ứng với thuốc hạ sốt và thường duy trì trên 38,5oC (101,3oF) trong hầu hết thời gian của bệnh. Mặt khác, sốt có thể không liên tục và có thể bỏ sót do cha mẹ sử dụng các phương pháp đo nhiệt độ vùng thái dương, nách hoặc các phương pháp đo nhiệt độ tương tự kém tin cậy hơn so với phương pháp đo qua miệng hoặc trực tràng. Do đó, chẩn đoán nên được xem xét ở tất cả trẻ sốt kéo dài, không rõ nguyên nhân ≥5 ngày nhưng vẫn nên xem xét ở những trẻ dường như đã khỏi bệnh có những phát hiện khác phù hợp với kawasaki.
- Viêm kết mạc - Viêm kết mạc không rõ nguyên nhân, xuất hiện cả hai bên gặp ở hơn 90 phần trăm bệnh nhân. Trong vòng vài ngày sau khi bắt đầu sốt, viêm kết mạc bắt đầu xuất hiện, nhạy cảm ánh sáng. Ngoài ra, viêm màng bồ đào trước có thể phát triển ở 70% trẻ em có các phát hiện ở mắt; do đó, kiểm tra bằng đèn khe có thể hữu ích trong những trường hợp không rõ ràng. Sự hiện diện của viêm màng bồ đào cung cấp thêm bằng chứng cho việc chẩn đoán kawasaki vì nó thường thấy ở kawasaki hơn các bệnh khác có biểu hiện tương tự.
- Viêm niêm mạc thường trở nên rõ ràng khi bệnh kawasaki tiến triển. Môi đỏ nứt nẻ và một "lưỡi dâu tây" là đặc trưng. Sau đó là kết quả của sự bong tróc của các nhú dạng sợi và sự bong tróc của mô bóng bị viêm. Các nốt sần trên “quả dâu tây” là những u nhú dạng nấm còn sót lại. Những biểu hiện này của viêm niêm mạc miệng có thể xảy ra đơn lẻ, ở dạng rất nhẹ hoặc không hoàn toàn. Tổn thương miệng rời rạc, chẳng hạn như mụn nước hoặc vết loét, và dịch tiết từ amidan là dấu hiệu của một quá trình bệnh khác với kawasaki.
- Các biểu hiện trên da của kawasaki là đa hình thái. Phát ban thường bắt đầu trong vài ngày đầu tiên của bệnh, điển hình là ban đỏ và bong vảy ở đáy chậu, sau đó là các tổn thương da dạng dát vàng, dạng morbilliform ở thân và tứ chi. Các tổn thương dạng mụn nước hoặc bóng nước nói chung không được quan sát thấy, nhưng kawasaki có thể gây bùng phát vảy nến ở trẻ em trước đây chưa được công nhận là đã mắc bệnh vảy nến. Bệnh nhân cũng có thể bị mẩn đỏ hoặc hình thành vảy ở vị trí tiêm phòng lao. Phát hiện này hữu ích hơn trong việc tăng mức độ nghi ngờ đối với kawasaki ở các quốc gia nơi vắc-xin BCG được tiêm định kỳ.
- Những thay đổi của các chi nói chung là biểu hiện cuối cùng xuất hiện. Trẻ em bị phù nề ở mu bàn tay và bàn chân và ban đỏ lan tỏa ở lòng bàn tay và lòng bàn chân. Giai đoạn sau của bệnh thường được đặc trưng bởi sự bong vảy dạng tấm, bắt đầu ở vùng quanh bàn tay và bàn chân và các nếp gấp móng tay (đường của Beau). Tỷ lệ bong vảy quanh miệng ở bệnh nhân kawasaki đã được báo cáo là thay đổi từ 68 đến 98%.
- Nổi hạch cổ là đặc điểm ít nhất quán nhất của kawasaki, không có ở khoảng từ một nửa đến ba phần tư số trẻ mắc bệnh, đặc biệt là những trẻ dưới một tuổi. Khi xuất hiện, hạch thường thấy ở cổ trước bên trên cơ ức đòn chũm. Thông thường, chỉ sờ thấy một hạch lớn, đơn lẻ, mặc dù hình ảnh siêu âm vùng cổ thường cho thấy nhiều hạch rời rạc sắp xếp như một chùm nho. Nổi hạch lan tỏa hoặc các dấu hiệu khác của liên quan đến lưới nội mô (ví dụ, lách to) nên nhanh hóng tìm kiếm các chẩn đoán thay thế.
- Các phát hiện về tim mạch không phải là một phần của tiêu chuẩn chẩn đoán kawasaki, nhưng chúng hỗ trợ chẩn đoán vì hầu hết các tình trạng bắt chước kawasaki không liên quan đến tim. Các biểu hiện về tim trong tuần đầu tiên đến 10 ngày của bệnh có thể bao gồm nhịp tim nhanh không tương ứng với mức độ sốt và tiếng ngựa phi. Đây là biểu hiện của bệnh viêm cơ tim dòng lympho phổ biến ở trẻ em bị kawasaki. Ngoài ra, tiếng tim có thể mờ do tràn dịch màng ngoài tim, được phát hiện ở khoảng 30 phần trăm trẻ em bị kawasaki.
Với các kỹ thuật siêu âm tim được cải thiện và hiểu biết tốt hơn về tiêu chuẩn tuổi và giới tính đối với đường kính động mạch vành, khoảng 30% bệnh nhân kawasaki được phát hiện có giãn động mạch vành khi được chẩn đoán. Chứng phình động mạch Frank thường không được nhìn thấy cho đến sau ngày thứ 10 của bệnh. Những bệnh nhân bị bệnh nặng, đặc biệt là trẻ nhỏ, có thể phát triển chứng phình động mạch dạng fusiform của các động mạch cỡ trung bình khác không phải là động mạch chậu, đặc trưng nhất là liên quan đến động mạch cánh tay. Chúng có thể dễ dàng sờ thấy hoặc nhìn thấy ở nách, mặc dù chúng có thể bị nhầm với các hạch bạch huyết lớn. Ngoài ra, trẻ sơ sinh có thể bị lạnh, nhợt nhạt hoặc tím tái ở bàn tay và bàn chân do giảm tưới máu. Hoại thư có thể, trong một số trường hợp hiếm, gây mất ngón tay hoặc ngón chân trong giai đoạn cấp tính này.
- Viêm khớp - Viêm khớp không được đưa vào tiêu chuẩn chẩn đoán nhưng đã được báo cáo ở 7,5 đến 25 phần trăm bệnh nhân kawasaki. Tỷ lệ mắc bệnh viêm khớp là 7,5% trong một nghiên cứu hồi cứu của Canada trên 414 bệnh nhân liên tiếp được chẩn đoán mắc bệnh kawasaki. Các khớp lớn (tức là đầu gối, mắt cá chân và hông) là chủ yếu. Viêm đa khớp (viêm khớp từ 4 khớp trở xuống) xảy ra ở 16 bệnh nhân và đa khớp (viêm khớp từ 5 khớp trở lên) ở 15 bệnh nhân. Chỉ với một số trường hợp ngoại lệ rất hiếm, viêm khớp tự giới hạn và không biểu hiện. Bệnh nhân bị viêm khớp có nhiều khả năng bị tăng protein phản ứng C [CRP] hoặc tốc độ lắng hồng cầu [ESR]) và bạch cầu trung tính. Mặt khác, không có sự khác biệt về các đặc điểm lâm sàng, đáp ứng với liệu pháp hoặc kết quả lâm sàng giữa các bệnh nhân có hoặc không bị viêm khớp.
- Các biểu hiện khác - Các triệu chứng không đặc hiệu sau đây thường xảy ra trong giai đoạn tiền phát bệnh, từ 7 đến 10 ngày trước khi các đặc điểm da niêm mạc điển hình phát triển:
+ Tiêu chảy, nôn mửa hoặc đau bụng - 61%
+ Khó chịu - 50% (trẻ lớn bị kawasaki thường có biểu hiện thờ ơ hơn là cáu kỉnh)
+ Nôn- 44%
+ Ho- 35%
+ Đau khớp – 15%
- Sốc
- Bất thường động mạch vành (CAA), có thể bao gồm giãn, phình mạch và / hoặc hẹp.
- Suy tim trong giai đoạn cấp tính, tràn dịch màng tim.
Suy tim gây nhiều biến chứng nguy hiểm
- Các biến chứng tim mạch muộn bao gồm hẹp hoặc tắc động mạch vành tiến triển, nhồi máu cơ tim và loạn nhịp tim.
- Viêm thận kẽ cấp tính, protein niệu nhẹ và chấn thương thận cấp tính (AKI).
Nhiễm trùng: vi khuẩn và vius như như parvovirus B19, Propionibacterium, bocavirus ở người.
- Mùa: Có sự gia tăng theo mùa vào mùa đông và mùa hè.
- Con trai dễ mắc bệnh hơn con gái.
- Yếu tố gia đình: Anh chị em của trẻ em mắc bệnh có nhiều nguy cơ phát triển bệnh,
- Lứa tuổi: Bệnh thường gặp ở trẻ dưới 5 tuổi nhưng hiếm gặp ở trẻ dưới 6 tháng.
- Địa dư: tỷ lệ mắc cao ở trẻ em sống ở Đông Á.
- Không có phòng bệnh đặc hiệu.
- Phát hiện sớm, điều trị kịp thời giúp tránh biến chứng của bệnh.
Lâm sàng
Chẩn đoán kawasaki theo tiêu chuẩn do Tomisaku Kawasaki thiết lập năm 1967 yêu cầu sốt kéo dài ≥5 ngày, kết hợp với ít nhất bốn trong số năm triệu chưng sau đây, không có giải thích thay thế:
- Viêm kết mạc hai bên.
- Thay đổi khoang miệng, bao gồm cả môi đỏ hoặc nứt nẻ, lưỡi dâu tây.
- Biểu hiện chi, bao gồm ban đỏ ở lòng bàn tay hoặc lòng bàn chân, phù bàn tay hoặc bàn chân (giai đoạn cấp tính), hoặc bong vảy quanh đầu ngón.
- Phát ban đa hình thái
- Nổi hạch cổ (ít nhất một hạch có đường kính> 1,5 cm).
- Kawasaki không điển hình - ít nhất 10% trẻ em phát triển chứng phình động mạch CA không đủ các tiêu chuẩn chẩn đoán kawasaki. Cần nghi ngờ kawasaki không điển hình ở những bệnh nhân dưới sáu tháng tuổi bị sốt không rõ nguyên nhân ≥7 ngày, ngay cả khi chúng không có dấu hiệu lâm sàng về kawasaki, và ở mọi lứa tuổi có sốt không rõ nguyên nhân ≥5 ngày và chỉ có hai hoặc ba tiêu chí lâm sàng. Siêu âm đường kính động mạch vành hữu ích để xác định những bệnh nhân nên được điều trị bằng IVIG mặc dù không đáp ứng được các tiêu chuẩn chẩn đoán kawasaki cổ điển.
Cận lâm sàng
Không có xét nghiệm nào được đưa vào trong số các tiêu chuẩn chẩn đoán kawasaki điển hình. Tuy nhiên, một số phát hiện nhất định có thể hỗ trợ chẩn đoán kawasaki, đặc biệt trong những trường hợp không đầy đủ.
Viêm toàn thân là đặc điểm của kawasaki. Các biểu hiện điển hình bao gồm tăng các chất phản ứng ở giai đoạn cấp tính (ví dụ, protein phản ứng C [CRP] hoặc tốc độ lắng hồng cầu [ESR]), tăng tiểu cầu thường phát triển sau ngày thứ bảy của bệnh, tăng bạch cầu và chuyển trái (tăng bạch cầu trung tính chưa trưởng thành ) trong số lượng bạch cầu (WBC). Tuy nhiên, những bệnh nhân mắc bệnh nặng hơn có thể có mức CRP cao liên tục trong nhiều tuần.
![Xét nghiệm protein phản ứng C [CRP]](https://login.medlatec.vn/ImagePath\images\20210917/20210917_20190726_071934_556878_pasted_image_0_3.max-1800x1800.png)
Xét nghiệm protein phản ứng C [CRP]
- Ferritin là một chất phản ứng giai đoạn cấp tính khác được tăng cao trong các tình trạng viêm nhiễm như kawasaki, thường ít hơn năm lần giới hạn trên của mức bình thường. Giá trị cao hơn nhiều, thường> 5000 ng / mL, được thấy trong hội chứng hoạt hóa đại thực bào (MAS).
- Số lượng tiểu cầu thường tăng vào tuần thứ hai của bệnh và có thể đạt 1.000.000 / mm (tăng tiểu cầu phản ứng) trong những trường hợp nghiêm trọng nhất. Trong một số nghiên cứu, mức độ tăng tiểu cầu tương quan với nguy cơ thay đổi động mạch vành (CA) trong kawasaki. Mặt khác, hiếm trẻ mắc bệnh kawasaki phát triển giảm tiểu cầu do rối loạn đông máu.
- Trẻ em bị kawasaki thường có biểu hiện của bệnh thiếu máu nomocytic, normochromic. Nồng độ huyết sắc tố cao hơn hai độ lệch chuẩn dưới mức trung bình theo tuổi được ghi nhận ở một nửa số bệnh nhân trong vòng hai tuần đầu tiên của bệnh.
- Trong một loạt hồi cứu 259 bệnh nhân, 45% có ít nhất một lần xét nghiệm chức năng gan bất thường. Trong một loạt bệnh chứng, khoảng 30 phần trăm trong số 280 bệnh nhân KD có tăng transaminase từ nhẹ đến trung bình (ví dụ, alanin aminotransferase huyết thanh> 50 đơn vị / L). Lý do cho bệnh viêm transaminitis này là không rõ ràng. Ngoài ra, một số ít trẻ em bị vàng da tắc nghẽn do ứ nước của túi mật.
- Dịch não tủy có thể hiển thị tăng bạch cầu đơn nhân mà không có hạ đường huyết (giảm glucose dịch não tủy) hoặc tăng protein dịch não tủy.
- Tương tự, chọc dò khớp của các khớp bị viêm trong kawasaki điển hình cho thấy hiện tượng tăng bạch cầu, với 125.000 đến 300.000 bạch cầu / mm , chủ yếu là bạch cầu trung tính.
- Trẻ em bị kawasaki phát triển những xáo trộn đáng kể trong mỡ máu, bao gồm tăng triglycerid và lipoprotein tỷ trọng thấp, và lipoprotein tỷ trọng cao bị thấp, như thường thấy trong nhiều tình trạng nhiễm trùng và viêm.
- Có thể thấy hạ natri máu (natri huyết thanh <135 mEq /L) và có liên quan đến tăng nguy cơ phình mạch vành.
- Siêu âm tim - Siêu âm tim nên được thực hiện ở tất cả bệnh nhân kawasaki ngay khi nghi ngờ chẩn đoán để thiết lập điểm tham chiếu cho việc theo dõi và đánh giá hiệu quả điều trị.
- Ngoài ra, đường kính động mạch vành ban đầu là một yếu tố để xác định những bệnh nhân có nguy cơ cao phát triển chứng phình động mạch vành và do đó đảm bảo tăng liệu pháp globulin miễn dịch tiêm tĩnh mạch ban đầu (IVIG). Cuối cùng, đường kính động mạch vành hữu ích để xác định những bệnh nhân nên được điều trị bằng IVIG mặc dù không đáp ứng được các tiêu chuẩn chẩn đoán kawasaki cổ điển.
Tần suất phát triển chứng phình động mạch CA và tỷ lệ mắc bệnh và tử vong liên quan đã giảm đáng kể do kết quả của việc điều trị bằng globulin miễn dịch tiêm tĩnh mạch (IVIG). Liệu pháp này có hiệu quả để ngăn ngừa các bất thường về CA, nhưng lợi ích ở trẻ em đã phát triển chứng phình động mạch CA là không giống nhau. Do đó, chẩn đoán nhanh chóng và điều trị kịp thời là rất quan trọng để đạt được kết quả lâm sàng tối ưu.
- Liệu pháp ban đầu được khuyến nghị bao gồm tiêm tĩnh mạch globulin miễn dịch (IVIG; 2 g/kg) truyền một lần trong 8 đến 12 giờ, aspirin (30 đến 50 mg / kg mỗi ngày chia thành bốn liều) với IVIG như điều trị ban đầu của kawasaki trừ khi nó được chống chỉ định.
Nguy cơ kháng IVIG nên cũng được xác định trước khi bắt đầu điều trị. Ngoài ra, bệnh nhân có nguy cơ kháng IVIG cao điều trị bằng glucocorticoid toàn thân.
+ Globulin miễn dịch tiêm tĩnh mạch - Kể từ báo cáo đầu tiên về liệu pháp IVIG ở bệnh nhân kawasaki vào năm 1983, các nghiên cứu ngẫu nhiên, có đối chứng và phân tích tổng hợp đã xác nhận rằng IVIG bắt đầu trong vòng 10 ngày kể từ khi sốt làm giảm nguy cơ phình động mạch CA từ khoảng 2,5 đến <5 %. IVIG có thêm các tác dụng có lợi trong kawasaki, chẳng hạn như độ phân giải nhanh của bệnh viêm cơ tim tế bào lympho gần như phổ biến được thấy trong bệnh này. IVIG được đề xuất liều để điều trị cho những bệnh nhân mới được chẩn đoán mắc bệnh kawasaki dựa trên tính ưu việt của liều duy nhất 2 g / kg trong một thử nghiệm đối chứng ngẫu nhiên so với năm liều 400 hàng ngày mg / kg / ngày. Điều trị hiệu quả nhất nếu được thực hiện trong vòng 7 đến 10 ngày đầu tiên của bệnh nhưng vẫn được tiêm sau 10 ngày ở những bệnh nhân sốt dai dẳng, các dấu hiệu toàn thân liên tục viêm và / hoặc động mạch vành bất thường. IVIG được truyền một lần trong 8 đến 12 giờ.
+ Aspirin - Aspirin là một trong những phương pháp điều trị đầu tiên được sử dụng cho kawasaki vì là chất chống viêm (ví dụ, giảm thời gian sốt) và tác dụng chống kết tập tiểu cầu.
Aspirin là một trong những phương pháp điều trị đầu tiên được sử dụng cho kawasaki
Tuy nhiên, vẫn chưa rõ liệu việc bổ sung aspirin có mang lại tác dụng chống viêm lớn hơn IVIG hay không. Liều aspirin được sử dụng để đạt được tác dụng chống viêm trong giai đoạn cấp tính củabệnh tật tương đối cao, với mức khuyến cáo từ 30 đến 100 mg / kg mỗi ngày trong bốn chia liều. Sau khi hết sốt trong 48 giờ, thường chuyển sang dùng aspirin liều thấp, 3 đến 5 mg / kg mỗi ngày, để có tác dụng chống kết tập tiểu cầu. Liều thấp này chế độ aspirin được tiếp tục cho đến khi các các xét nghiệm về tình trạng viêm bình thường (ví dụ, tiểu cầu đếm và ESR) trở lại bình thường, trừ khi phát hiện bất thường CA bằng siêu âm tim.
- Liệu pháp bổ sung cho những bệnh nhân có nguy cơ cao về kháng IVIG - Những bệnh nhân đang ở mức cao nguy cơ kháng IVIG tăng nguy cơ mắc các bất thường về CA và do đó thường được điều trị bổ sung.
+ Glucocorticoid - Glucocorticoid đã được chứng minh là làm giảm tỷ lệ CA bất thường ở bệnh nhân kawasaki ở Nhật Bản có nguy cơ cao kháng IVIG, nhưng những phát hiện về lợi ích của glucocorticoid có thể thay đổi ở những bệnh nhân kawasaki ở nơi khác và với các phác đồ glucocorticoid khác nhau.
+ Ở Nhật Bản, trẻ em được sử dụng 2 mg/kg/ngày prednisolon tiêm tĩnh mạch trong năm ngày, sau đó chuyển sang dùng đường uống bắt đầu với 2 mg / kg / ngày trong năm ngày, sau đó 1 mg / kg / ngày trong năm ngày, và cuối cùng là 0,5 mg/kg / ngày trong năm ngày hoặc cho đến khi hết bệnh.
+ Cyclosporine - Cyclosporine, một chất ức chế calcineurin, đã cho thấy một số hiệu quả đối với kawasaki nặng và điều trị ban đầu ở những bệnh nhân có nguy cơ kháng IVIG cao.
Tài liệu tham khảo
1. Kawasaki disease: Epidemiology and etiology - UpToDate 2021
2. Kawasaki disease: Clinical features and diagnosis - UpToDate 2021
3. Kawasaki disease: Initial treatment and prognosis - UpToDate 2021
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
