Bác sĩ: ThS.BS Dương Thị Thuỷ
Chuyên khoa: Nhi khoa
Năm kinh nghiệm: 15 năm
Hội chứng Wiskott-Aldrich (WAS) là một rối loạn di truyền liên kết nhiễm sắc thể giới tính X do đột biến gen mã hóa protein hội chứng Wiskott-Aldrich (WASp). Các đặc điểm được mô tả ban đầu của WAS bao gồm dễ bị nhiễm trùng (sau đó liên quan đến sự thiếu hụt miễn dịch thích ứng và bẩm sinh), giảm tiểu cầu và bệnh chàm. Tuy nhiên, có nhiều mức độ nghiêm trọng của bệnh do đột biến gen WAS , từ kiểu hình nghiêm trọng (dạng cổ điển) của WAS liên quan đến nhiễm trùng do vi khuẩn và vi rút, bệnh chàm tự miễn nặng và / hoặc bệnh ác tính đến dạng nhẹ hơn đặc trưng bởi giảm tiểu cầu và ít hơn nhiễm trùng nặng hoặc đôi khi không có và bệnh chàm, được gọi là giảm tiểu cầu liên kết X (XLT), giảm bạch cầu liên kết X (XLN).

Hội chứng Wiskott-Aldrich (WAS) là một rối loạn di truyền liên kết nhiễm sắc thể giới tính X do đột biến gen mã hóa protein hội chứng Wiskott-Aldrich (WASp)
WAS là một hội chứng hiếm gặp với tỷ lệ mắc ước tính khoảng 1: 100.000 trẻ đẻ sống. Là một rối loạn liên kết X, nó hầu như chỉ gặp ở nam giới. Khoảng 50% bệnh nhân có đột biến gen WAS có kiểu hình WAS và một nửa còn lại có kiểu hình giảm tiểu cầu liên kết X (XLT). Các đột biến gen WAS gây ra giảm bạch cầu liên kết X (XLN) là rất hiếm, với <12 bệnh nhân trong bốn gia đình được báo cáo cho đến nay.
Hội chứng Wiskott-Aldrich cổ điển (nặng)
- Kiểu hình được mô tả ban đầu bởi Wiskott thường được gọi là WAS cổ điển. Trẻ em trai bị ảnh hưởng xuất hiện ở thời thơ ấu với một tạng xuất huyết do giảm tiểu cầu; nhiễm trùng do vi khuẩn, vi rút và nấm tái phát; và bệnh chàm trên diện rộng. Hạch thường xuất hiện, đặc biệt là ở những bệnh nhân WAS bị bệnh chàm mãn tính, và gan lách to là phổ biến. Bệnh nhân WAS cổ điển có xu hướng phát triển các rối loạn tự miễn dịch và ung thư hạch bạch huyết hoặc các khối u ác tính khác, thường dẫn đến tử vong sớm
Giảm tiểu cầu liên kết X
- XLT là một biến thể ít nghiêm trọng hơn của WAS có biểu hiện giảm tiểu cầu bẩm sinh, đôi khi không liên tục và bệnh chàm nhẹ, nếu có. Diễn biến của bệnh nói chung là lành tính, mặc dù những bệnh nhân này vẫn có nguy cơ gia tăng các biến cố nghiêm trọng như nhiễm trùng đe dọa tính mạng (đặc biệt là sau phẫu thuật cắt gan), xuất huyết nghiêm trọng, tự miễn dịch và ung thư.
Bệnh nhân XLN (giảm bạch cầu trung tính bẩm sinh) có biểu hiện nhiễm trùng đặc trưng cho giảm bạch cầu nhưng cũng có thể phát triển nhiễm trùng liên quan đến rối loạn chức năng tế bào lympho và có nguy cơ cao mắc chứng loạn sản tủy.
Chẩn đoán WAS / XLT nên được xem xét ở bất kỳ bệnh nhân nam nào có đốm xuất huyết, vết bầm tím, và giảm tiểu cầu bẩm sinh hoặc khởi phát sớm liên quan đến kích thước tiểu cầu nhỏ. Việc sàng lọc biểu hiện WASp được thực hiện bằng phương pháp đo tế bào dòng sử dụng kháng thể kháng WASp. Tuy nhiên, xét nghiệm này có thể bỏ sót những bệnh nhân có biểu hiện của WASp đột biến, không có chức năng. Phân tích trình tự của gen WAS là điều cần thiết để xác định chẩn đoán.
Điều trị thông thường và chăm sóc hỗ trợ bao gồm sử dụng thuốc kháng sinh dự phòng và truyền tiểu cầu để ngăn chặn xuất huyết đe dọa tính mạng. Liệu pháp globulin miễn dịch tiêm tĩnh mạch (IVIG) được chỉ định ở những bệnh nhân bị thiếu hụt kháng thể đáng kể.
Điều trị ức chế miễn dịch có thể được yêu cầu đối với các biểu hiện tự miễn dịch. Cấy ghép tế bào tạo máu (HCT) là phương pháp điều trị chữa bệnh duy nhất hiện có, nhưng liệu pháp gen đang được nghiên cứu và cho kết quả đầy hứa hẹn.
Tuổi thọ của bệnh nhân WAS cổ điển bị giảm, có thể tử vong sớm do nhiễm trùng, xuất huyết, bệnh tự miễn và khối u ác tính. Ngược lại, tuổi thọ của bệnh nhân XLT gần bình thường.
Đột biến gen WAS trên nhiễm sắc thể X không chỉ gây ra WAS cổ điển mà còn gây ra giảm tiểu cầu liên kết X (XLT) và trong một số trường hợp hiếm gặp, giảm bạch cầu liên kết X bẩm sinh (XLN). Các đột biến gen Biallelic của gen WIPF1 trên nhiễm sắc thể số 2, mã hóa protein liên kết WAS (WASp) (WIP), một loại protein tế bào chất cần thiết để ổn định WASp, cũng có thể gây ra kiểu hình WAS.
Đột biến gen WAS trên nhiễm sắc thể X không chỉ gây ra WAS cổ điển mà còn gây ra giảm tiểu cầu liên kết X
WAS / XLT / XLN có các đột biến chung trong gen WAS , nằm trên nhánh ngắn của nhiễm sắc thể X. Nhiều đột biến gen WAS khác nhau có thể gây ra WAS, mặc dù một số điểm đột biến đã được xác định. Một số loại đột biến nhất định tại các vị trí cụ thể có nhiều khả năng gây ra XLT hơn WAS cổ điển và các đột biến trong vùng liên kết protein 42 tương đồng (Cdc42)-liên kết tương đồng 42 (Cdc42) (vùng liên kết GTPase, GBD) dẫn đến XLN.
Việc phân tích các thành viên bị ảnh hưởng của 270 gia đình WAS không liên quan từ ba trung tâm giới thiệu lớn (Hoa Kỳ, Ý, Nhật Bản) cho thấy tổng số 158 đột biến gen WAS. Phổ biến nhất là đột biến sai lệch, sau đó là đột biến vị trí nối, đột biến mất đoạn ngắn và đột biến vô nghĩa. Chèn thêm, đột biến phức tạp và xóa lớn ít thường xuyên hơn. Hầu hết các lần xóa và chèn liên quan đến ít hơn 10 nucleotide, dẫn đến dịch chuyển khung và kết thúc sớm quá trình phiên mã. Sự thay thế axit amin thường nằm ở các exon 1 đến 4.
Đột biến vị trí mối nối chủ yếu xảy ra ở nửa dưới của gen WAS (phần trong 6 đến 11). Các đột biến ảnh hưởng đến các vị trí nối biến thể có thể tạo ra nhiều sản phẩm nối, thường bao gồm lượng bình thường của cDNA gen WAS (ví dụ: c.559 + 5G> A).
Sáu điểm đột biến nóng, được xác định là xảy ra ở> 2,5 phần trăm dân số WAS / XLT, đã được xác định. Ba trong số các điểm nóng này đại diện cho các đột biến điểm (T45M; R86C / H / L / S; R211X) trong các vùng mã hóa, trong khi ba điểm còn lại liên quan đến các vị trí nối (c.559 + 5G> A; c.777 + 1G> N; c .777 + 1 đến 6 del GTGA). Sáu đột biến điểm nóng này chiếm 25,6 phần trăm của toàn bộ nhóm.
Sự đảo ngược tự phát soma của các đột biến gây bệnh khôi phục sự biểu hiện WASp trong một phần nhỏ của tế bào lympho ở 10% bệnh nhân bị WAS. Đảo ngược xôma và khảm được quan sát thấy ở bệnh nhân WAS cổ điển thường ảnh hưởng đến tế bào tiêu diệt tự nhiên (NK) và tập hợp con tế bào T biệt hóa, thường là tế bào T CD8 , nhưng dường như không ảnh hưởng đến kiểu hình lâm sàng.
Các đột biến trong gen WAS dẫn đến các kiểu hình lâm sàng thay đổi tương quan với loại đột biến và ảnh hưởng của nó đối với sự biểu hiện của protein WAS (WASp). Bệnh nhân bị ảnh hưởng được phân loại thành ba nhóm chính: WAS cổ điển, giảm tiểu cầu liên kết X (XLT) và giảm bạch cầu liên kết X (XLN).
Giảm bạch cầu liên kết X
- XLN là một trong một số kiểu hình riêng biệt biểu hiện như giảm bạch cầu nặng bẩm sinh. Bệnh nhân XLN bị nhiễm trùng đặc trưng cho giảm bạch cầu trung tính nhưng cũng có thể bị nhiễm trùng liên quan đến rối loạn chức năng tế bào lympho. Những bệnh nhân này cũng có nhiều nguy cơ mắc chứng loạn sản tủy. Giảm bạch cầu trung tính bẩm sinh nghiêm trọng được thảo luận chi tiết hơn một cách riêng biệt.
Giảm tiểu cầu liên kết X
- Biến thể ít nghiêm trọng hơn của WAS biểu hiện như giảm tiểu cầu bẩm sinh đôi khi không liên tục (IXLT). Bệnh chàm, nếu có, là nhẹ. Những bệnh nhân này nói chung có một đợt bệnh lành tính, so với WAS cổ điển và khả năng sống lâu dài tốt, mặc dù họ vẫn có nguy cơ gia tăng (thấp hơn so với WAS) đối với các biến cố nghiêm trọng như nhiễm trùng đe dọa tính mạng (đặc biệt là sau phẫu thuật cắt ruột thừa), xuất huyết nghiêm trọng, biến chứng tự miễn và ung thư. XLT phải được phân biệt với giảm tiểu cầu miễn dịch (ITP), không có nguy cơ mắc các khối u ác tính tăng lên. Bất kỳ nam giới nào bị giảm tiểu cầu và tiểu cầu nhỏ đều phải được đánh giá về biểu hiện WASp và đột biến gen WAS .
Hội chứng Wiskott-Aldrich cổ điển (nặng)
- Kiểu hình được mô tả ban đầu bởi Wiskott thường được gọi là WAS cổ điển. Trẻ em trai bị ảnh hưởng xuất hiện ở thời thơ ấu với một tạng xuất huyết do giảm tiểu cầu; nhiễm trùng do vi khuẩn, vi rút và nấm tái phát; và bệnh chàm trên diện rộng. Hạch thường xuất hiện, đặc biệt là ở những bệnh nhân WAS bị bệnh chàm mãn tính, và gan lách to là phổ biến. Bệnh nhân WAS cổ điển có xu hướng phát triển các rối loạn tự miễn dịch và ung thư hạch bạch huyết hoặc các khối u ác tính khác, thường dẫn đến tử vong sớm
Chảy máu - Giảm tiểu cầu xuất hiện ngay từ khi sinh, và gần 90% bệnh nhân có biểu hiện giảm tiểu cầu tại thời điểm chẩn đoán. Những bệnh nhân bị ảnh hưởng có thể xuất hiện trong những ngày đầu tiên của cuộc đời với các chấm xuất huyết và / hoặc chảy máu kéo dài từ cắt rốn hoặc sau khi cắt bao quy đầu. Các biểu hiện khác có thể bao gồm ban xuất huyết, nôn mửa, xuất huyết tiêu hóa, chảy máu cam, tiểu máu và các triệu chứng đe dọa tính mạng như chảy máu nội sọ. Một nhóm nhỏ trẻ nhỏ ≤2 tuổi có thể bị "xuất huyết giảm tiểu cầu nặng", có thể do tự kháng thể kháng tiểu cầu, một biến chứng có liên quan đến tiên lượng xấu.
Suy giảm miễn dịch
- Mức độ nghiêm trọng của tình trạng suy giảm miễn dịch ở bệnh nhân WAS phụ thuộc phần lớn vào đột biến và ảnh hưởng của nó đối với sự biểu hiện protein. Những bệnh nhân có kiểu hình WAS nặng có thể bị nhiễm trùng tái phát trong thời kỳ sơ sinh, nhưng, ở hầu hết bệnh nhân bị WAS, tần suất nhiễm trùng tăng lên theo tuổi. Bệnh nhân đặc biệt nhạy cảm với các sinh vật như Streptococcus pneumoniae , Neisseria meningitidis và Haemophilus influenzae . Biểu hiện là viêm tai giữa, viêm xoang, viêm phổi, viêm màng não, nhiễm trùng huyết, viêm đại tràng. Cắt lách, đôi khi được thực hiện để giảm nguy cơ chảy máu, làm tăng thêm nguy cơ nhiễm trùng nặng và nhiễm trùng huyết. Nhiễm trùng cơ hội với Pneumocystis jirovecii , U mềm lây , cũng như nhiễm varicella và cytomegalovirus toàn thân, cũng thường gặp. Nhiễm nấm tương đối hiếm (10%), chủ yếu là nhiễm trùng da niêm mạc do Candida albicans.
Bệnh chàm - Bệnh chàm với các mức độ nghiêm trọng khác nhau, thường có bội nhiễm, phát triển ở khoảng một nửa số bệnh nhân WAS trong năm đầu tiên của cuộc đời và giống như viêm da dị ứng cổ điển.
Các biểu hiện tự miễn - Các bệnh tự miễn đã được báo cáo ở 26 đến 70% bệnh nhân bệnh thận.
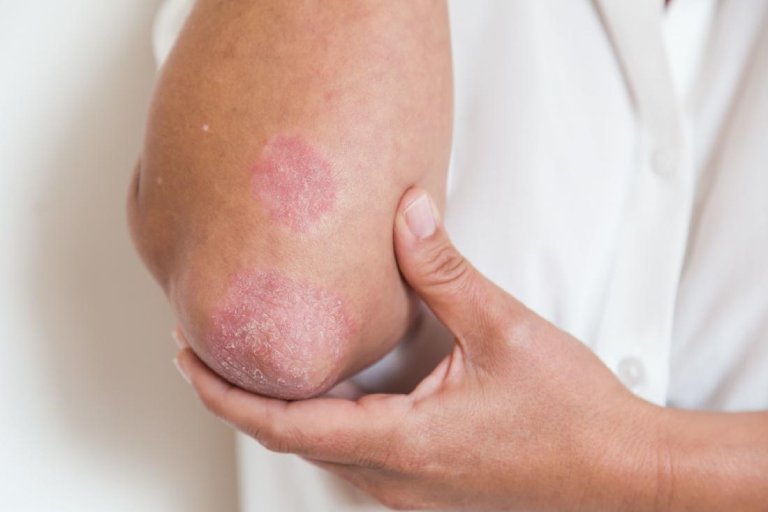
Bệnh chàm - Bệnh chàm với các mức độ nghiêm trọng khác nhau, thường có bội nhiễm, phát triển ở khoảng một nửa số bệnh nhân WAS trong năm đầu tiên của cuộc đời và giống như viêm da dị ứng cổ điển
Khối u ác tính - Khối u ác tính có thể xảy ra trong thời thơ ấu nhưng thường được quan sát thấy nhất ở nam thanh niên và thanh niên với kiểu hình WAS cổ điển [ 41,58 ]. U lympho tế bào B (thường là dương tính với virus Epstein-Barr) và bệnh bạch cầu thường gặp trong WAS cổ điển nhưng xảy ra, mặc dù ít thường xuyên hơn, trong XLT.
- Biến chứng thường gặp: nhiễm trùng, xuất huyết, bệnh tự miễn dịch và khối u ác tính.
- Chảy máu là nguyên nhân chính gây tử vong
- Đây là bệnh di truyền gen lặn liên kết giới tính X
- Nam giới tỷ lệ mắc bệnh cao, nữ giới thường là người mang gen bệnh và truyền cho con trai.
- Tiền sử gia đình mang gen đột biến, mắc bệnh, tỷ lệ con mang gen mắc bệnh theo quy luật mendel.
Tư vấn di truyền, tư vấn tiền hôn nhân là biện pháp dự phòng trẻ mắc bệnh là chủ yếu.
Khi trẻ mắc bệnh: cần cung cấp đầy đủ dinh dưỡng, chế độ sinh hoạt hợp lý, tiêm phòng đầy đủ, tránh mắc bệnh nhiễm trùng… Điều trị và theo dõi bệnh theo hướng dẫn, tránh biến chứng.
Tư vấn tiền hôn nhân là biện pháp dự phòng trẻ mắc bệnh là chủ yếu.
Chẩn đoán giảm tiểu cầu liên quan đến WAS hoặc X (XLT) nên được xem xét ở bất kỳ bệnh nhân nam nào có đốm xuất huyết, vết bầm tím và giảm tiểu cầu bẩm sinh hoặc khởi phát sớm liên quan đến kích thước tiểu cầu nhỏ.
Để xác định chẩn đoán, cần phải có một đột biến có hại trong gen WAS (không phải là đột biến trong vùng liên kết của protein kiểm soát phân chia tế bào 42 tương đồng (Cdc42) gây ra giảm bạch cầu liên kết X [XLN]).
Sự hiện diện của bệnh chàm nhẹ hoặc nặng hỗ trợ chẩn đoán. Nhiễm trùng và các bất thường về miễn dịch có thể không có, nhẹ hoặc nặng. Các bệnh tự miễn dịch và khối u ác tính phát triển thường xuyên hơn ở những bệnh nhân mắc WAS cổ điển hơn ở những bệnh nhân bị XLT.
Việc sàng lọc sự hiện diện / không có protein WAS (WASp) có thể được thực hiện trong tế bào lympho bằng phương pháp đo tế bào dòng sử dụng kháng thể kháng WASp. Tuy nhiên, xét nghiệm này có thể bỏ sót những bệnh nhân bị WAS (bao gồm cả WAS cổ điển) có biểu hiện của WASp đột biến, không có chức năng hoặc giảm chức năng.
Phân tích trình tự của gen WAS với việc xác định một đột biến có hại là cần thiết để xác định chẩn đoán. Sự kết hợp của hai phương pháp này có thể giúp ước tính mức độ nghiêm trọng của bệnh và kết quả lâu dài.
Sự thiếu hụt protein tương tác WASp (WIP) nên được nghi ngờ ở những bệnh nhân có các đặc điểm của WAS trong đó không có WASp nhưng mức độ trình tự WAS và RNA thông tin (mRNA) vẫn bình thường. Chẩn đoán thiếu hụt WIP được xác nhận bằng giải trình tự WIPF1.
Chẩn đoán XLN nên được xem xét ở bất kỳ bệnh nhân nam nào có biểu hiện giảm bạch cầu trung tính bẩm sinh nặng. Trẻ sơ sinh nam mắc dạng giảm bạch cầu trung tính bẩm sinh nghiêm trọng này có đột biến sai lệch trong vùng liên kết Cdc42 (exon 7 đến 8).
Điều trị thông thường và chăm sóc hỗ trợ - Điều trị thông thường và chăm sóc hỗ trợ bao gồm:
Điều trị miễn dịch globulin - (IVIG) điều trị được chỉ định ở những bệnh nhân WS / XLT với sự thiếu hụt kháng thể đáng kể. Liều thường cao hơn liều được sử dụng cho các trường hợp suy giảm miễn dịch nguyên phát khác do tỷ lệ dị hóa tăng lên ở bệnh nhân WAS (ví dụ: 400 đến 600 mg / kg mỗi ba tuần). Globulin miễn dịch cũng có thể được tiêm dưới da. Tuy nhiên, đường dùng này phải được sử dụng thận trọng cho đối tượng bệnh nhân này vì có xu hướng chảy máu.
Liệu pháp IL-2 liều thấp - Liệu pháp interleukin (IL) 2 liều thấp, được khám phá trong một thử nghiệm pha-I được tiến hành trong một nhóm thuần tập bệnh nhân mắc WAS và XLT, đã đạt được sự gia tăng khiêm tốn về số lượng tiểu cầu và xu hướng tăng T, B, và số lượng tế bào tiêu diệt tự nhiên (NK) và tăng tỷ lệ phần trăm tế bào T (Treg) điều hòa.
Liệu pháp gen - Liệu pháp gen là một liệu pháp thay thế, có khả năng chữa bệnh đang được điều tra cho WAS
Điều trị ức chế miễn dịch - Điều trị ức chế miễn dịch có thể được yêu cầu đối với các biểu hiện tự miễn dịch. Các tế bào miễn dịch thường đáp ứng với một kháng thể đơn dòng nhắm vào kháng nguyên CD20 dành riêng cho tế bào B ( rituximab ), tương đối an toàn cho những bệnh nhân đã được điều trị bằng IVIG.
Cắt lách - Cắt lách chọn lọc đã được ủng hộ ở những bệnh nhân được chọn lọc với WAS / XLT để đảo ngược tình trạng giảm tiểu cầu và ngăn chặn xu hướng chảy máu bằng cách tăng số lượng tiểu cầu lưu hành. Cắt lách làm tăng đáng kể nguy cơ nhiễm trùng huyết và không được khuyến cáo thường quy, đặc biệt không áp dụng cho những bệnh nhân có thể trải qua HCT. Bệnh nhân WAS / XLT phải cắt lách cần điều trị bằng kháng sinh suốt đời.
Cấy ghép tế bào tạo máu - HCT là phương pháp điều trị chữa bệnh sẵn có duy nhất, với kết quả tuyệt vời cho những bệnh nhân có gia đình phù hợp với kháng nguyên bạch cầu (HLA) của người hoặc những người hiến tặng không liên quan (URDs) hoặc những người hiến máu dây rốn phù hợp một phần, đạt 100% tỷ lệ sống chung trong một báo cáo năm 2018 về 34 bệnh nhân được cấy ghép WAS / XLT. Kết quả kém khả quan hơn đối với các loại người hiến tặng khác, mặc dù một nghiên cứu hồi cứu báo cáo cải thiện khả năng sống sót cho những người nhận ghép tạng không phù hợp có liên quan đến người hiến tặng.
Liệu pháp gen - Liệu pháp gen là một liệu pháp thay thế, có khả năng chữa bệnh đang được điều tra cho WAS. Một bản sao gen WAS bình thường được đưa vào tế bào gốc tạo máu CD34 + được phân lập từ một bệnh nhân mắc bệnh WAS. Sau đó, các tế bào được điều khiển này sẽ được tái sử dụng vào cùng một bệnh nhân sau khi điều trị bằng liều busulfan dưới da . Theo dõi lâu dài là cần thiết để xác định liệu liệu pháp thử nghiệm này có an toàn hay không và mang lại kết quả chữa khỏi lâu dài, như trường hợp của HCT.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
