Bác sĩ: BS. Trần Thị Yến Nhi
Chuyên khoa: CHUYÊN KHOA SẢN PHỤ KHOA
Năm kinh nghiệm:
Nhiễm lậu cầu là bệnh lý lây truyền qua đường tình dục do vi khuẩn Neisseria gonorrhoeae, một song cầu Gram âm gây ra. Bệnh có thể ảnh hưởng đến nhiều cơ quan như niệu đạo, cổ tử cung, trực tràng, họng và kết mạc. Nếu không điều trị, nhiễm lậu cầu có thể gây ra các biến chứng nặng nề như viêm vùng chậu, vô sinh, viêm khớp, viêm màng não và nhiễm trùng huyết.
Nhiễm lậu cầu có biểu hiện lâm sàng đa dạng tùy theo giới, vị trí nhiễm và giai đoạn bệnh. Triệu chứng thường khởi phát sau thời gian ủ bệnh từ 2 đến 7 ngày sau khi tiếp xúc với nguồn lây. Tuy nhiên, một tỷ lệ lớn bệnh nhân có thể không có triệu chứng rõ ràng, đặc biệt là ở nữ giới, điều này làm tăng nguy cơ lây truyền trong cộng đồng và dẫn đến các biến chứng nặng nề nếu không được chẩn đoán và điều trị kịp thời.
Nhiễm lậu cầu tại cơ quan sinh dục - tiết niệu
Đa số nam giới nhiễm lậu cầu sẽ có biểu hiện triệu chứng cấp tính rõ ràng, thường là viêm niệu đạo. Các triệu chứng điển hình bao gồm:
Ở nam giới nếu không điều trị kịp thời, vi khuẩn có thể lan rộng gây các biến chứng như:
Khác với nam giới, phần lớn nữ giới nhiễm lậu cầu không có triệu chứng rõ ràng hoặc có biểu hiện rất nhẹ, dễ bị nhầm lẫn với các viêm nhiễm phụ khoa thông thường. Các triệu chứng nếu có bao gồm:
Do đặc điểm giải phẫu và triệu chứng kín đáo, nhiễm lậu cầu ở nữ có nguy cơ cao gây biến chứng:
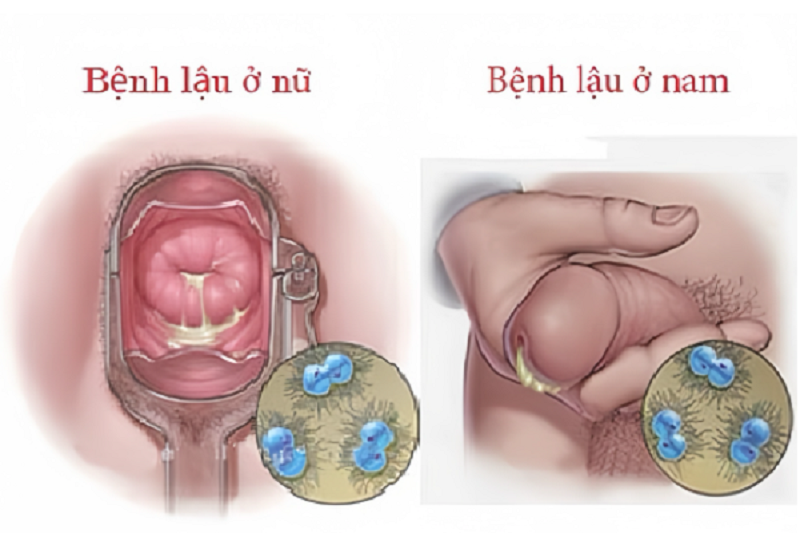
Biểu hiện tại cơ quan sinh dục khi nhiễm lậu cầu chủ yếu là tiết dịch mủ
Ngoài đường sinh dục - tiết niệu, lậu cầu có thể gây nhiễm khuẩn tại các vị trí khác, thường gặp ở những người có hành vi tình dục đường miệng, hậu môn hoặc do lây truyền qua tiếp xúc tay - mắt.
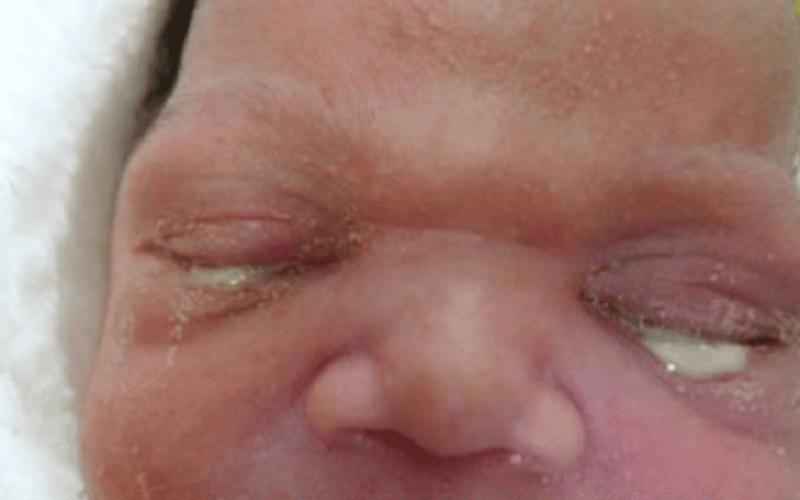
Viêm kết mạc sơ sinh do lậu là một biến chứng nặng nề ở trẻ
Quản lý bệnh nhân nhiễm lậu cầu không dừng lại ở việc điều trị triệu chứng mà cần tiếp tục theo dõi, đánh giá hiệu quả điều trị và thực hiện các biện pháp phòng ngừa nhằm ngăn ngừa tái nhiễm và lây lan trong cộng đồng.
Theo dõi sau điều trị
Tầm soát và dự phòng
Chẩn đoán nhiễm lậu cầu dựa trên kết hợp giữa khai thác bệnh sử, thăm khám lâm sàng và các phương pháp xét nghiệm cận lâm sàng. Việc chẩn đoán sớm và chính xác có ý nghĩa quan trọng trong điều trị, ngăn ngừa biến chứng và hạn chế lây lan trong cộng đồng.
Chẩn đoán lâm sàng
Lâm sàng đóng vai trò định hướng ban đầu, đặc biệt ở những trường hợp chưa có điều kiện xét nghiệm tức thời. Cần khai thác kỹ các yếu tố dịch tễ và nguy cơ, bao gồm:
Chẩn đoán cận lâm sàng
Các xét nghiệm giúp xác định sự hiện diện của Neisseria gonorrhoeae, phân biệt với các vi khuẩn gây viêm đường sinh dục khác, đồng thời định hướng điều trị hiệu quả, đặc biệt trong bối cảnh vi khuẩn có xu hướng kháng thuốc ngày càng cao.
Nuôi cấy làm kháng sinh đồ là tiêu chuẩn vàng trong chẩn đoán nhiễm lậu cầu
Nguyên tắc điều trị
Điều trị nhiễm lậu cầu cần tuân thủ một số nguyên tắc cơ bản nhằm đạt hiệu quả cao, ngăn ngừa biến chứng và hạn chế lây lan trong cộng đồng:
Hướng dẫn điều trị lậu cầu cần dựa vào tình trạng lâm sàng (có hay không có biến chứng), vị trí nhiễm, mức độ nghi ngờ hoặc xác định đồng nhiễm, cũng như các yếu tố đặc biệt như dị ứng thuốc hay mang thai. Một số định hướng chính bao gồm:
Tình hình kháng thuốc
Neisseria gonorrhoeae là một trong những vi khuẩn có khả năng phát triển kháng thuốc nhanh nhất trong lịch sử y học hiện đại. Vi khuẩn này đã từng bước kháng lại hầu hết các nhóm kháng sinh từng được sử dụng điều trị, bao gồm: Penicillin, Tetracycline và Quinolone (như ciprofloxacin), Ceftriaxone - hiện là thuốc chủ lực trong điều trị lậu, đang ghi nhận tỷ lệ kháng tăng dần tại nhiều quốc gia. WHO năm 2023 cảnh báo về sự xuất hiện của các chủng lậu siêu kháng thuốc không đáp ứng với cả ceftriaxone lẫn azithromycin.
Cảnh báo toàn cầu
WHO đã xếp N. gonorrhoeae vào nhóm vi khuẩn "ưu tiên cao" cần giám sát kháng thuốc trên toàn cầu. Việc lạm dụng và sử dụng kháng sinh không hợp lý, đặc biệt trong điều trị không theo phác đồ, góp phần thúc đẩy nhanh quá trình kháng thuốc. Thiếu hụt các thuốc kháng sinh mới do khó khăn trong nghiên cứu - phát triển và lợi nhuận hạn chế là một rào cản lớn trong cuộc chiến chống lại lậu kháng thuốc.
Hướng đi tương lai
Tăng cường giám sát kháng thuốc ở cấp quốc gia và khu vực nhằm phát hiện sớm các chủng kháng mới. Phát triển kháng sinh mới và các chiến lược điều trị thay thế (như vắc-xin, peptide kháng khuẩn, liệu pháp miễn dịch...). Giáo dục cộng đồng và chuyên môn y tế về sử dụng kháng sinh hợp lý, đặc biệt trong điều trị các bệnh lây truyền qua đường tình dục.
Tránh lạm dụng kháng sinh để hạn chế tối đa nguy cơ kháng thuốc
Lậu cầu là bệnh lý vừa phổ biến vừa tiềm ẩn nguy cơ biến chứng cao nếu không được quản lý đúng cách. Điều trị cần tuân thủ phác đồ cập nhật, đồng thời kết hợp giáo dục sức khỏe, quản lý bạn tình và giám sát dịch tễ. Đặc biệt, tình trạng kháng thuốc ngày càng phức tạp đòi hỏi sự phối hợp chặt chẽ giữa lâm sàng, xét nghiệm và chính sách y tế cộng đồng nhằm kiểm soát hiệu quả bệnh lý này trong tương lai.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
