Bác sĩ: ThS.BS Nguyễn Thị Lự
Chuyên khoa: Tim mạch
Năm kinh nghiệm: 15 năm kinh nghiệm
Hội tim mạch Châu Âu năm 2019 đã thống nhất bệnh mạch vành gồm các hội chứng sau:
- Hội chứng mạch vành mạn tính bao gồm bệnh tim thiếu máu cục bộ, bệnh mạch vành ổn định hay suy vành
- Hội chứng mạch vành cấp gồm:
+ Hội chứng mạch vành cấp có ST chênh lên hay còn gọi là nhồi máu cơ tim cấp có ST chênh lên.
+ Hội chứng mạch vành cấp không có ST chênh lên.
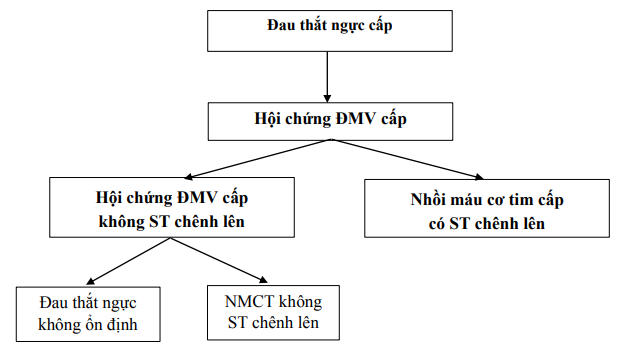
Hội chứng mạch vành cấp
- Nhồi máu cơ tim cấp có ST chênh lên là một biến cố tim mạch rất nặng nề trong bệnh động mạch vành nói riêng và bệnh tim mạch nói chung và là một trong các nguyên nhân có tỉ lệ tử vong rất cao, cần có chiến lược tái thông động mạch vành càng sớm càng tốt với phương châm “thời gian là cơ tim – Cơ tim là sự sống”.
Cơ chế trong nhồi máu cơ tim cấp có ST chênh lên chính là do sự nứt vỡ mảng vữa xơ động mạch vành, do đó hình thành cục máu đông gây ra tắc nghẽn cấp tính hoàn toàn động mạch vành với đặc trưng là cơn đau thắt ngực điển hình và trên điện tâm đồ là hình ảnh sóng ST chênh ở các chuyển đạo.
Cơn đau thắt ngực điển hình của bệnh mạch vành gồm:
- Đau nhiều, đau có cảm giác như bóp nghẹt vùng ngực trái hoặc sau xương ức.
- Đau có thể lan ra sau lưng, lan lên cằm, ra vai trái và chạy dọc mặt trong tay trái xuống ngón 3, ngón 4 tay trái.
- Cơn đau thường không đáp ứng hoặc đáp ứng kém với thuốc và thường kéo dài trên 30 phút.
- Có thể gặp các triệu chứng khác đi kèm như: mệt mỏi, khó thở, vã mồ hôi, buồn nôn và nôn
+ Đôi khi bệnh nhân chỉ có đau vùng thượng vị lan ra sau lưng.
+ Một số bệnh nhân chỉ có cảm giác khó chịu, nặng vùng ngực, mệt mỏi, khó thở và thường gặp ở các bệnh nhân cao tuổi có tăng huyết áp, đái tháo đường.
+ Các dấu hiệu lâm sàng khác như: sốc tim, các rối loạn nhịp tim nặng có thể có ngất hoặc hôn mê, tụt huyết áp, khó thở do phù phổi cấp...
- Thường khi thăm khám trên lâm sàng không phát hiện các biểu hiện đặc trưng gì.
- Đôi khi có thể phát hiện các biến chứng của nhồi máu cơ tim cấp như:
+ Loạn nhịp tim, tiếng tim mờ hoặc có tiếng thổi vùng tim mới xuất hiện.
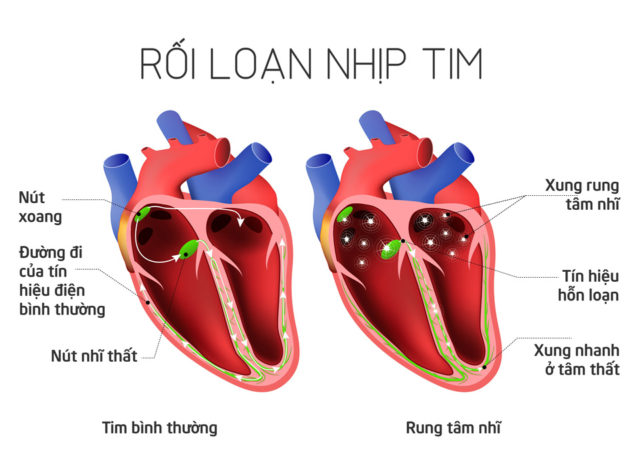
Loạn nhịp tim là biểu hiện hội chứng mạch vành cấp có ST chênh lên
+ Khi có phù phổi cấp thì nghe phổi có thể có ran ẩm.
+ Trường hợp nặng, suy tim có thể thấy huyết áp tụt, tụy mạch, hay tĩnh mạch cổ nổi...
Xét nghiệm máu
- Các dấu ấn sinh học cơ tim
+ Trong giai đoạn nhồi máu cơ tim cấp tính thì các biomarker đều biến động theo thời gian, đặc biệt là troponnin T/I
+ Trong tổn thương cơ tim thì troponin T/I có độ nhạy và độ đặc hiệu cao và đây là một trong các tiêu chuẩn trong chẩn đoán nhồi máu cơ tim cấp. Troponin có thể tăng sau 3giờ (thậm chí với troponin siêu nhạy có thể tăng ngay sau 1 giờ) và kéo dài tới 7 đến 14 ngày. Tuy nhiên trng các bệnh tổn thương cơ tim khác như viêm cơ tim troponin cũng tăng
+ Các dấu ấn khác như: CK, CK-MB, Myoglobin cũng có thể tăng lên trong nhồi máu cơ tim cấp.
- Các xét nghiệm máu khác như tổng phân tích tế bào máu, đông máu, sinh hóa máu, khí máu... phụ thuộc và tình trạng lâm sàng cụ thể của bệnh nhân cũng như các bệnh lý kèm theo khác.

Xét nghiệm tổng phân tích tế bào máu
Thăm dò chẩn đoán hình ảnh
- Điện tâm đồ: là một trong các tiêu chuẩn để chẩn đoán
+ Hình ảnh sóng ST chênh lên ở ít nhất 2 chuyển đạo liên tiếp trong số các miền chuyển đạo và/hoặc xuất hiện sóng Q bệnh lý( sâu trên 1mm và rộng trên 0,03s) ở các miền chuyển đạo hoặc có dạng QS.
+ Dựa vào chuyển đạo có hình ảnh sóng ST chênh lên, sóng Q bệnh lý hoặc dạng QS trên điện tâm đồ mà ta có thể định hướng được vùng cơ tim nhồi máu cơ tim.
|
Định khu vùng NMCT |
Thay đổi sóng ST, T, Q |
|
Trước vách |
Sóng Q và/hoặc ST chênh lên từ V1 đến V3 |
|
Thành trước |
Sóng Q và/hoặc ST chênh lên từ V1 đến V4 hoặc V5 |
|
Trước bên |
Sóng Q và/hoặc ST chênh lên từ V1 đến V6 và D1, aVL |
|
Thành bên |
Sóng Q và/hoặc ST chênh lên ở V5, V6 và D1, aVL |
|
Thành dưới |
Sóng Q và/hoặc ST chênh lên ở DII, DIII, aVF, có thể gặp ở V5, V6, DI, aVL |
|
Thất phải |
Trong những giờ đầu có thể gặp ST chênh lên ở V3R, V4R |
+ Cần nghĩ đến nhồi máu cơ tim cấp ở cả những bệnh nhân có block nhánh trái hoặc block nhánh phải mới xuất hiện.
- Siêu âm tim.
+ Giúp phát hiện đánh giá rối loạn vận động vùng cơ tim cũng như các biến chứng cơ học trên bệnh nhân nhồi máu cơ tim cấp.
+ Không chỉ định thường quy khi chẩn đoán rõ ràng trên điện tâm đồ, biomarker, triệu chứng lâm sàng vì có thể làm chậm trễ việc tái thông động mạch vành cho bệnh nhân.
+ Chỉ làm siêu âm tim khi còn nghi ngờ chẩn đoán, cần chẩn đoán phân biệt hoặc tìm các biến chứng.
+ Tuy nhiên siêu âm tm cần phải được thực hiện sau đó khi bệnh nhân còn nằm viện.
- Các thăm dò khác gồm chụp CLVT động mạch vành, chụp MRI không có chỉ định trong giai đoạn cấp
Chẩn đoán xác định
- Chẩn đoán nhồi máu cơ tim cấp có ST chênh lên khi có đủ tiêu chuẩn của nhồi máu cơ tim cấp và hình ảnh ST chênh lên trên điện tâm đồ
- Tiêu chuẩn chẩn đoán nhồi máu cơ tim: Nhồi máu cơ tim được chẩn đoán khi có tăng dấu ấn sinh học cơ tim, đặc biệt là troponin T/I và ít nhất 1 trong các dấu hiệu sau:
+ Biểu hiện lâm sàng có cơn đau thắt ngực điển hình của bệnh động mạch vành.
+ Khi có thay đổi sóng ST-T trên điện tâm đồ hoặc xuất hiệ block nhánh trái hoặc nhánh phải hoặc sóng Q bệnh lý mới xuất hiện.
+ Siêu âm tim thấy mới xuất hiện giảm hoặc mất vận động của Bất động vận động của 1 vùng hay nhiều vùng thành cơ tim.
+ Chụp cản quang hoặc tử thiết thấy huyết khối trong lòng động mạch vành.
- Có 5 type nhồi máu cơ tim dựa trên lâm sàng và bệnh học:
+ Type 1: nhồi máu cơ tim xảy ra do nứt/loét mảng xơ vữa gây huyết khối một hay nhiều nhánh động mạch vành.
+ Type 2: nhồi máu cơ tim là hậu quả của sự mất cân bằng cung cầu oxy. Thường xảy ra do co thắt động mạch vành, lóc tách động mạch vành, tình trạng mất cân bằng oxy quá nhiều sau bòng, sốc, nhiễm trùng.
+ Type 3: tử vong do bệnh tim. Bệnh nhân tử vong trước khi được chẩn đoán là nhồi máu cơ tim.
+ Type 4: nhồi máu cơ tim có liên quan đến chụp và can thiệp mạch vành gồm:
Type 4a: Nhồi máu cơ tim xảy ra trong 48 giờ sau can thiệp.
Type 4b: huyết khối trong stent gây ra nhồi máu cơ tim.
Type 4c: tái hẹp trong stent gây ra nhồi máu cơ tim.
+ Type 5: Nhồi máu cơ tim liên quan đến mổ bắc cầu nối chủ vành.
Chẩn đoán phân biệt
- Đứng trước bệnh nhân có tình trạng đau ngực cấp cần loại trừ với: nhồi máu phổi, hội chứng động mạch chủ cấp, tràn khí màng phổi cấp.
- Ngoài ra cần phân biệt với một số bệnh lý khác như:
+ Bệnh tim: Viêm màng ngoài tim, viêm cơ tim...
+ Phổi: bệnh màng phổi, viêm phổi u phổi...
+ Tiêu hóa: các bệnh cấp cứu tiêu hóa, trào ngược thực quản..
Xử trí ban đầu
NHồi máu cơ tim cấp có ST chênh lên thường được nghĩ đến ngay sau khi làm điện tâm đồ dựa vào hình ảnh sóng ST chênh lên hoặc khi xuất hiện block nhanh mới. Do đó các bước xử trí ban đầu ngay khi tiếp cận bệnh nhân gồm:
- Bệnh nhân cần được nằm bất động (nghỉ ngơi tuyệt đối).
- Lắp máy monitor theo dõi các chức năng sống.
Lắp máy monitor theo dõi các chức năng sống
- Đặt đường truyền tĩnh mạch.
- Thăm khám để kịp thời phát hiện các trường hợp nặng như loạn nhịp tim, phù phổi cấp, tụt huyết áp, sốc tim, hoặc có tiếng thổi mới xuất hiện.
- Dùng các thuốc giảm đau như nitrat, morphin (tùy thuộc vào tình trạng lâm sàng và cần cá thể hóa từng bệnh nhân).
- Thở oxy khi SPO2 <90%.
- Dùng các thuốc chống đông đường tĩnh mạch.
- Dùng các thuốc chống kết tập tiểu cầu kép liều tấn công: Aspirin kết hợp với thuốc ức chế P2Y12 (tùy thuộc vào từng bệnh nhân và điều kiện cơ sở y tế).
- Statin liều cao càng sớm càng tốt.
- Điều trị các rối loạn điện giải, rối loạn đường máu (nếu có).
- Nếu nghi ngờ có biến chứng có thể cân nhắc kiểm tra siêu âm tim, chụp X-quang ngực nhưng tuyệt đối không được làm ảnh hưởng đến thời gian tái thông mạch vành cho bệnh nhân.
Chiến lược tái thông động mạch vành
- Tái thông động mạch vành là phương pháp điều trị tối ưu ở bệnh nhân NMCT cấp có ST chênh lên do đó cần phải được can thiệp càng sớm càng tốt với phương châm: “Thời gian là cơ tim – Cơ tim là sự sống”.
- Có 2 biện pháp tái thông động mạch vành chính gồm:
+ Điều trị bằng thuốc tiêu sợi huyết
+ Đặt stent động mạch vành qua da
- Phẫu thuật bắc cầu nối chủ vành chỉ đặt ra ở các trường hợp có biến chứng cơ học hoặc không thể đặt stent ĐMV được.
- Chiến lược tái thông mạch vành phụ thuốc vào tình trạng người bệnh, thời gian từ khi bệnh nhân có triệu chứng cho đến khi đến được bệnh viện và điều kiện của cơ sở y tế.
+ BN đến bệnh viện kể từ khi có triệu chứng là từ 0 đến 12 giờ thì can thiệp động mạch vành là phương pháp đầu tiên được lựa chọn.
Ở các bệnh viện có khả năng can thiệp mạch vành được trong vòng 120 phút từ khi BN được chẩn đoán và chuyển đến thì tiến hành can thiệp ngay cho BN
Điều trị thuốc tiêu sợi huyết trong vòng 10 phút sau khi BN được chẩn đoán ở các trường hợp BN không thể can thiệp được mạch vành trong vòng 120 phút. Sau đó BN cần được chuyển đến cơ sở y tế để xem xét can thiệp mạch vành trong vòng 2 đến 24 giờ.
+ BN đến bệnh viện kể từ khi có triệu chứng từ 12 đến 48 giờ: Với các BN còn đau ngực hay có rối loạn nhịp tim hoặc huyết động không ổn định thì can thiệp thì đầu vẫn là phương pháp được ưu tiên lựa chọn. Với BN không còn triệu chứng thì can thiệp mạch vành vẫn nên được lựa chọn.
+ BN đến bệnh viện kể từ khi có triệu chứng từ là sau 48 giờ, nếu BN hoàn toàn ổn định và đã hết triệu chứng thì việc can thiệp mạch vành dựa vào tình trạng thiếu máu cơ tim như ở hội chứng mạch vành mạn tính.
Điều trị sau giai đoạn cấp và dự phòng tái phát khi bệnh nhân được xuất viện
- Bệnh nhân cần được đánh giá toàn trạng cũng như tổng thể các yếu tố nguy cơ, tư vấn, giáo dục cho bệnh nhân hiểu được các vấn đề về bệnh tật trước khi BN được xuất viện.
- Bệnh nhân sau hội chứng mạch vành cấp không phải khỏi bệnh mà là chuyển sang giao đoạn ổn định tương đối và hội chứng mạch vành mạn. Do đó bệnh nhân cần được tư vấn, giáo dục về bệnh, cần điều chỉnh các yếu tố nguy cơ và đặc biệt là cần phải thăm khám định kỳ và uống thuốc suốt đời theo chỉ định của bác sĩ chuyên khoa.
- Các yếu tố thay đổi lối sống, thăm khám định kỳ, tuân trị rất quan trọng, nó ảnh hướng đến diễn biến cũng như tiên lượng bệnh
- Ngoài điều trị các thuốc tim mạch cần điều chỉnh tốt các bệnh lý kèm theo như tăng huyết áp. đái tháo đường, rối loạn mỡ máu…
- Thuốc điều trị sau ra viện tùy thuộc vào từng bệnh nhân cụ thể và cần theo chỉ định của bác sĩ. Có thể dùng các thuốc sau:
+ Duy trì thuốc kháng kết tập tiểu cầu kép theo chỉ định của bác sĩ
+ Dùng statin liều cao, kéo dài để duy trì LDL-Cholesterol dưới 1.4 mmol/l
+ Ưu tiên sử dụng thuốc chẹn beta, ức chế men chuyển, ức chế thụ thể trong điều trị huyết áp
+ Điều chỉnh đường máu tật tốt
+ Ngừng, tránh xa các yếu tố nguy cơ như: rượu bia, khói thuốc lá, thuốc lào...
+ Xây dựng chế độ ăn uống, tập thể dục thể thao hợp lý phù hợp với từng bệnh nhân.
1. Quyết định số 5332/QĐ-BYT ngày 23/12/2020 của Bộ Y tế V/v Ban hành tài liệu chuyên môn "Thực hành chẩn đoán và điều trị bệnh động mạch vành".
2. Bệnh học nội khoa tập 1 ,2012, trường Đại học Y Hà Nội
Khuyến cáo chẩn đoán và điều trị rối loạn lipid máu 2015, Hội tim mạch học Quốc gia Việt Nam
3. Knuuti J., Wijns W., Saraste A. et al (2019). 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J.
4. Authors/Task Force Members, Ph. Gabriel Steg, Stefan K. James. Et al (2012). ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology (ESC).
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
