Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa:
Năm kinh nghiệm:
Phù hoàng điểm là tình trạng sưng nề tại hoàng điểm – vùng trung tâm của võng mạc, nơi đảm nhiệm chức năng quan sát chi tiết các vật thể, phân biệt màu sắc và điều tiết thị lực trung tâm. Khi dịch bị tích tụ bất thường trong lớp võng mạc tại hoàng điểm, chức năng thị giác sẽ suy giảm đáng kể.
Tình trạng này không phải là một bệnh lý riêng biệt mà là hậu quả của nhiều nguyên nhân khác nhau, thường gặp nhất là:
Phù hoàng điểm có thể diễn tiến âm thầm, không gây đau, và biểu hiện sớm nhất là nhìn mờ, biến dạng hình ảnh, giảm độ phân giải màu sắc hoặc có điểm mù ở trung tâm thị trường.
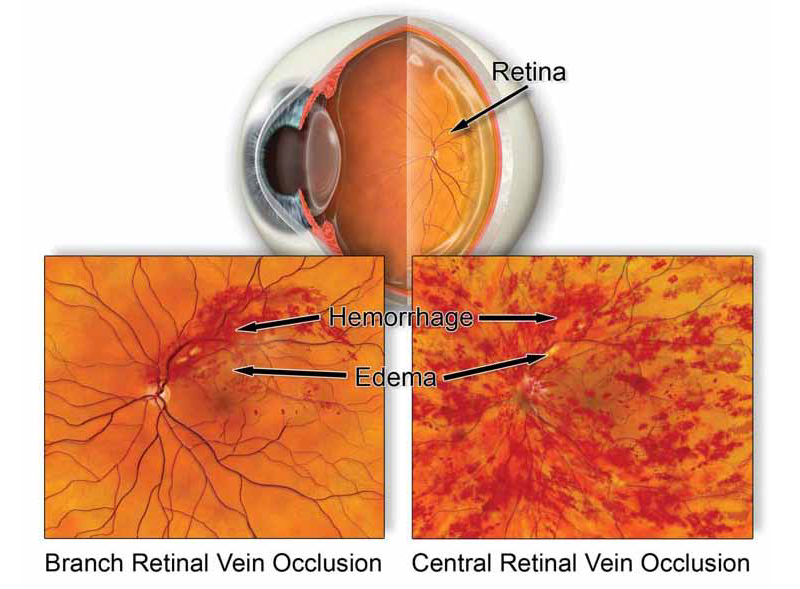
Tắc tĩnh mạch võng mạc là một trong những nguyên nhân thường gặp gây phù hoàng điểm.
Nếu không được điều trị đúng cách, phù hoàng điểm có thể gây giảm thị lực không hồi phục hoặc mù lòa. Tuy nhiên, với các kỹ thuật chẩn đoán hiện đại và thuốc điều trị nội nhãn tiên tiến, nhiều trường hợp có thể phục hồi thị lực đáng kể nếu phát hiện và can thiệp sớm.
Phù hoàng điểm là biểu hiện tổn thương chức năng hàng rào máu–võng mạc, dẫn đến rò rỉ dịch và protein vào trung tâm hoàng điểm. Tình trạng này không xảy ra đơn lẻ mà thường là hệ quả của nhiều bệnh lý nội nhãn hoặc toàn thân. Có thể chia nguyên nhân thành các nhóm chính sau:
Đây là nguyên nhân phổ biến nhất của phù hoàng điểm, đặc biệt ở người bệnh đái tháo đường type 1 và type 2 lâu năm. Tăng glucose máu kéo dài làm tổn thương vi mạch võng mạc, dẫn đến mất tính toàn vẹn của thành mạch, tăng tính thấm mao mạch và làm rò rỉ dịch vào lớp thần kinh võng mạc. Phù hoàng điểm trong bệnh võng mạc đái tháo đường có thể xảy ra ở bất kỳ giai đoạn nào, kể cả khi chưa xuất hiện tân mạch.
Một số yếu tố thúc đẩy phù hoàng điểm ở bệnh nhân đái tháo đường:
Kiểm soát đường huyết kém ở người đái tháo đường là yếu tố thúc đẩy phù hoàng điểm.
Tắc tĩnh mạch trung tâm hoặc nhánh tĩnh mạch võng mạc gây ứ trệ dòng máu, tăng áp lực mao mạch và làm vỡ hàng rào máu–võng mạc. Hậu quả là dịch rò rỉ vào hoàng điểm, gây phù. Phù hoàng điểm là nguyên nhân hàng đầu gây giảm thị lực trong các thể RVO.
Mức độ phù thường tương quan với:
Viêm màng bồ đào có thể dẫn đến tổn thương hàng rào máu–võng mạc do quá trình miễn dịch qua trung gian tế bào và các hóa chất gây viêm. Đây là nguyên nhân quan trọng trong phù hoàng điểm dạng nang ở người trẻ tuổi.
Phù thường xuất hiện sau đợt viêm kéo dài hoặc tái phát nhiều lần, và đáp ứng tốt với điều trị chống viêm nếu được phát hiện sớm.
Phổ biến nhất là sau phẫu thuật đục thủy tinh thể, thường được gọi là hội chứng Irvine-Gass. Tổn thương do thao tác phẫu thuật có thể gây rối loạn hàng rào máu–võng mạc, dẫn đến phù nang quanh hoàng điểm.
Các yếu tố nguy cơ:
Phù sau mổ thường xuất hiện muộn (sau 4–6 tuần) và có thể tự thoái lui, nhưng trong một số trường hợp cần can thiệp bằng thuốc nhỏ mắt chống viêm hoặc tiêm nội nhãn.
Trong thể ướt, các mạch máu tân sinh dưới võng mạc phát triển bất thường và dễ bị rò rỉ. Điều này dẫn đến tích tụ dịch bên dưới võng mạc hoặc trong hoàng điểm. Nếu không điều trị kịp thời, tình trạng phù sẽ tiến triển gây ra xuất huyết, tổn thương hoàng điểm vĩnh viễn và sẹo hóa.
Phù hoàng điểm tiến triển âm thầm, thường không gây đau nên dễ bị bỏ sót trong giai đoạn đầu. Tuy nhiên, người bệnh có thể nhận biết thông qua các biểu hiện đặc trưng sau:
Những biểu hiện này thường tiến triển chậm, nhưng nếu nguyên nhân là viêm, tắc tĩnh mạch hoặc AMD thể ướt, phù có thể diễn tiến nhanh và gây giảm thị lực rõ rệt chỉ trong vài ngày.

Nhìn mờ trung tâm là dấu hiệu phổ biến nhất của phù hoàng điểm.
Tiêu chuẩn chẩn đoán
Chẩn đoán phù hoàng điểm được xác lập dựa trên:
Lâm sàng: các triệu chứng đặc trưng ở trên, đặc biệt khi có bệnh nền đi kèm như đái tháo đường, tắc mạch, viêm màng bồ đào hoặc sau phẫu thuật mắt.
Thăm khám đáy mắt: bác sĩ nhãn khoa có thể phát hiện hiện tượng sưng nề hoàng điểm, xuất tiết cứng (hard exudates), vi phình mạch hoặc dấu hiệu tân mạch quanh hoàng điểm.
Hình ảnh học: OCT là phương tiện quan trọng nhất hiện nay để chẩn đoán xác định phù hoàng điểm, đánh giá mức độ phù và theo dõi điều trị.
Không có một bộ tiêu chuẩn riêng biệt nào để áp dụng chung cho mọi nguyên nhân, tuy nhiên, trong thực hành lâm sàng, bác sĩ sẽ phối hợp giữa triệu chứng cơ năng, hình ảnh đáy mắt và kết quả OCT thường đủ để xác lập chẩn đoán.
Các xét nghiệm và cận lâm sàng cần thiết
- Chụp cắt lớp quang học (OCT – Optical Coherence Tomography)
Là tiêu chuẩn vàng để xác định phù hoàng điểm.
Cho phép đo độ dày võng mạc tại hoàng điểm và phát hiện các dấu hiệu như:
Dày hoàng điểm lan tỏa
Dịch nội võng mạc (khoang dạng nang - cystoid spaces)
Dịch dưới võng mạc
Bong biểu mô sắc tố võng mạc
Kéo dính hoàng điểm (bệnh màng trước võng mạc - epiretinal membrane)
OCT rất hữu ích để phân biệt phù do thoát dịch với phù do kéo cơ học, từ đó định hướng hướng điều trị.
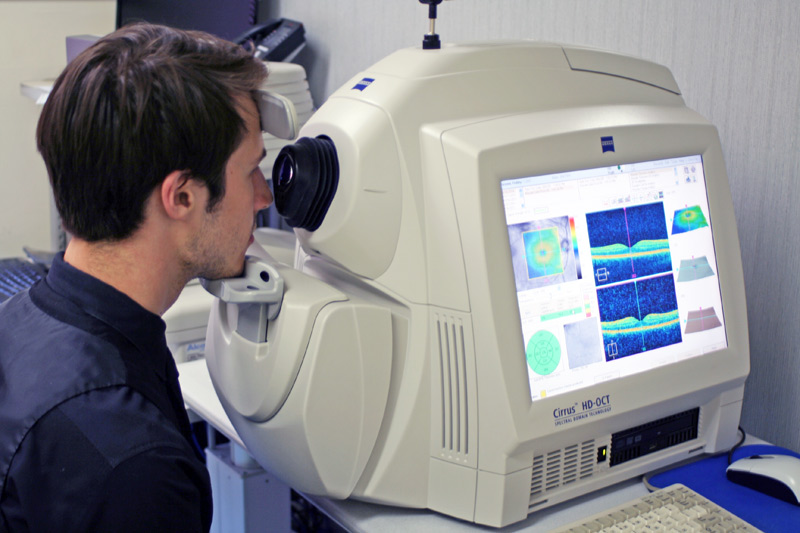
Chụp cắt lớp quang học là tiêu chuẩn vàng chẩn đoán phù hoàng điểm.
- Chụp mạch huỳnh quang (FA – Fluorescein Angiography)
Giúp xác định vùng rò rỉ dịch, mức độ tân mạch hoặc hoại tử mao mạch.
Đặc biệt cần thiết trong bệnh võng mạc đái tháo đường hoặc tắc tĩnh mạch võng mạc.
Có thể phân biệt phù hoàng điểm dạng nang với các thể khác bằng hình ảnh rò rỉ thuốc nhuộm theo dạng cánh hoa (petaloid leakage) tại vùng hoàng điểm.
Phù được phân loại thành:
Phù khu trú: Là dạng phù xảy ra tại một số điểm nhỏ, thường do vi phình mạch (các mạch máu nhỏ bị giãn bất thường) rò rỉ dịch ra xung quanh.
Phù lan tỏa: Là dạng phù lan rộng toàn vùng hoàng điểm, thường gặp khi nhiều mao mạch bị tổn thương.
Phù do thiếu máu: Không phải do rò rỉ dịch, mà do thiếu máu nuôi dưỡng vùng hoàng điểm khiến mô bị tổn thương.
- Lưới Amsler
Là công cụ đơn giản để đánh giá biến dạng thị giác.
Được sử dụng tại nhà để tự theo dõi tiến triển triệu chứng.
- Đo thị lực tốt nhất khi chỉnh kính (Best-Corrected Visual Acuity – BCVA)
Giúp đánh giá ảnh hưởng của phù hoàng điểm lên chức năng thị giác.
Là chỉ số quan trọng để chỉ định điều trị nội nhãn và theo dõi kết quả điều trị.
- Các xét nghiệm toàn thân hỗ trợ xác định nguyên nhân
HbA1c: đánh giá kiểm soát đường huyết ở bệnh nhân đái tháo đường.
Lipid máu: đặc biệt khi có xuất tiết cứng quanh hoàng điểm.
Chức năng thận: creatinin, đạm niệu (có liên quan đến phù trong bệnh võng mạc đái tháo đường).
Huyết áp: phát hiện tăng huyết áp mạn tính – yếu tố thúc đẩy tổn thương mao mạch võng mạc.
- Các phương tiện bổ sung khác
Chụp mạch võng mạc bằng cắt lớp quang học không tiêm thuốc (OCT Angiography - OCT-A ): cung cấp hình ảnh vi mạch võng mạc mà không cần tiêm thuốc cản quang, hữu ích trong phân tích vùng thiếu máu hoặc tân mạch dưới võng mạc.
Siêu âm nội nhãn (B-scan): sử dụng khi mắt đục phương tiện (xuất huyết dịch kính) không thể soi đáy.
Mục tiêu điều trị phù hoàng điểm là:
Việc lựa chọn phương pháp điều trị phụ thuộc vào nguyên nhân nền, mức độ phù, tình trạng thị lực và khả năng đáp ứng của từng cá nhân. Trong thực hành lâm sàng, điều trị thường cần kết hợp nhiều biện pháp, từ điều chỉnh yếu tố nguy cơ cho đến can thiệp nội nhãn.
Đây là nền tảng quan trọng trong mọi trường hợp phù hoàng điểm, đặc biệt khi liên quan đến bệnh toàn thân như đái tháo đường, tăng huyết áp, rối loạn lipid máu.
Là phương pháp điều trị chính trong đa số trường hợp phù hoàng điểm có ảnh hưởng thị lực. Các thuốc tiêm nội nhãn thường phải sử dụng lặp lại nhiều lần, tùy theo đáp ứng.
Thuốc kháng yếu tố tăng sinh mạch (anti-VEGF)
Corticosteroid nội nhãn
Laser quang đông võng mạc
Phẫu thuật cắt dịch kính (Vitrectomy)
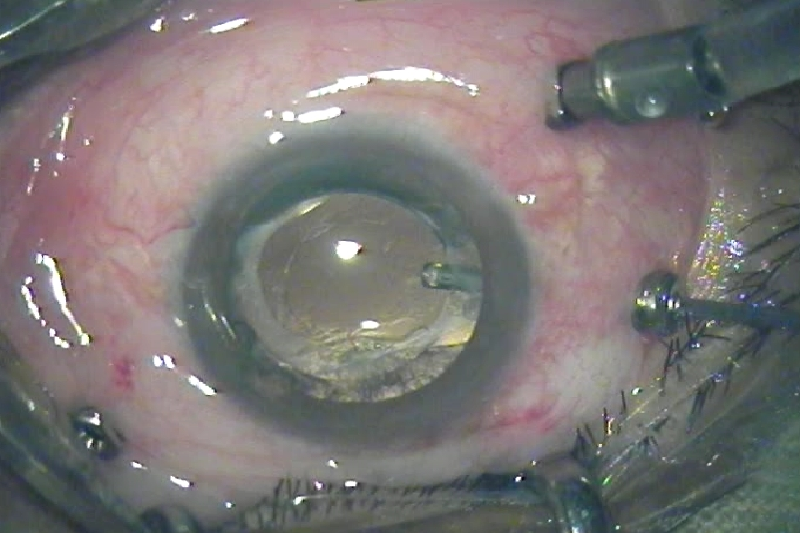
Phẫu thuật cắt dịch kính thường được chỉ định trong các trường hợp phù hoàng điểm kéo dài không đáp ứng điều trị nội nhãn.
Tiên lượng của phù hoàng điểm phụ thuộc vào nhiều yếu tố, bao gồm nguyên nhân nền, thời gian khởi phát, mức độ phù, mức độ ảnh hưởng đến hoàng điểm trung tâm và khả năng đáp ứng với điều trị. Nếu được phát hiện sớm và điều trị đúng cách, phần lớn bệnh nhân có thể phục hồi thị lực đáng kể. Tuy nhiên, trong những trường hợp kéo dài hoặc can thiệp trễ, phù hoàng điểm có thể để lại di chứng giảm thị lực không hồi phục.
Khả năng phục hồi thị lực
Nguy cơ mất thị lực không hồi phục
Tỷ lệ tái phát
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
