Bác sĩ: ThS.BSNT Trần Hiền
Chuyên khoa: Di truyền - Di truyền 1 - Di truyền 2 - Di truyền 3
Năm kinh nghiệm:
Ung thư da đầu chủ yếu bao gồm ba loại chính: Ung thư biểu mô tế bào đáy (BCC), ung thư biểu mô tế bào vảy (SCC) và ung thư hắc tố (Melanoma).
Theo các nghiên cứu dịch tễ, da đầu là vị trí chiếm khoảng 10% tổng số ca ung thư da không phải u hắc tố. Nam giới, người cao tuổi, người có làn da sáng, tóc vàng hoặc đỏ, và những người làm việc ngoài trời có nguy cơ mắc bệnh cao hơn đáng kể. Tình trạng hói đầu kiểu nam ở nam giới làm tăng diện tích da đầu tiếp xúc trực tiếp với tia UV, giải thích phần nào sự chênh lệch về tỷ lệ mắc bệnh giữa hai giới.
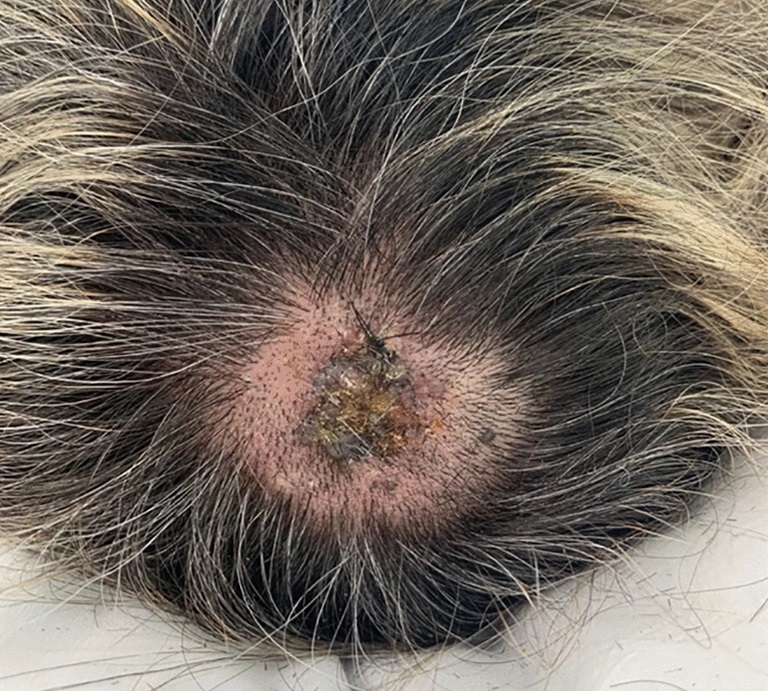 Hình ảnh ung thư hắc tố vùng da đỉnh đầu
Hình ảnh ung thư hắc tố vùng da đỉnh đầu
Ung thư da đầu, bao gồm cả ung thư da không phải hắc tố (NMSC) như u tế bào đáy (BCC) và u tế bào vảy (SCC), cũng như melanoma, phát triển thông qua các quá trình phân tử và tế bào phức tạp liên quan đến đột biến gen, các yếu tố môi trường và những thay đổi trong các con đường tín hiệu tế bào. Cơ chế gây bệnh của ung thư da đầu có nhiều điểm tương đồng với các ung thư da ở các khu vực khác trên cơ thể, nhưng các đặc điểm riêng biệt của da đầu, như phân bố nang tóc, cung cấp máu và tiếp xúc lâu dài với tia UV, góp phần vào sự phát triển và tiến triển của bệnh. Sự phát triển của ung thư da đầu là kết quả của quá trình tích lũy tổn thương DNA trong tế bào da, chủ yếu được thúc đẩy bởi bức xạ tia cực tím (UV).
- Đối với BCC: Đột biến trong gen PTCH1 (thuộc con đường Hedgehog) là sự kiện then chốt. Đột biến này dẫn đến việc kích hoạt liên tục con đường tín hiệu, thúc đẩy sự phát triển của tế bào đáy. Hội chứng di truyền Gorlin, liên quan đến đột biến PTCH1, khiến bệnh nhân dễ mắc nhiều khối u BCC.
- Đối với SCC: Đột biến trong gen TP53 - một "người bảo vệ" hệ gen quan trọng khỏi tác nhân sinh ung - là phổ biến trong SCC. TP53 bị đột biến mất khả năng điều hòa chu kỳ tế bào và khởi động quá trình chết tế bào theo chương trình (apoptosis) đối với các tế bào hư hỏng, tạo điều kiện cho tế bào ác tính tồn tại và nhân lên.
- Đối với Melanoma: Các đột biến kích hoạt trong gen BRAF (phổ biến là V600E) đóng vai trò trung tâm, dẫn đến sự kích hoạt bất thường của con đường MAPK, thúc đẩy tăng sinh tế bào hắc tố.
Ngoài ra, tia UV còn gây suy giảm miễn dịch tại chỗ, làm giảm khả năng giám sát và tiêu diệt tế bào ung thư của hệ thống miễn dịch. Tình trạng viêm mạn tính do tiếp xúc UV kéo dài cũng góp phần tạo ra môi trường vi mô thuận lợi cho khối u phát triển và xâm lấn.
Ung thư da đầu có thể biểu hiện dưới nhiều hình thái khác nhau, tùy thuộc vào loại mô ác tính xuất phát. Ở ung thư biểu mô tế bào đáy (BCC), tổn thương thường xuất hiện dưới dạng u cục nhỏ, màu ngọc trai, trên bề mặt có thể thấy các mạch máu nhỏ. Theo thời gian, khối u có thể loét hoặc ăn mòn da, dễ chảy máu, đặc biệt khi có tác động cơ học như gãi, chải tóc.
Trong ung thư biểu mô tế bào vảy (SCC), tổn thương thường rắn chắc, bề mặt có vảy hoặc vỏ, đôi khi loét ở trung tâm. Bệnh nhân có thể thấy đau hoặc nhạy cảm khi chạm vào, khối u dễ tiết dịch hoặc chảy máu, đôi khi bị nhầm với một vết thương nhiễm trùng.
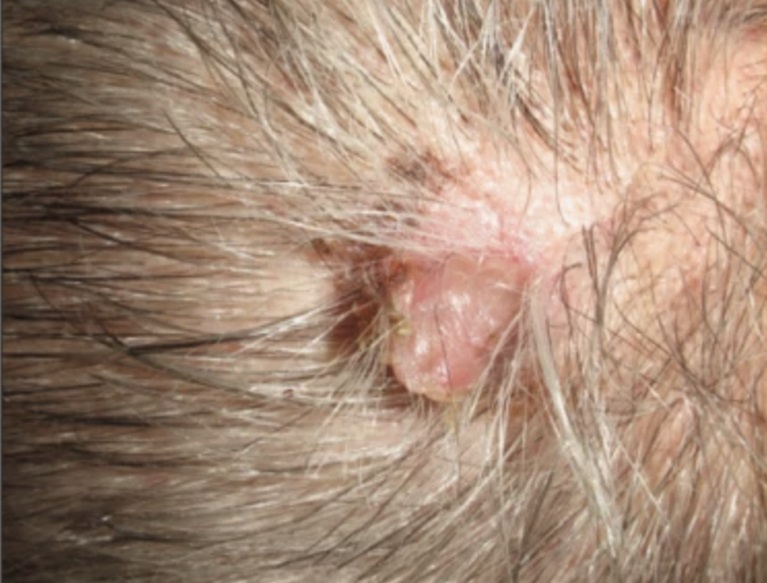 Hình ảnh lâm sàng của một nam bệnh nhân 74 tuổi với sẩn không sắc tố tại vùng đỉnh da đầu.
Hình ảnh lâm sàng của một nam bệnh nhân 74 tuổi với sẩn không sắc tố tại vùng đỉnh da đầu.
Melanoma trên da đầu ít gặp hơn nhưng có đặc điểm nguy hiểm. Các tổn thương thường không đối xứng, bờ viền không đều và có nhiều màu sắc khác nhau như đen, nâu, đỏ hoặc hồng. Bệnh nhân có thể thấy ngứa, đau, chảy máu quanh tổn thương hoặc nhận thấy nốt ruồi, tàn nhang thay đổi kích thước và hình dạng theo thời gian.
Ngoài những đặc điểm đặc hiệu theo từng loại, ung thư da đầu còn có các biểu hiện lâm sàng chung. Nhiều bệnh nhân than phiền ngứa tại vị trí tổn thương, nhất là ở BCC và SCC. Khi khối u phát triển, cảm giác đau và nhạy cảm tăng lên, do sự xâm lấn vào các mô sâu và đầu dây thần kinh. Các hạch bạch huyết vùng cổ hoặc sau tai có thể sưng to nếu bệnh đã di căn, thường gặp trong SCC và melanoma tiến triển.
Một dấu hiệu gợi ý quan trọng khác là sự tồn tại của các vết loét da đầu không lành sau nhiều tuần. Tổn thương loét kéo dài, đặc biệt khi có viêm đỏ, sưng nề và tiết dịch, cần được nghĩ đến khả năng ung thư. Trong một số trường hợp, khối u xâm lấn các nang tóc gây rụng tóc khu trú tại vùng tổn thương. Da quanh khối u có thể thay đổi cấu trúc, trở nên dày, đỏ hoặc tăng sắc tố, đặc biệt trong SCC và melanoma. Ở giai đoạn muộn, khi các khối u da ác tính đã di căn xa, bệnh nhân có thể xuất hiện triệu chứng toàn thân như sốt kéo dài, sụt cân không rõ nguyên nhân và mệt mỏi.
Phòng ngừa là yếu tố then chốt trong cuộc chiến chống lại ung thư da đầu, bao gồm các biện pháp:
- Sử dụng kem chống nắng: Thoa kem chống nắng phổ rộng (chống cả UVA/UVB) với chỉ số SPF từ 30 trở lên lên da đầu, đặc biệt ở những vùng tóc thưa hoặc hói. Các dạng xịt chống nắng chuyên dụng cho da đầu có thể dễ sử dụng hơn.
- Đội mũ rộng vành: Mũ có vành rộng ít nhất 7 - 10 cm là biện pháp bảo vệ vật lý hiệu quả
- Tránh nắng giờ cao điểm: Hạn chế ra ngoài trời từ 10 giờ sáng đến 4 giờ chiều, khi cường độ tia UV mạnh nhất.
- Tự khám da đầu: Mỗi tháng một lần, sử dụng gương hoặc nhờ người thân giúp quan sát toàn bộ da đầu, tìm kiếm tổn thương mới xuất hiện hoặc thay đổi bất thường so với lần trước.
- Khám chuyên khoa: Những người có nguy cơ cao nên khám da liễu định kỳ 6 - 12 tháng/lần. Bác sĩ sẽ sử dụng kính soi da để phát hiện sớm các dấu hiệu tinh vi mà mắt thường không nhìn thấy được.
#BBD0E0»5the editorDiscover moreCSS editor softwarehtml cleaning service priceCSS beautifier toolsAdvanced HTML editorDocument converter softwareSource code managementpurchase advanced html toolshtml code cleanup tool costbuy html editor softwarebuy html code editorChẩn đoán ung thư da đầu đòi hỏi sự kết hợp giữa đánh giá lâm sàng, kỹ thuật cận lâm sàng và xét nghiệm chuyên sâu. Mục tiêu là phát hiện sớm tổn thương ác tính, phân biệt với các bệnh da lành tính, xác định chính xác loại mô bệnh học và mức độ lan rộng của khối u, từ đó xây dựng kế hoạch điều trị phù hợp.
Bước đầu tiên trong chẩn đoán là khai thác tiền sử bệnh và khám sức khỏe toàn diện. Các nội dung bao gồm:
- Tiếp xúc ánh sáng mặt trời: Phơi nắng lâu dài, đặc biệt có tiền sử cháy nắng nghiêm trọng, là yếu tố nguy cơ hàng đầu cho BCC và SCC. Người lao động ngoài trời hoặc sống ở khu vực có chỉ số UV cao dễ mắc hơn.
- Tiền sử gia đình: Có người thân mắc ung thư da, đặc biệt là melanoma hoặc nhiều u BCC, gợi ý nguy cơ di truyền, ví dụ hội chứng Gorlin hoặc melanoma gia đình.
- Rụng tóc: Hói đầu hoặc tóc thưa khiến vùng da đầu dễ bị tia UV tác động, làm gia tăng nguy cơ ung thư.
- Suy giảm miễn dịch: Bệnh nhân dùng thuốc ức chế miễn dịch (ghép tạng, điều trị bệnh tự miễn) có nguy cơ cao hơn.
Dermatoscopy là kỹ thuật hình ảnh không xâm lấn, giúp quan sát cấu trúc tổn thương dưới da rõ hơn so với mắt thường. Đây là công cụ quan trọng để phân biệt tổn thương lành và ác tính.
Đặc điểm dermatoscopic điển hình của từng loại ung thư:
- BCC: Mạch máu hình nhánh, globule xanh xám, vùng trắng sáng; khối u tiến triển có thể thấy loét, sắc tố không đều, mạch dạng lá.
- SCC: Mảng sừng, vảy dày, mạch máu bất thường (xoắn, đa hình).
- Melanoma: sắc tố phân bố không đều, không đối xứng, vùng xanh xám, vệt tia dài, mạng lưới đường mảnh hoặc chấm bất thường.
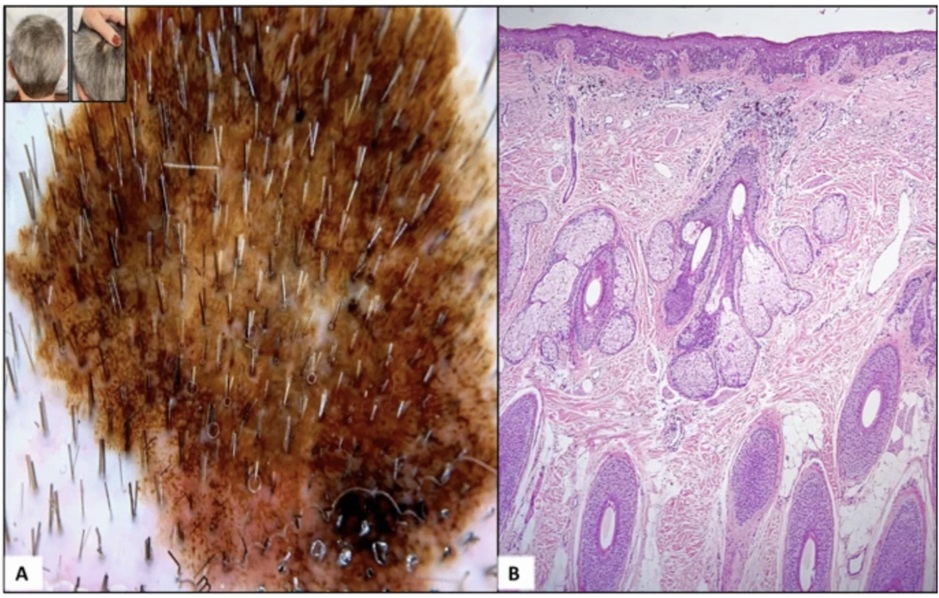 Hình ảnh Dermatoscopy và mô bệnh học của ung thư hắc tố
Hình ảnh Dermatoscopy và mô bệnh học của ung thư hắc tố
Sinh thiết là tiêu chuẩn vàng để xác định chẩn đoán. Lựa chọn kỹ thuật sinh thiết phụ thuộc vào loại, kích thước và vị trí tổn thương.
- Sinh thiết cạo (Shave biopsy): thường dùng cho BCC hoặc SCC nông, khối u nhô lên; nhanh, ít để lại sẹo nhưng khó đánh giá độ xâm nhập sâu.
- Sinh thiết cắt lõi (Punch biopsy): lấy được mẫu tổn thương toàn lớp (thượng bì, hạ bì), hữu ích khi nghi ngờ melanoma hoặc tổn thương sâu.
- Sinh thiết cắt trọn (Excisional biopsy): cắt bỏ toàn bộ tổn thương cùng vùng da lành; áp dụng cho các u lớn hoặc xâm lấn, thường dùng cho BCC, SCC và melanoma trên da đầu.
Các xét nghiệm phân tử ngày càng đóng vai trò quan trọng, đặc biệt trong melanoma. Một số đột biến gen liên quan trong ung thư da đầu bao gồm
- BRAF V600E: gặp ở tỷ lệ đáng kể bệnh nhân melanoma; là chỉ điểm để điều trị nhắm trúng đích bằng các thuốc vemurafenib, dabrafenib.
- NRAS: chiếm 15–20% trường hợp melanoma, liên quan đến quyết định điều trị.
Mặc dù không phải công cụ thường quy cho chẩn đoán ban đầu, hình ảnh học vẫn cho thấy sự hữu ích trong đánh giá mức độ xâm lấn hoặc di căn.
- Công hưởng từ (MRI): phù hợp khi nghi ngờ xâm lấn xương, mô mềm sâu; cho độ phân giải mô mềm cao, đặc biệt quan trọng trong SCC và melanoma có xu hướng phát triển xâm nhập.
- Chụp cắt lớp vi tính (CT): hỗ trợ đánh giá giai đoạn, phát hiện hạch bạch huyết to hoặc di căn xa (phổi, gan, xương), thường áp dụng trong SCC và melanoma tiến triển.
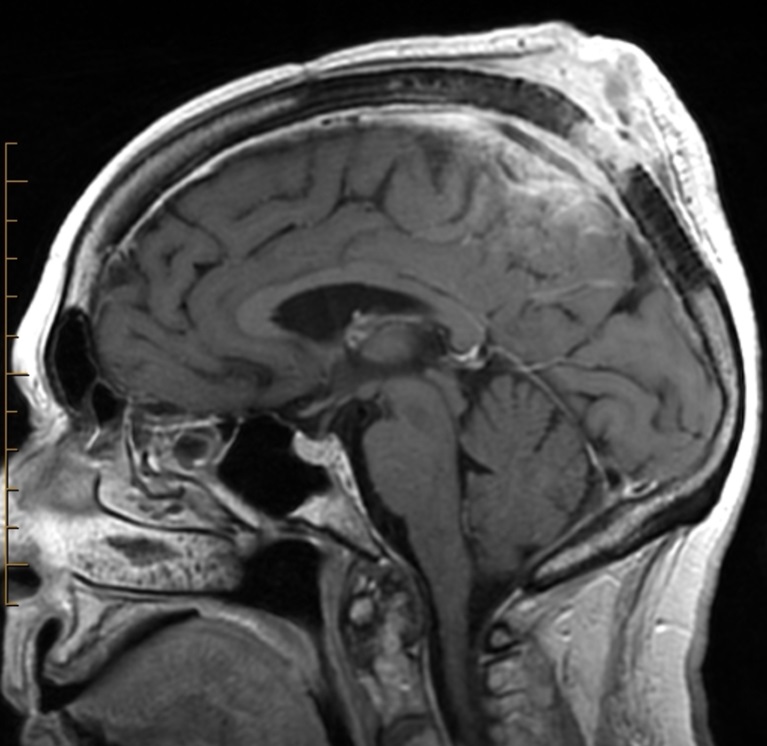 Hình ảnh MRI một trường hợp ung thư biểu mô tế bào vảy vùng đỉnh đầu xâm lấn
Hình ảnh MRI một trường hợp ung thư biểu mô tế bào vảy vùng đỉnh đầu xâm lấn
Lựa chọn phương pháp điều trị phụ thuộc vào loại mô bệnh học, kích thước, vị trí, độ sâu xâm lấn của khối u và tình trạng sức khỏe chung của bệnh nhân.
Là phương pháp điều trị chính cho hầu hết các trường hợp.
- Phẫu thuật cắt bỏ thông thường: Khối u được cắt bỏ cùng với một vùng rìa mô lành xung quanh để đảm bảo loại bỏ hoàn toàn tế bào ung thư.
- Phẫu thuật Mohs vi thể: Đây là kỹ thuật tối ưu cho các BCC và SCC da đầu, đặc biệt ở vùng có diện tích da hạn chế và yêu cầu thẩm mỹ cao. Bác sĩ sẽ cắt bỏ khối u từng lớp mỏng và kiểm tra dưới kính hiển vi ngay sau mỗi lần cắt cho đến khi đạt được vùng mô hoàn toàn sạch tế bào ung thư. Phương pháp này cho tỷ lệ chữa khỏi cao nhất và bảo tồn tối đa mô lành.
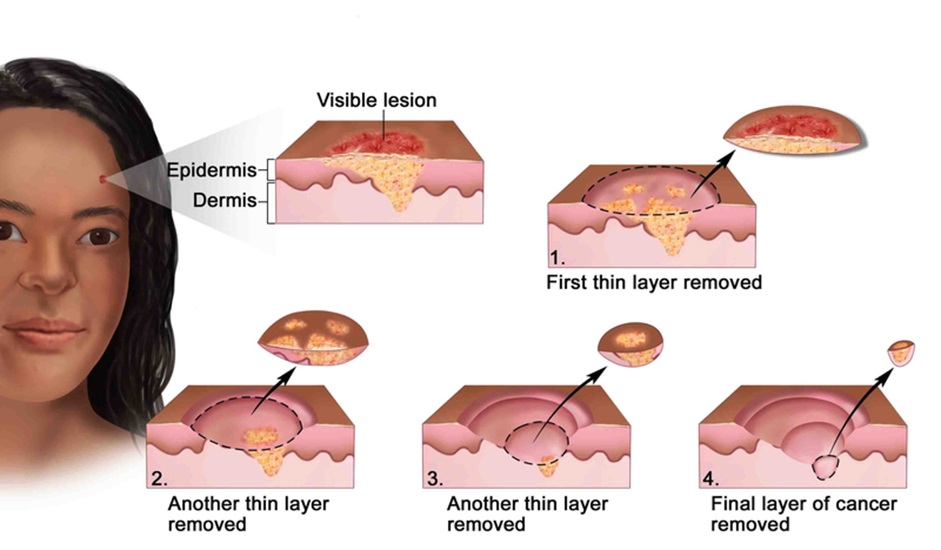 Phẫu thuật Mohs vi thể là kỹ thuật tối ưu cho BCC và SCC da đầu
Phẫu thuật Mohs vi thể là kỹ thuật tối ưu cho BCC và SCC da đầu
Xạ trị được sử dụng trong các tình huống:
- Bổ trợ sau phẫu thuật khi có nguy cơ tái phát cao (ví dụ: diện cắt dương tính, xâm lấn thần kinh).
- Là biện pháp điều trị chính khi phẫu thuật không khả thi do vị trí hoặc tình trạng sức khỏe bệnh nhân.
- Điều trị giảm nhẹ các triệu chứng ở giai đoạn muộn.
- Liệu pháp miễn dịch: Các thuốc ức chế điểm kiểm soát miễn dịch (như Pembrolizumab, Nivolumab) giúp hệ thống miễn dịch của cơ thể tấn công tế bào ung thư, mang lại hiệu quả kéo dài đối với cả u hắc tố và SCC di căn.
- Liệu pháp trúng đích: Dùng cho u hắc tố có đột biến BRAF. Các thuốc ức chế BRAF và MEK (như Dabrafenib/Trametinib) tấn công trực tiếp vào các con đường tín hiệu gây bệnh, làm teo khối u nhanh chóng.
Ung thư da đầu là một bệnh cần được quan tâm đúng mức; hiểu biết về các yếu tố nguy cơ, nhận diện sớm các dấu hiệu cảnh báo và áp dụng các biện pháp bảo vệ chủ động là chìa khóa để giảm tỷ lệ mắc bệnh và nâng cao hiệu quả điều trị. Với sự tiến bộ của các kỹ thuật chẩn đoán hình ảnh và các liệu pháp điều trị mới, tiên lượng cho bệnh nhân ung thư da đầu ngày càng được cải thiện, đặc biệt khi bệnh được phát hiện ở giai đoạn sớm.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
