Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa: Tai mũi họng - Tai Mũi Họng
Năm kinh nghiệm: 9 năm
Viêm võng mạc sắc tố (retinitis pigmentosa - RP) là một nhóm các bệnh lý di truyền gây thoái hóa và rối loạn chức năng tiến triển của võng mạc, chủ yếu ảnh hưởng đến tế bào cảm thụ ánh sáng và lớp biểu mô sắc tố võng mạc. Bệnh thường bắt đầu với triệu chứng mù đêm, tiếp theo là mất dần thị lực ngoại vi, cuối cùng dẫn đến thị trường hình ống và có thể mất hoàn toàn thị lực trung tâm ở giai đoạn muộn.
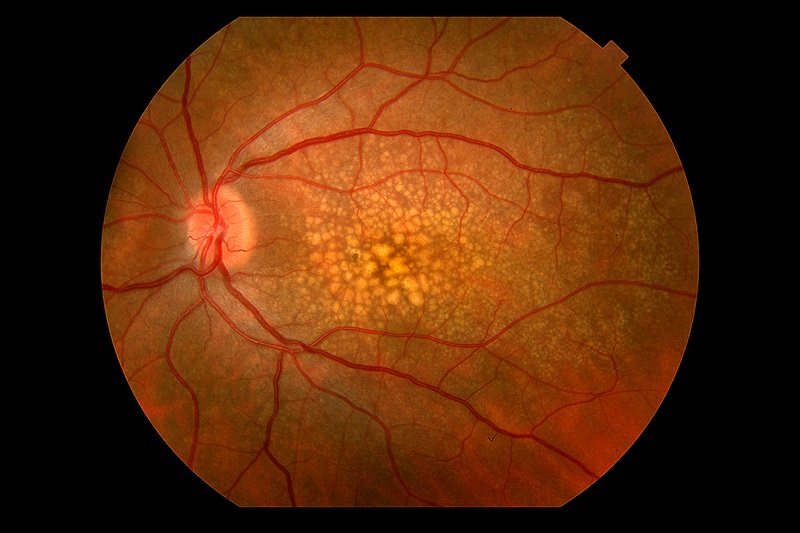 Viêm võng mạc sắc tố là một nhóm các bệnh lý di truyền gây thoái hoá và rối loạn chức năng tiến triển của võng mạc.
Viêm võng mạc sắc tố là một nhóm các bệnh lý di truyền gây thoái hoá và rối loạn chức năng tiến triển của võng mạc.
Bệnh có thể xuất hiện đơn độc hoặc phối hợp với các hội chứng toàn thân, kèm tổn thương các hệ cơ quan khác. Hình ảnh đặc trưng khi khám đáy mắt bao gồm: Hẹp mạch máu võng mạc, nhạt màu gai thị và biểu mô sắc tố dạng tế bào xương. Di truyền là nguyên nhân chính gây bệnh, với hơn 80 gen đã được xác định có liên quan. Bệnh có thể di truyền theo nhiều kiểu: dị truyền theo gen lặn, gen trội, liên kết nhiễm sắc thể X hoặc tiền sử gia đình không rõ ràng.
Tỷ lệ mắc bệnh dao động từ 1/4000 đến 1/5000 người, nhưng có thể cao hơn ở quần thể có hôn nhân cận huyết. Tại Hoa Kỳ, ước tính có khoảng 82.500 đến 110.000 người mắc viêm võng mạc sắc tố. Phần lớn bệnh nhân sẽ tiến triển thành mù pháp lý trước tuổi 40 do hẹp thị trường, tuy nhiên thị lực trung tâm có thể được bảo tồn khá lâu trong các thể di truyền trội.
Viêm võng mạc sắc tố là bệnh lý có nguyên nhân chủ yếu do đột biến gen, dẫn đến rối loạn chức năng và thoái hóa các tế bào cảm thụ ánh sáng trong võng mạc, đặc biệt là tế bào que. Những rối loạn này khiến người bệnh không còn khả năng thích nghi với bóng tối, còn gọi là quáng gà hay mù ban đêm, đồng thời thị trường cũng dần bị thu hẹp và dẫn đến giảm thị lực trung tâm.
Các đột biến gen gây viêm võng mạc sắc tố có thể ảnh hưởng đến nhiều quá trình khác nhau trong võng mạc:
Hơn 80 gen đã được xác định có liên quan đến viêm võng mạc sắc tố. Các gen này tham gia vào nhiều chức năng quan trọng của võng mạc như dẫn truyền ánh sáng, chu trình vitamin A, duy trì cấu trúc tế bào cảm thụ ánh sáng và các cơ chế nội bào khác.
Tùy theo kiểu đột biến, bệnh có thể di truyền theo các hình thức sau:
 Viêm võng mạc sắc tố là bệnh lý có nguyên nhân chủ yếu do đột biến gen.
Viêm võng mạc sắc tố là bệnh lý có nguyên nhân chủ yếu do đột biến gen.
Một số dạng hiếm gặp có nguyên nhân điều trị được như:
Do tính chất đa dạng về di truyền, biểu hiện và tiến triển bệnh có thể khác nhau ở mỗi người, kể cả trong cùng một gia đình. Vì vậy, xét nghiệm di truyền có vai trò quan trọng trong việc xác định nguyên nhân và xây dựng hướng điều trị phù hợp.
Viêm võng mạc sắc tố là bệnh lý tiến triển mạn tính không thể phục hồi. Tế bào cảm thụ ánh sáng khi đã thoái hóa sẽ không tái sinh. Tuy nhiên, tốc độ mất thị lực và khả năng duy trì chức năng thị giác trung tâm khác nhau giữa các bệnh nhân, phụ thuộc vào kiểu di truyền, tuổi khởi phát và mức độ tổn thương tại thời điểm chẩn đoán.
Người bệnh có thể gặp trầm cảm, lo âu và giảm chất lượng cuộc sống, nhất là khi thị lực suy giảm nhanh. Việc hỗ trợ tâm lý, giáo dục bệnh nhân và kết nối với cộng đồng người khiếm thị đóng vai trò quan trọng trong việc giúp người bệnh thích nghi và duy trì sức khỏe tinh thần.
Việc chẩn đoán viêm võng mạc sắc tố dựa vào kết hợp giữa khai thác triệu chứng lâm sàng, khám đáy mắt và các xét nghiệm cận lâm sàng chuyên sâu đánh giá chức năng võng mạc. Trong nhiều trường hợp, xét nghiệm di truyền đóng vai trò xác định nguyên nhân và hỗ trợ định hướng điều trị.
Các triệu chứng ban đầu thường xuất hiện âm thầm và tiến triển chậm:
 Người bệnh gặp khó khăn khi di chuyển trong môi trường ánh sáng yếu
Người bệnh gặp khó khăn khi di chuyển trong môi trường ánh sáng yếu
Cần loại trừ các nguyên nhân gây thoái hóa võng mạc khác có hình ảnh tương tự viêm võng mạc sắc tố:
Hiện nay, chưa có phương pháp điều trị dứt điểm viêm võng mạc sắc tố. Mục tiêu điều trị chủ yếu là làm chậm tiến triển của bệnh, cải thiện thị lực trung tâm nếu có thể, hỗ trợ người bệnh thích nghi với thị lực thấp và nâng cao chất lượng cuộc sống. Một số phương pháp điều trị thử nghiệm đang được phát triển, bao gồm liệu pháp gen, cấy ghép tế bào và thiết bị võng mạc nhân tạo.
 Giáo dục bệnh nhân giúp họ hiểu rõ tiến triển của bệnh, lựa chọn các biện pháp điều trị phù hợp và chuẩn bị tâm lý cho giai đoạn mất thị lực.
Giáo dục bệnh nhân giúp họ hiểu rõ tiến triển của bệnh, lựa chọn các biện pháp điều trị phù hợp và chuẩn bị tâm lý cho giai đoạn mất thị lực.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
