Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa: Tai mũi họng - Tai Mũi Họng
Năm kinh nghiệm: 9 năm
Vỡ xương hốc mắt là tình trạng vỡ một hoặc nhiều xương tạo nên cấu trúc ổ mắt – khung xương chứa nhãn cầu và các thành phần liên quan. Các dạng vỡ phổ biến bao gồm:
Tình trạng này thường gặp ở người trẻ, đặc biệt là nam giới trong độ tuổi từ 21 đến 30 tuổi. Nguyên nhân phổ biến do té ngã, va đập khi chơi thể thao, tai nạn giao thông hoặc bạo lực.
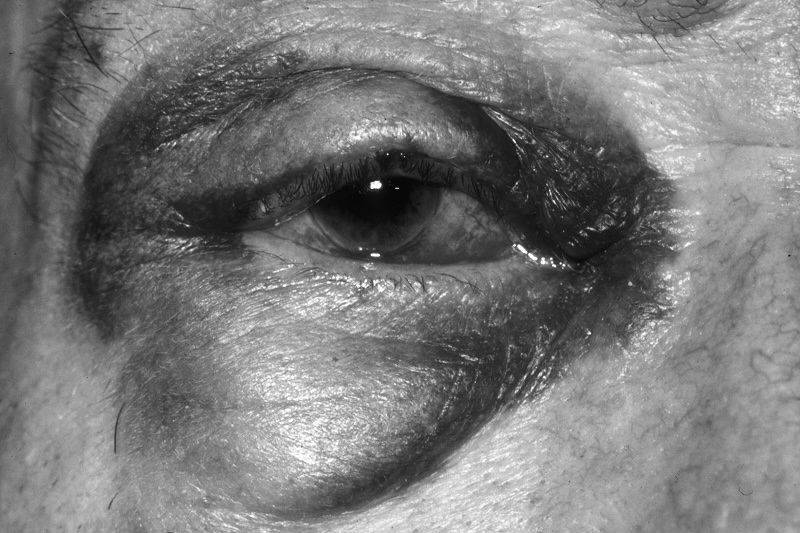 Vỡ xương hốc mắt thường gặp do té ngã, va đập khi chơi thể thao, tai nạn giao thông hay bạo lực.
Vỡ xương hốc mắt thường gặp do té ngã, va đập khi chơi thể thao, tai nạn giao thông hay bạo lực.
Mức độ nghiêm trọng của tổn thương rất đa dạng, từ không có triệu chứng đến các biểu hiện rõ rệt như: Sưng nề quanh mắt, song thị, tê vùng dưới mắt (do tổn thương dây thần kinh V2), đau khi cử động nhãn cầu, tụ máu quanh mắt hoặc lõm nhãn cầu. Ở trẻ nhỏ, đặc biệt dưới 10 tuổi, xương mềm dễ vỡ tạo thành kiểu vỡ “trapdoor”, có thể gây kẹt mô mềm nhưng ít có dấu hiệu ngoài da.
Tình trạng này cần được phát hiện sớm bằng thăm khám lâm sàng và chụp cắt lớp vi tính để đánh giá mức độ tổn thương và xác định hướng điều trị phù hợp.
Vỡ xương hốc mắt thường là hậu quả của chấn thương kín vùng mặt do lực va đập mạnh (blunt trauma). Có hai cơ chế chính được chấp nhận để giải thích hiện tượng vỡ sàn hốc mắt là:
Khi một vật thể (như nắm đấm hoặc bóng) va đập trực tiếp vào nhãn cầu, áp lực bên trong hốc mắt tăng lên đột ngột, làm vỡ sàn hốc mắt tại điểm yếu nhất – thường ở ngay phía trên đường đi của bó mạch và thần kinh dưới hốc mắt. Đồng thời, lực ép này đẩy tổ chức mỡ hoặc cơ trong hốc mắt chui qua khe nứt xuống xoang hàm.
Lực tác động vào viền xương hốc mắt (thường là vùng má), lan truyền theo trục trước - sau của ổ mắt, gây ra hiện tượng uốn cong và vỡ tại điểm yếu nhất - thường là sàn hốc mắt. Mảnh xương vỡ bị đẩy xuống xoang hàm cùng với tổ chức mô mềm hốc mắt.
Cả hai cơ chế này có thể xảy ra cùng lúc, tùy thuộc vào hướng và cường độ lực va chạm.
Các tình huống thường gặp dẫn đến vỡ xương hốc mắt bao gồm:
Một số đặc điểm giải phẫu ở trẻ nhỏ như cấu trúc xương xốp, tỉ lệ sọ lớn hơn mặt cũng khiến chấn thương dễ tập trung vùng trên của hốc mắt, làm tăng nguy cơ vỡ sàn hoặc trần hốc mắt.
 Các tình huống va chạm mạnh khi chơi thể thao có thể dẫn đến vỡ xương hốc mắt.
Các tình huống va chạm mạnh khi chơi thể thao có thể dẫn đến vỡ xương hốc mắt.
Các biểu hiện lâm sàng thường gặp sau chấn thương vùng mặt bao gồm:
Ở trẻ nhỏ, một số trường hợp vỡ kiểu "white-eyed blowout" có thể không có bầm tím quanh mắt dù đã bị vỡ xương và kẹt cơ hay mô mềm.
Chẩn đoán vỡ xương hốc mắt được xác định khi:
Lưu ý: Một số bệnh nhân có vỡ xương trên hình ảnh nhưng không có biểu hiện lâm sàng đáng kể, có thể chỉ cần theo dõi mà không cần can thiệp phẫu thuật.
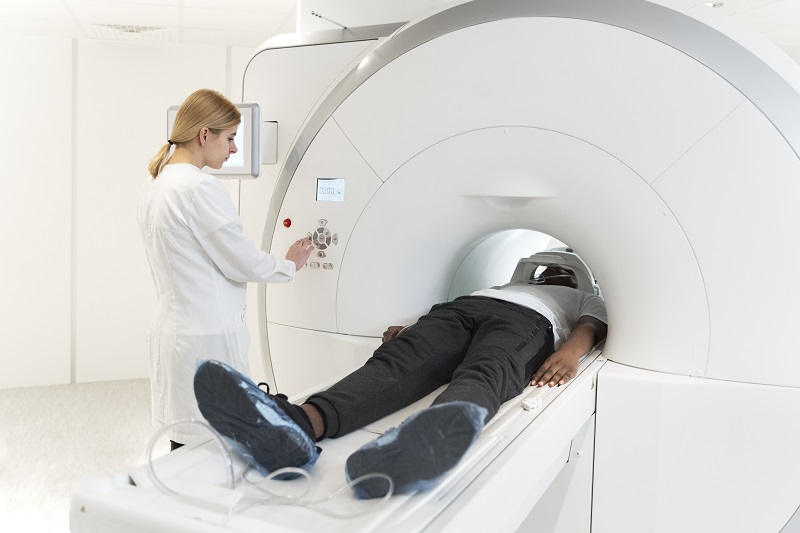 Chụp cắt lớp vi tính hốc mắt là phương tiện chẩn đoán hình ảnh được khuyến cáo đầu tiên.
Chụp cắt lớp vi tính hốc mắt là phương tiện chẩn đoán hình ảnh được khuyến cáo đầu tiên.
Mục tiêu điều trị là phục hồi chức năng và thẩm mỹ của hốc mắt, đồng thời hạn chế tối đa nguy cơ biến chứng lâu dài như song thị dai dẳng, lõm nhãn cầu hay giảm thị lực.
 Tùy trường hợp, bác sĩ có thể chỉ định thuốc giảm đau, corticosteroid và kháng sinh.
Tùy trường hợp, bác sĩ có thể chỉ định thuốc giảm đau, corticosteroid và kháng sinh.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
