Bác sĩ: Bác sĩ Võ Thị Lê
Chuyên khoa: Chuyên khoa Nội
Năm kinh nghiệm:
Bệnh động mạch chi dưới thường được gọi là bệnh mạch máu ngoại biên, là tình trạng bệnh khi các động mạch ở chi dưới và bàn chân bị hẹp do tích tụ chất béo gọi là mảng bám, các mảng bám tích tụ trên thành bên trong của động mạch. Khi động mạch hẹp lại, lượng máu cung cấp cho các cơ và mô ở chân và bàn chân giảm đi, gây đau, khó lành và trong trường hợp nghiêm trọng là hoại tử mô.
Xơ vữa động mạch là một bệnh toàn thân xảy ra trên khắp cơ thể. Những người mắc bệnh động mạch chi dưới thường có các vấn đề tim mạch khác do xơ vữa động mạch gây ra, chẳng hạn như bệnh động mạch cảnh và bệnh tim.
Bệnh nhân mắc bệnh hẹp động mạch chi dưới có nguy cơ tử vong và mắc bệnh tim mạch cao cùng với tình trạng mất chi.
Chúng ta có thể dự phòng bệnh động mạch chi dưới bằng cách kiểm soát các yếu tố nguy cơ gây ra xơ vữa động mạch.
Quản lý không phẫu thuật tập trung vào việc thay đổi yếu tố nguy cơ tim mạch, sử dụng thuốc chống huyết khối, kiểm soát tốt đái tháo đường, tăng huyết áp, rối loạn mỡ máu và liệu pháp tập vận động.
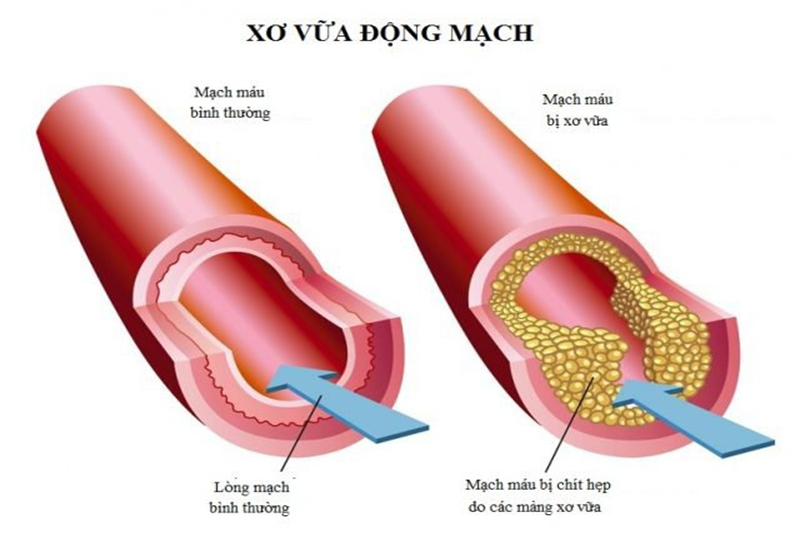
Xơ vữa động mạch là nguyên nhân hàng đầu gây hẹp động mạch chi dưới
Các triệu chứng của bệnh hẹp động mạch chi dưới bao gồm:

Đau cách hồi là triệu chứng điển hình trong bệnh động mạch chi dưới
Các biến chứng của bệnh động mạch ngoại biên do xơ vữa động mạch bao gồm:
Thiếu máu cục bộ chi nghiêm trọng. Trong tình trạng này, chấn thương hoặc nhiễm trùng khiến mô hoại tử. Các triệu chứng bao gồm vết loét trên chi không lành. Chân hoặc bàn chân bị ảnh hưởng có thể cần phải cắt bỏ.

Hút thuốc lá là yếu tố nguy cơ hàng đầu của bệnh động mạch chi dưới
Không có xét nghiệm sàng lọc nào được khuyến nghị để xác định bệnh động mạch chi dưới ở những bệnh nhân không có triệu chứng. Tuy nhiên chúng ta có thể dự phòng bệnh bằng cách duy trì một lối sống lành mạnh, giúp giảm thiểu những yếu tố nguy cơ của bệnh, bao gồm:

DASH là một chế độ ăn lành mạnh cho sức khỏe tim mạch của bạn
Để xác định mức độ nghiêm trọng của tình trạng suy giảm lưu lượng máu đến chân, bác sĩ sẽ so sánh huyết áp ở mắt cá chân với huyết áp ở cánh tay bằng một xét nghiệm đơn giản gọi là chỉ số huyết áp cổ chân - cánh tay (ABI).
Bác sĩ cũng có thể sử dụng các xét nghiệm hình ảnh như siêu âm doppler động mạch chi dưới, chụp cắt lớp vi tính mạch máu (CTA) và chụp cộng hưởng từ khảo sát mạch máu (MRA) để xác định vị trí và mức độ hẹp động mạch ở chân.
Đo chỉ số huyết áp cổ chân - cánh tay (ABI)
Xét nghiệm ABI có ý nghĩa sàng lọc cho những bệnh nhân có nguy cơ cao và như một xét nghiệm chẩn đoán đầu tay cho những bệnh nhân có triệu chứng. Xét nghiệm ABI có thể được thực hiện bằng máy Doppler cầm tay hoặc máy ABI tự động,
Chỉ số ABI bình thường là 1,0–1,3.
ABI bất thường có độ nhạy/độ đặc hiệu cao đối với sự hiện diện của hẹp động mạch chi dưới.
ABI trên 1,3 chỉ ra tình trạng thành mạch cứng, không nén được của động mạch, thường do xơ vữa vôi hóa, thường xảy ra ở những bệnh nhân bị đái tháo đường đường hoặc bệnh thận mạn.
Việc sàng lọc ABI đối với những bệnh nhân có nguy cơ thấp hoặc không có triệu chứng không được khuyến khích vì bằng chứng hỗ trợ hạn chế. Các hướng dẫn quốc tế khuyến nghị xét nghiệm ABI để sàng lọc những bệnh nhân có nguy cơ cao mắc bệnh động mạch chi dưới.
Đối với những bệnh nhân có triệu chứng của bệnh động mạch chi dưới và ABI bất thường, cần chỉ định thêm các cận lâm sàng khác để hỗ trợ chẩn đoán.
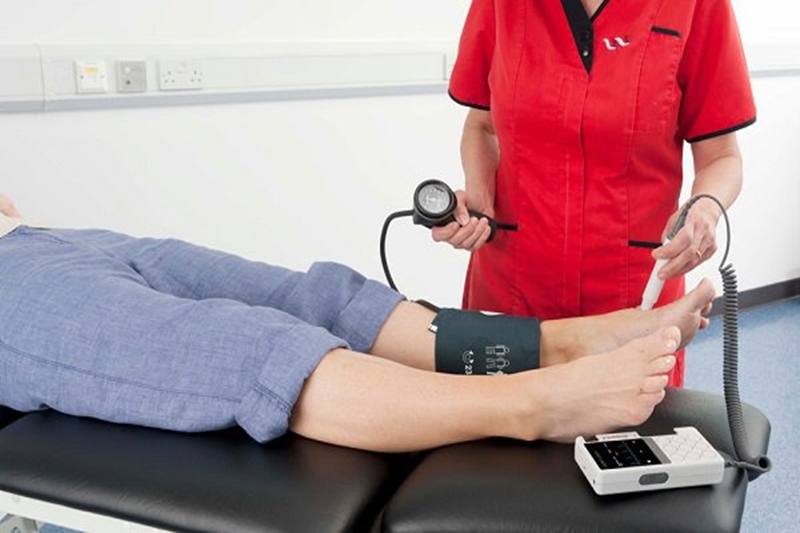
Đo chỉ số ABI rất cần thiết để chẩn đoán bước đầu bệnh động mạch chi dưới
Siêu âm doppler động mạch chi dưới
Siêu âm có sẵn, chi phí thấp, nhanh chóng, không xâm lấn và chính xác.
Siêu âm phụ thuộc vào người thực hiện và việc kiểm tra có thể bị hạn chế bởi vôi hóa thành động mạch.
Có các hình thức siêu âm như siêu âm 2D, siêu âm doppler màu, siêu âm doppler xung.
4.3. Chụp cắt lớp vi tính mạch máu (CTA)
Chụp cắt lớp vi tính mạch máu là chỉ định không xâm lấn được ưu tiên lựa chọn để chẩn đoán cũng như định hướng trong quá trình lựa chọn phương pháp điều trị bệnh động mạch chi dưới.
CTA có độ phân giải cao, nhanh chóng, không xâm lấn, đánh giá được chiều dài và mức độ lan rộng của tổn thương, có ý nghĩa hướng dẫn cho can thiệp mạch máu qua da và theo dõi sau can thiệp.
CTA phát hiện các bất thường về giải phẫu như phình mạch, các dị dạng mạch máu, rò động-tĩnh mạch.
Tuy nhiên một số trường hợp bệnh nhân vôi hóa nặng, hoặc ở các tổn thương động mạch nhỏ hạn chế đánh giá trên CTA.
Nhược điểm: ảnh hưởng của tia xạ, thuốc cản quang lên người bệnh, đặc biệt một số đối tượng như bệnh nhân suy tim, suy thận, phụ nữ có thai hoặc trẻ em.
Chụp cộng hưởng từ mạch máu (MRA)
MRA là phương pháp thăm dò an toàn, không xâm lấn với độ phân giải mô cao. Phương pháp này an toàn cho bệnh nhân suy thận nhẹ, bệnh nhân mang thai và trẻ em. MRA cũng có thể được thực hiện mà không cần thuốc cản quang bằng cách sử dụng chụp cộng hưởng từ chuỗi xung mạch máu (TOF).
Chụp cộng hưởng từ mạch máu thường tiêm đối quang từ gadolinium giúp đánh giá tổn thương mạch máu và các tổn thương phần mềm xung quanh.
Tuy nhiên nhược điểm của MRA là cần máy cộng hưởng từ có từ lực cao, chi phí đắt, dễ bị nhiễu và không chụp được khi trong người bệnh nhân có vật liệu kim loại.
Chụp mạch máu qua da số hóa xóa nền (DSA)
Chụp mạch kỹ thuật số xóa nền là kỹ thuật hình ảnh xâm lấn, có độ chính xác cao với ý nghĩa điều trị. Kỹ thuật này bao gồm việc sử dụng thuốc cản quang có iod.
Chống chỉ định với bệnh nhân có dị ứng với thuốc cản quang có iod, một số bệnh nhân suy tim sung huyết nặng, suy thận nặng, thiếu máu nặng cũng cần được cân nhắc.
Hình ảnh tổn thương động mạch trên DSA có đặc điểm:
Phân tầng nguy cơ chính xác cho những bệnh nhân có bệnh động mạch chi dưới rất quan trọng để cải thiện việc đưa ra quyết định lâm sàng và xác định liệu pháp điều trị phù hợp nhất cho từng bệnh nhân. Bệnh nhân cao tuổi mắc bệnh đái tháo đường nên được kiểm tra thường xuyên do nguy cơ xơ vữa động mạch cao. Việc ra quyết định nên dựa trên phương pháp tiếp cận đa ngành. Khi đưa ra quyết định, người ta nên tính đến các triệu chứng lâm sàng, tuổi thọ dự đoán, phân loại hình thái của tổn thương, các bệnh đi kèm như bệnh thận, bệnh động mạch vành mạn, bệnh đái tháo đường và các yếu tố nguy cơ. Bệnh nhân bị đau cách hồi nên được cân nhắc tái thông mạch để cải thiện các triệu chứng trong trường hợp không có bệnh khác hạn chế cải thiện khả năng gắng sức như bệnh phổi mãn tính, đau thắt ngực, suy tim mãn tính hoặc hạn chế chỉnh hình.
Mục tiêu điều trị:
Điều trị nội khoa
Nếu các triệu chứng ở mức độ nhẹ đến trung bình, bệnh có thể được kiểm soát tốt bằng cách thay đổi lối sống giúp cải thiện các yếu tố nguy cơ tim mạch, bao gồm:
Tập vận động để giảm đau cách hồi: Tập vận động là biện pháp quan trọng và bắt buộc trong điều trị bệnh động mạch chi dưới và cần có nhân viên y tế hướng dẫn tập luyện. Khi hoạt động hàng ngày bị giảm sút nghiêm trọng, cần cân nhắc biện pháp tái thông mạch kết hợp với liệu pháp tập vận động.
Bệnh nhân được nhân viên y tế hướng dẫn tập luyện như sau:
Điều trị thuốc:
- Chống huyết khối:
Nhóm thuốc chống đông máu đường uống trực tiếp (DOAC): Rivaroxaban 2,5mg x 2 lần/ngày.
- Ổn định mảng xơ vữa: bệnh động mạch chi dưới là yếu tố nguy cơ tim mạch cao đến rất cao, vì vậy nên sử dụng statin cường độ cao ngay từ đầu bất kể LDL-cholesterol ban đầu nhằm kiểm soát LDL-cholesterol mục tiêu dưới 1,4 mmol/l hoặc giảm được tối thiểu 50% so với chỉ số LDL-cholesterol ban đầu, bao gồm:
- Kiểm soát huyết áp: tùy thuộc vào từng cá thể mà lựa chọn thuốc điều trị phù hợp, ưu tiên chọn nhóm thuốc ức chế men chuyển hoặc chẹn thụ thể nếu không có chống chỉ định.
- Kiểm soát đái tháo đường: bên cạnh thuốc đầu tay điều trị đái tháo đường là Metformin khuyến cáo kết hợp với thuốc ức chế thụ thể SGLT2 (Empagliflozin, Dapagliflozin) hoặc đồng vận GLP-1 hoặc thuốc ức chế DPP-4 nếu không có chống chỉ định.
- Giảm triệu chứng:
Trong một số trường hợp, cải thiện lối sống và điều trị nội khoa triệu chứng không cải thiện, có thể cần phải thực hiện thủ thuật để làm giảm tình trạng hẹp động mạch và phục hồi lưu lượng máu đến chân. Hẹp động mạch có thể được điều trị bằng các thủ thuật xâm lấn tối thiểu như nong bóng động mạch và đặt stent để cải thiện nguồn cung cấp máu đến chi. Tuy nhiên, nếu bệnh đã tiến triển rất nặng hoặc xảy ra ở động mạch khó tiếp cận bằng ống thông, có thể cần phải phẫu thuật bắc cầu động mạch để khôi phục lưu lượng máu.
- Nong bóng động mạch và đặt stent: là những thủ thuật không quá phức tạp, nong mạch và đặt stent thường được sử dụng trong những trường hợp bệnh nhân không đủ điều kiện để phẫu thuật mở. Tuy nhiên, chúng cũng ngày càng được sử dụng nhiều hơn vì ít xâm lấn hơn và có thời gian phục hồi nhanh hơn so với phẫu thuật mở. Các kỹ thuật này hoạt động tốt nhất khi phần động mạch bị hẹp tắc tương đối nhỏ và khi động mạch bị bệnh có thể dễ dàng tiếp cận bằng ống thông.
Nong mạch và đặt stent chỉ cần gây tê tại chỗ và gây mê tĩnh mạch (thuốc giãn cơ). Trong quá trình nong mạch, một ống thông có đầu bóng được đưa vào qua động mạch ở bẹn thông qua một lỗ chọc kim. Ống thông được đẩy qua động mạch đến điểm tắc nghẽn và sau đó bóng được bơm căng để mở rộng lỗ mở trong động mạch. Thủ thuật này thường cải thiện lưu lượng máu qua động mạch.
Tuy nhiên, đôi khi, nong mạch không mở đủ động mạch và cũng cần phải sử dụng stent. Một số stent được phủ một lớp thuốc giúp ngăn ngừa sự hình thành mô sẹo.
- Phẫu thuật bắc cầu động mạch: Trong một số trường hợp, cần phải tiến hành phẫu thuật như phẫu thuật bắc cầu động mạch ngoại vi, giúp chuyển hướng dòng máu đi vòng qua chỗ tắc nghẽn, hoặc phẫu thuật cắt bỏ nội mạc động mạch, giúp loại bỏ chỗ tắc nghẽn bằng phẫu thuật.
Bệnh động mạch chi dưới là một bệnh rất phổ biến. Bệnh nhân mắc bệnh giai đoạn sớm không có triệu chứng, nếu như phát hiện muộn bệnh nhân sẽ xuất hiện các triệu chứng như đau cách hồi mức độ tăng dần cùng các biến cố như đột quỵ, nhồi máu cơ tim cấp và mất chi đáng kể, ảnh hưởng chất lượng sinh hoạt cũng như sức khỏe và tính mạng của người bệnh. Quản lý không phẫu thuật tập trung vào việc thay đổi yếu tố nguy cơ tim mạch, sử dụng thuốc chống huyết khối, kiểm soát tốt đái tháo đường, tăng huyết áp, rối loạn mỡ máu và liệu pháp tập vận động. Khám sức khỏe định kỳ chính là một biện pháp quan trọng giúp chúng ta phát hiện sớm bệnh động mạch chi dưới ngay cả khi chưa có triệu chứng lâm sàng, từ đó giúp bác sĩ đưa ra một phác đồ phù hợp nhất cho từng người, để hạn chế các biến chứng không mong muốn xảy ra làm ảnh hưởng đến sức khỏe của người bệnh.
Hệ thống Y tế MEDLATEC với đội ngũ chuyên gia tim mạch cùng hệ thống máy móc, xét nghiệm tiên tiến sẽ giúp bạn tầm soát sớm căn bệnh này, hãy liên hệ đặt lịch ngay từ hôm nay qua tổng đài 1900 56 56 56 để được tư vấn sớm nhất có thể.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
