Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa: Tai mũi họng - Tai Mũi Họng
Năm kinh nghiệm: 9 năm
Bệnh khô mắt (Dry Eye Disease – DED), còn gọi là viêm kết – giác mạc khô (Keratoconjunctivitis Sicca – KCS), là một rối loạn mạn tính của bề mặt nhãn cầu, xảy ra khi màng phim nước mắt không còn duy trì được sự ổn định và độ ẩm cần thiết cho mắt. Đây là bệnh lý đa yếu tố với sự tham gia của giảm tiết nước mắt, tăng bốc hơi nước mắt, yếu tố viêm, tổn thương thần kinh giác mạc và rối loạn tuyến Meibomius.
Màng phim nước mắt bình thường bao gồm ba lớp: lipid, nước và mucin – có chức năng bảo vệ, bôi trơn và nuôi dưỡng giác mạc. Khi mất cân bằng một trong các lớp này, mắt dễ bị khô, kích thích, đỏ, nhòe và dễ tổn thương.
Khô mắt không chỉ ảnh hưởng đến chất lượng thị lực mà còn gây khó chịu kéo dài, làm giảm chất lượng sống, đặc biệt ở người lớn tuổi, phụ nữ sau mãn kinh và người thường xuyên làm việc với thiết bị điện tử.
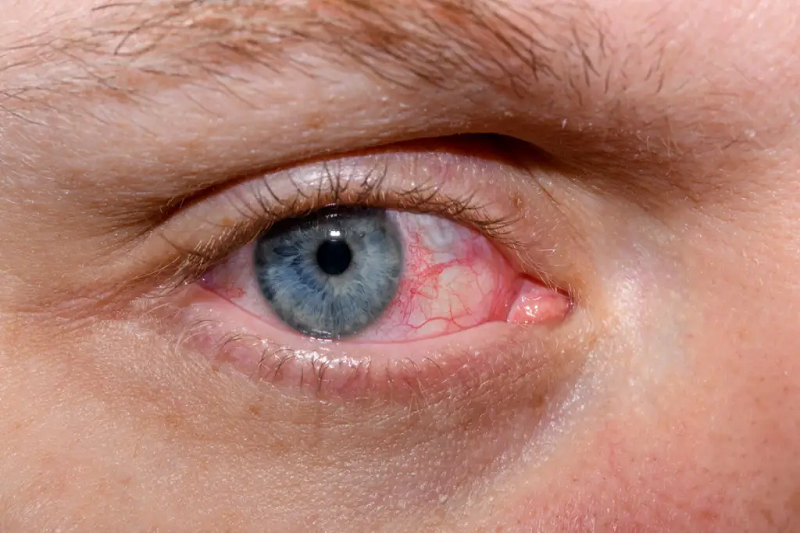
Khô mắt là bệnh lý do đa yếu tố gây nên.
Theo các nghiên cứu dịch tễ học, tỷ lệ mắc bệnh khô mắt dao động từ 5% đến 50% tùy theo tiêu chuẩn chẩn đoán và đối tượng nghiên cứu. Bệnh phổ biến hơn ở nữ giới, đặc biệt là phụ nữ mãn kinh do ảnh hưởng của nội tiết tố. Ngoài ra, người cao tuổi, người mắc bệnh tự miễn như hội chứng Sjögren, viêm khớp dạng thấp, lupus và người làm việc văn phòng thường xuyên tiếp xúc với màn hình máy tính cũng là nhóm nguy cơ cao.
Một số nghiên cứu ghi nhận tỷ lệ mắc lên đến 70% ở người dùng máy tính kéo dài. Tình trạng này cũng gặp nhiều hơn ở người châu Á so với người da trắng do yếu tố giải phẫu và khí hậu.
Dựa theo phân loại của Hội nghị DEWS II năm 2017, bệnh khô mắt được chia thành hai thể chính:
Bệnh khô mắt là kết quả của mất cân bằng phim nước mắt, trong đó giảm tiết nước hoặc tăng bốc hơi nước mắt là hai cơ chế chính. Tuy nhiên, sự hình thành bệnh không đơn giản như vậy mà thường là hệ quả của nhiều yếu tố tương tác – từ bệnh lý toàn thân, rối loạn tại chỗ đến yếu tố môi trường và thói quen sinh hoạt.
Tuyến Meibomius nằm ở bờ mi và có nhiệm vụ tiết lipid để tạo thành lớp dầu bao phủ phim nước mắt, giúp giảm bay hơi. Khi tuyến này bị tắc nghẽn, thoái hóa hoặc rối loạn tiết, lớp lipid bị suy giảm, dẫn đến mất ổn định nước mắt và khô giác mạc. Đây là nguyên nhân phổ biến nhất của khô mắt, đặc biệt ở người:
Tình trạng rối loạn tuyến Meibomius gây ra khô mắt mang tính cơ học – hóa học, nhưng về lâu dài sẽ dẫn đến viêm mạn tính và tổn thương bề mặt nhãn cầu.
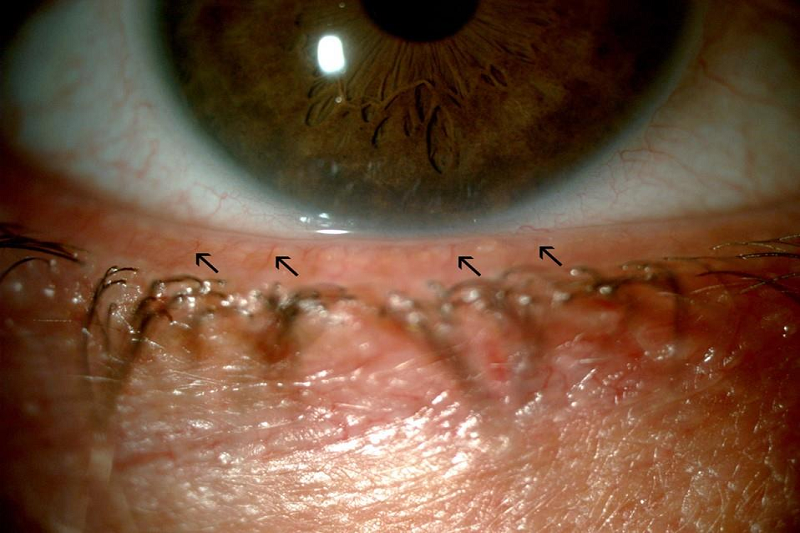
Rối loạn tuyến Meibomius gây ra khô mắt do tăng bốc hơi nước mắt.
Tuyến lệ chính và phụ sản xuất lớp nước của phim nước mắt. Khi các tuyến này bị tổn thương hoặc teo nhỏ, mắt sẽ không đủ độ ẩm và dễ tổn thương. Nguyên nhân thường gặp:
Trong hội chứng Sjögren, hệ miễn dịch tấn công chính các tuyến nước bọt và tuyến lệ, dẫn đến khô mắt và khô miệng kéo dài, kèm tổn thương bề mặt giác mạc.
Nhiều loại thuốc thông thường có thể ảnh hưởng đến tiết nước mắt hoặc làm mất ổn định màng phim. Trong đó bao gồm:
Một số thuốc nhỏ mắt chứa chất bảo quản như benzalkonium chloride (BAK) cũng gây độc cho biểu mô giác mạc – kết mạc, dẫn đến viêm, khô và xơ hóa bề mặt mắt nếu dùng kéo dài.
Các thủ thuật trên nhãn cầu có thể làm rối loạn phản xạ tiết nước mắt và tổn thương thần kinh giác mạc:
Ngoài ra, nhiễm virus herpes hoặc viêm giác mạc do kính áp tròng kéo dài cũng có thể làm giảm cảm giác giác mạc, gây khô mắt dạng thần kinh.
Môi trường sống và làm việc ảnh hưởng rõ rệt đến tình trạng khô mắt. Các yếu tố làm tăng nguy cơ bao gồm:

Sử dụng thiết bị điện tử trong thời gian dài dễ dẫn đến khô mắt.
Khô mắt phổ biến hơn ở phụ nữ – đặc biệt là phụ nữ sau mãn kinh hoặc đang dùng thuốc tránh thai nội tiết, do thiếu hụt androgen và estrogen – hai nội tiết quan trọng trong việc duy trì chức năng tuyến Meibomius và tuyến lệ.
Người đang điều trị ung thư tuyến tiền liệt bằng thuốc kháng androgen cũng thường xuyên gặp tình trạng khô mắt nghiêm trọng hơn.
Triệu chứng của bệnh khô mắt thường khởi phát âm thầm, tiến triển mạn tính và đôi khi bị bỏ qua vì dễ nhầm với các tình trạng mỏi mắt đơn thuần. Người bệnh có thể cảm nhận một hoặc nhiều biểu hiện dưới đây, mức độ dao động trong ngày và có thể nặng hơn vào buổi tối hoặc sau thời gian làm việc với màn hình:
Ở những trường hợp nặng, bệnh nhân có thể bị loét giác mạc, mất thị lực trung tâm tạm thời, hoặc thậm chí để lại sẹo giác mạc, ảnh hưởng lâu dài đến thị lực.
Nếu không được điều trị đúng cách hoặc bỏ sót chẩn đoán, khô mắt có thể dẫn đến nhiều biến chứng nguy hiểm như:
Đặc biệt, trong hội chứng Sjögren hoặc bệnh khô mắt do bệnh hệ thống, mắt có thể mất phản xạ tiết nước mắt hoàn toàn, gây tổn thương không hồi phục nếu không can thiệp kịp thời.
Khô mắt là bệnh có xu hướng tái phát, đặc biệt khi:
Vì vậy, ngay cả khi triệu chứng đã ổn định, bệnh nhân vẫn cần duy trì thói quen chăm sóc mắt hàng ngày và tái khám định kỳ.
Bệnh khô mắt là một chẩn đoán lâm sàng, nghĩa là bác sĩ sẽ dựa trên khai thác triệu chứng và khám mắt trực tiếp, kết hợp với một số xét nghiệm cận lâm sàng đặc hiệu để xác định mức độ và thể bệnh.
Không có một tiêu chuẩn vàng đơn độc nào để chẩn đoán, nhưng hầu hết các hội đồng chuyên môn (như DEWS II, AOA) đều đồng thuận sử dụng kết hợp các yếu tố sau:
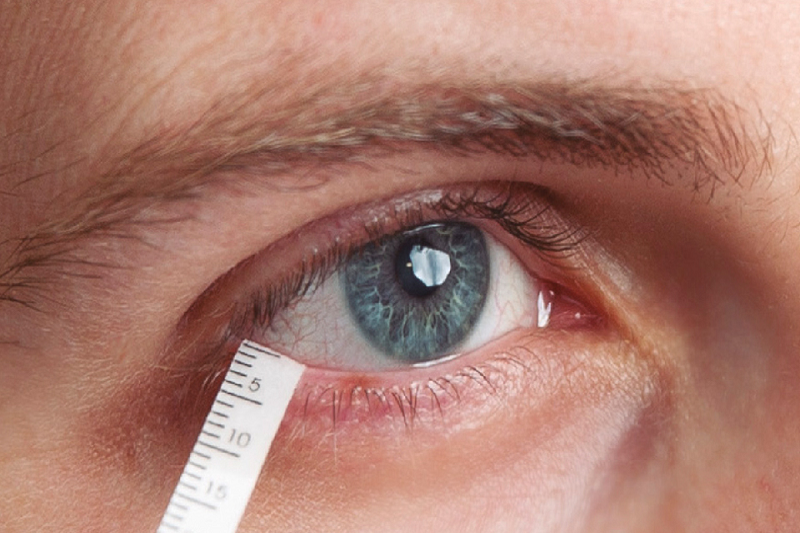
Test Schirmer được sử dụng để chẩn đoán bệnh khô mắt.
Được sử dụng như một công cụ sàng lọc ban đầu, giúp đánh giá mức độ ảnh hưởng của khô mắt đến sinh hoạt:
Các test này giúp xác định tổn thương mô do phim nước mắt không bảo vệ được và phân biệt nguyên nhân (tăng bốc hơi hay thiếu nước mắt).
Việc điều trị bệnh khô mắt cần tiếp cận đa tầng, cá nhân hóa theo mức độ và nguyên nhân cụ thể. Mục tiêu là giảm triệu chứng, bảo vệ giác mạc, kiểm soát viêm và cải thiện chất lượng nước mắt. Tùy từng mức độ nặng, phương pháp có thể gồm chăm sóc tại nhà, dùng thuốc, can thiệp tại phòng khám và phẫu thuật.

Bổ sung omega giúp cải thiện thành phần lipid của nước mắt.
Dành cho trường hợp nặng, không đáp ứng điều trị nội khoa:
Bệnh khô mắt thường mang tính mạn tính, tái diễn, ít khi khỏi hoàn toàn nhưng có thể kiểm soát tốt nếu phát hiện sớm và điều trị đúng hướng. Ở thể nhẹ và trung bình, việc kết hợp chăm sóc không dùng thuốc, vệ sinh mi mắt và dùng nước mắt nhân tạo thường giúp cải thiện triệu chứng, giúp bệnh nhân sinh hoạt bình thường.
Đối với thể nặng, đặc biệt trong hội chứng Sjögren hoặc khô mắt sau phẫu thuật mắt, việc điều trị cần phối hợp nhiều phương pháp – bao gồm cả thuốc ức chế miễn dịch, huyết thanh tự thân hoặc can thiệp chuyên sâu. Dù tiên lượng kéo dài hơn, nhưng phần lớn trường hợp vẫn duy trì được chất lượng thị lực và giảm triệu chứng hiệu quả nếu tuân thủ điều trị.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
