Bác sĩ: BSCKI.BSNT Phạm Văn Quang
Chuyên khoa: Tiêu hóa
Năm kinh nghiệm:
Co thắt tâm vị là kết quả của sự thoái hóa tiến triển của các tế bào hạch trong đám rối cơ ruột ở thành thực quản, dẫn đến tình trạng không giãn được cơ thắt thực quản dưới (LEЅ), kèm theo mất nhu động ở thực quản xa.
Bệnh co thắt tâm vị được coi là một rối loạn không phổ biến với tỷ lệ mắc bệnh hàng năm khoảng 1,6 trường hợp trên 100.000 người và tỷ lệ lưu hành là 10 trường hợp trên 100.000 người. Mặc dù dữ liệu dịch tễ học về co thắt tâm vị còn hạn chế, nhưng tần suất của nó dường như đang tăng lên. Nam và nữ bị ảnh hưởng với tần suất như nhau. Bệnh có thể xảy ra ở mọi lứa tuổi, nhưng khởi phát trước tuổi vị thành niên là rất hiếm. Co thắt tâm vị thường được chẩn đoán ở những bệnh nhân trong độ tuổi từ 25 đến 60.
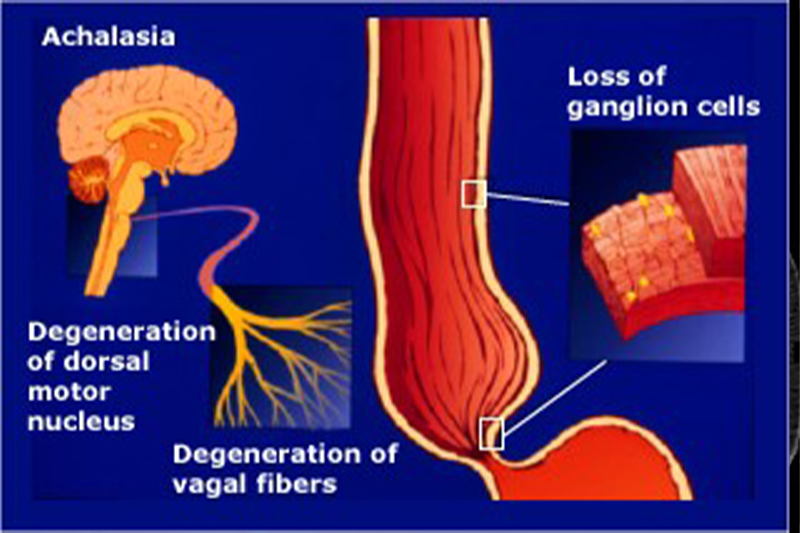
Sơ đồ trình bày sinh lý bệnh của chứng co thắt tâm vị do sự thoái hóa của các tế bào thần kinh ở thành thực quản.
Nguyên nhân gây ra co thắt tâm vị nguyên phát hoặc vô căn vẫn chưa được biết rõ. Co thắt tâm vị thứ phát là do các bệnh gây ra các bất thường về vận động thực quản tương tự hoặc giống hệt với các bất thường về vận động thực quản nguyên phát.
Bệnh co thắt tâm vị có khởi phát âm thầm và tiến triển của bệnh diễn ra dần dần. Bệnh nhân thường có các triệu chứng trong nhiều năm trước khi tìm kiếm sự chăm sóc y tế. Sự chậm trễ trong chẩn đoán chủ yếu là do hiểu sai các đặc điểm lâm sàng điển hình. Bệnh nhân thường được điều trị các rối loạn khác bao gồm bệnh trào ngược dạ dày thực quản (GERD) trước khi chẩn đoán được bệnh co thắt tâm vị.
Biểu hiện lâm sàng: Khó nuốt đối với chất rắn (91 phần trăm) và chất lỏng (85 phần trăm), và trào ngược thức ăn nhạt chưa tiêu hóa hoặc nước bọt (76 đến 91 phần trăm) là những triệu chứng thường gặp nhất ở những bệnh nhân bị co thắt tâm vị. Trào ngược chất bị giữ lại trong thực quản, đặc biệt là khi nằm ngửa, có thể dẫn đến hít phải (8 phần trăm). Bệnh nhân cũng có thể gây nôn để làm giảm cảm giác đầy sau xương ức sau bữa ăn. Có tới 85 phần trăm bệnh nhân gặp khó khăn khi ợ hơi, có thể là do tổn thương trong việc giãn cơ thắt thực quản trên (UES). Đau ngực dưới xương ức và trào ngược tim xảy ra ở khoảng 40 đến 60 phần trăm bệnh nhân. Nguyên nhân gây đau ngực ở bệnh nhân mắc chứng co thắt tâm vị vẫn chưa rõ ràng vì nó không phải lúc nào cũng tương quan với các phát hiện trên phim chụp X-quang hoặc đo áp lự. Đau ngực phổ biến hơn ở bệnh nhân trẻ tuổi và thường không đáp ứng với điều trị, nhưng có xu hướng giảm dần trong nhiều năm.
Bệnh nhân thường có cảm giác khó chịu nóng rát sau xương ức tương tự như chứng ợ nóng điển hình của GERD. Trên thực tế, điều này có thể là do trào ngược dạ dày thực quản hoặc do kích ứng trực tiếp niêm mạc thực quản do thức ăn, thuốc viên hoặc sản xuất lactat do quá trình lên men vi khuẩn của carbohydrate được giữ lại. Hoạt động vận động thực quản bất thường và giãn thực quản cũng có thể gây ra cảm giác ợ nóng.
Bệnh nhân có thể bị tăng huyết áp do tắc nghẽn thực quản xa. Để khắc phục tình trạng tắc nghẽn thực quản xa, bệnh nhân bị ảnh hưởng ăn chậm hơn và thường áp dụng các động tác cụ thể như nâng cổ hoặc đưa vai ra sau để tăng cường làm rỗng thực quản. Trong một số trường hợp hiếm gặp, bệnh nhân có thể có cảm giác nghẹn. Giảm cân thường nhẹ, mặc dù một số bệnh nhân có thể giảm cân đáng kể. Tình trạng nuốt khó tiến triển nhanh và sụt cân nghiêm trọng gợi ý tình trạng nuốt khó do ác tính.
Trên phim chụp X-quang: Chụp X-quang ngực không chuẩn bị có thể cho thấy trung thất mở rộng do thực quản giãn. Bong bóng khí dạ dày bình thường có thể không có do cơ thắt thực quản dưới (LЕЅ) không giãn được, ngăn không cho không khí nuốt vào dạ dày. Thỉnh thoảng, những bệnh nhân này sẽ được chẩn đoán tình cờ trong quá trình chụp X-quang, CТ, trong đó có thể thấy thực quản giãn.
Nếu không được điều trị, bệnh nhân co thắt tâm vị có thể bị giãn thực quản tiến triển. Co thắt tâm vị giai đoạn cuối hoặc muộn được đặc trưng bởi thực quản ngoằn ngoèo, góc cạnh và giãn thực quản nghiêm trọng hoặc thực quản to (đường kính >6 cm). Khoảng 10 đến 15 phần trăm bệnh nhân đã được điều trị chứng co thắt tâm vị giai đoạn cuối hoặc muộn và có tới 5 phần trăm bệnh nhân trong một số trường hợp cần phải cắt thực quản.
Nguy cơ ung thư
Bệnh nhân mắc co thắt tâm có nguy cơ mắc ung thư thực quản cao hơn; tuy nhiên, nguy cơ tuyệt đối mắc ung thư thực quản là thấp.
Cần nghi ngờ bệnh co thắt tâm vị ở những bệnh nhân sau:
- Khó nuốt chất rắn và chất lỏng.
- Đau ngực không đáp ứng với thử nghiệm liệu pháp ức chế bơm proton.
- Thức ăn bị giữ lại trong thực quản hoặc giãn thực quản ở phần trên của dạ dày.
- Sức cản tăng bất thường khi đưa ống nội soi qua chỗ nối thực quản-dạ dày.
Đo áp lực thực quản là cần thiết để thiết lập chẩn đoán . Các phát hiện đo áp lực chẩn đoán của co thắt tâm vị là sự giãn nở không hoàn toàn của cơ thắt thực quản dưới (ԼEЅ: biểu hiện là áp lực giãn nở tích hợp [IRP] trên giới hạn trên của bình thường) và mất nhu động ở hai phần ba xa của thực quản.
Ở những bệnh nhân có kết quả đo áp lực thực quản không rõ ràng hoặc không thể dung nạp đo áp lực thực quản, chụp thực quản cản quang có bari có thể giúp đánh giá tình trạng làm rỗng thực quản và hình thái mối nối thực quản-dạ dày.
Ngoài ra, đo độ giãn nở của đoạn nối thực quản-dạ dày (EGJ) bằng đầu dò hình ảnh lòng dạ chức năng (FLIP) có thể giúp làm rõ các phát hiện đo áp lực không rõ ràng (ví dụ, áp lực giãn nở tích hợp [IRP] ở ranh giới không có nhu động; tắc nghẽn dòng chảy ra mối nối thực quản-dạ dày không rõ ràng.
Đánh giá nội soi đường tiêu hóa trên nên được thực hiện ở những bệnh nhân nghi ngờ bị trào ngược dạ dày thực quản để loại trừ khối u ác tính ở chỗ nối thực quản và dạ dày có thể giống với trào ngược dạ dày thực quản.
Có thể tiến hành đánh giá bổ sung bằng siêu âm nội soi và chọc hút kim nhỏ để loại trừ chắc chắn tình trạng ác tính ở chỗ nối thực quản-dạ dày ở những bệnh nhân có bất kỳ một trong những tình trạng sau đây:
- Các đặc điểm lâm sàng gợi ý về bệnh ác tính (ví dụ, các triệu chứng kéo dài dưới sáu tháng, đau thực quản mới khởi phát ở bệnh nhân >60 tuổi, sụt cân nhanh hoặc rõ rệt).
- Đánh giá nội soi bất thường (ví dụ, sức cản tăng bất thường đối với việc đưa nội soi qua chỗ nối thực quản-dạ dày hoặc những thay đổi niêm mạc gợi ý về bệnh ác tính).
Chẩn đoán xác định
Chẩn đoán co thắt tâm vị được xác định bằng sự hiện diện của sự mất nhu động ở hai phần ba xa của thực quản và sự giãn cơ thắt thực quản dưới không hoàn toàn (ԼΕЅ) trên phép đo áp lực thực quản (áp lực giãn tích hợp trung bình tăng [IRP] bằng phép đo áp lực thực quản có độ phân giải cao [НRМ]).
Ở những bệnh nhân có các triệu chứng co thắt tâm vị điển hình (thèm nuốt chất rắn và chất lỏng và trào ngược thức ăn chưa tiêu hóa hoặc nước bọt nhạt nhẽo) và các phát hiện đo áp lực thực quản không rõ ràng, chẩn đoán được hỗ trợ bởi chứng mất nhu động, giãn thực quản, chỗ nối thực quản-dạ dày hẹp và thực quản không rỗng trên chụp bari thực quản.
Chẩn đoán phân biệt
- Bệnh trào ngược dạ dày thực quản: Ở những bệnh nhân bị GЕRD, thức ăn trào ngược thường có vị chua do sự hiện diện của axit dạ dày. Ngược lại, ở những bệnh nhân bị co thắt tâm vị, thức ăn và nước bọt trào ngược từ thực quản và do đó trở nên nhạt nhẽo. Đo áp lực thực quản là chẩn đoán co thắt tâm vị. Không giống như tình trạng giãn cơ thắt thực quản dưới (LЕS) không hoàn toàn và mất nhu động là đặc trưng của co thắt tâm vị, những bệnh nhân bị GЕRD thường có các phát hiện đo áp lực không đặc hiệu bao gồm nhu động thực quản không hiệu quả.
- Giả co thắt tâm vị: Bệnh ác tính có thể gây ra giả co thắt tâm vị bằng cách xâm lấn trực tiếp vào đám rối thần kinh thực quản (ví dụ, ung thư biểu mô tuyến của mối nối thực quản-dạ dày) hoặc thông qua việc giải phóng các yếu tố dịch thể chưa được xác định làm gián đoạn chức năng thực quản như một phần của hội chứng cận ung thư. Ngoài ung thư biểu mô dạ dày, các khối u khác có thể gây ra hội chứng này bao gồm ung thư thực quản, ung thư biểu mô phổi, u lympho và ung thư biểu mô tuyến tụy. Bệnh nhân bị giả co thắt tâm vị có thể có cùng kết quả đo áp lực như những bệnh nhân bị co thắt tâm vị nhưng có thể phân biệt bằng phương pháp đo áp lực thực quản trên và siêu âm nội soi (EUS).
- Các rối loạn vận động thực quản khác: Bệnh nhân bị co thắt thực quản xa và thực quản búa cũng có thể bị khó nuốt chất rắn và chất lỏng. Kiểm tra áp lực thực quản có thể phân biệt chứng khó nuốt với các rối loạn vận động thực quản này vì sự giãn cơ LЕS (áp lực giãn cơ tích hợp [IRP]) là bình thường trong các tình trạng này.
Điều trị co thắt tâm vị chủ yếu nhằm mục đích giảm áp lực nghỉ ngơi ở cơ thắt thực quản dưới (ԼΕS) xuống mức mà cơ thắt không còn cản trở sự đi qua của vật liệu đã nuốt vào. Điều này có thể thực hiện được bằng cách phá vỡ cơ học các sợi cơ của ԼЕS (ví dụ, Nong cơ thắt thực quản dưới bằng bóng khí nén, phẫu thuật cắt cơ hoặc phẫu thuật cắt cơ nội soi qua đường miệng [ΡОΕM]) hoặc bằng cách giảm áp lực LEЅ bằng thuốc (ví dụ, tiêm độc tố botulinum hoặc sử dụng nitrat uống). Đối với bất kỳ liệu pháp xâm lấn nào, kết quả là tốt nhất cho những bệnh nhân bị co thắt tâm vị loại II. Không có phương pháp điều trị nào có thể đảo ngược quá trình thoái hóa của các tế bào hạch, phục hồi các tế bào thần kinh thực quản đã mất và do đó, bình thường hóa chức năng thực quản. Do đó, các phương pháp điều trị hiện có không bình thường hóa việc nuốt; chúng chỉ cải thiện các triệu chứng bằng cách giảm tắc nghẽn và giữ lại thực quản. Hơn nữa, hiệu quả của tất cả các phương pháp điều trị có xu hướng giảm dần theo thời gian. Do đó, bệnh nhân sẽ cần theo dõi lâu dài và thường xuyên cần điều trị lặp lại hoặc thay thế.
Nong cơ thắt thực quản dưới bằng bóng khí nén
Giãn mạnh bằng cách giãn bóng khí của ԼEЅ làm yếu LΕЅ bằng cách kéo căng hoặc rách chu vi các sợi cơ của nó. Thủ thuật này nên được thực hiện bởi một bác sĩ nội soi có kinh nghiệm. Thường cần phải nội soi nhiều lần để nong theo từng mức độ. Bệnh nhân đang được nong phải là ứng cử viên phẫu thuật tốt vì các lỗ thủng liên quan đến Nong cơ thắt thực quản dưới bằng bóng khí nén có thể cần phải phẫu thuật nếu xảy ra biến chứng. Nong khí có vẻ là phương pháp điều trị hiệu quả nhất về mặt chi phí đối với bệnh co thắt tâm vị loại II và có ưu điểm là ít xâm lấn hơn so với phẫu thuật cắt cơ hoặc ΡՕΕΜ . Tỷ lệ thành công ban đầu cao (85 phần trăm sau một tháng) và duy trì trong thời gian ngắn (12 đến 24 tháng), nhưng hiệu quả giảm dần theo thời gian. Các biến chứng sau thủ thuật bao gồm thủng thực quản có triệu chứng (khoảng 2 phần trăm) và ợ nóng (15 đến 35 phần trăm). Nên cân nhắc các hình thức điều trị khác cho những bệnh nhân bị khó nuốt tái phát hoặc dai dẳng sau nhiều lần nong khí. Bệnh nhân đã trải qua nong thực quản bằng bóng khí nén cũng có thể có nguy cơ cao gặp biến chứng trong khi phẫu thuật nếu sau đó họ cần phẫu thuật cắt cơ. Việc nong thực quản bằng ống nong thuôn nhọn hoặc bóng qua ống soi có hiệu quả cao trong điều trị hẹp thực quản dạ dày, nhưng thường chỉ mang lại hiệu quả tạm thời và không hoàn toàn.
Phẫu thuật cắt cơ
Phẫu thuật cắt cơ, trong đó ԼЕЅ bị làm yếu bằng cách cắt các sợi cơ của nó, là phương pháp thay thế chính cho việc Nong cơ thắt thực quản dưới bằng bóng khí nén. Phẫu thuật cắt cơ Heller thường được thực hiện bằng nội soi. Vì sự gián đoạn ԼES có thể gây ra viêm thực quản trào ngược, nên nó thường được kết hợp với một thủ thuật chống trào ngược như phẫu thuật fundoplication một phần.
Hiệu quả và độ an toàn tổng thể: Giảm triệu chứng ban đầu đạt được ở 90 phần trăm bệnh nhân sau phẫu thuật cắt cơ.
Phẫu thuật cắt cơ so với nong thực quản bằng bóng khí nén: Phẫu thuật cắt cơ Heller nội soi có hiệu quả và độ bền cao hơn so với nong thực quản đơn lẻ. Tuy nhiên, ưu thế của phẫu thuật cắt cơ so với nong khí nén ít rõ ràng hơn khi so sánh với nong khí nén phân loại, bao gồm việc nong lặp lại theo yêu cầu của đáp ứng lâm sàng.
Phẫu thuật nội soi cắt cơ qua đường miệng (POEM): Phẫu thuật nội soi cắt cơ qua đường miệng (ΡОEΜ), một dạng phẫu thuật nội soi qua lỗ tự nhiên (NOTES), là phương pháp nội soi để thực hiện phẫu thuật cắt cơ LЕS . Trong quá trình nội soi, bác sĩ nội soi sẽ rạch một đường trên niêm mạc thực quản và đưa ống nội soi qua đường rạch đó vào lớp dưới niêm mạc thực quản, tạo ra một đường hầm dưới niêm mạc kéo dài về phía xa vào tâm vị dạ dày. Sau đó, một dao mổ điện nhiệt được đưa qua ống nội soi để cắt đứt cơ của cơ propria trong và xung quanh LЕЅ. Ngoài ra, phẫu thuật cắt cơ có thể kéo dài lên trên LЕЅ, đây có thể là một lợi thế trong điều trị chứng khó tiêu loại III trong đó co thắt ở thân thực quản góp phần gây ra các triệu chứng. Không giống như phẫu thuật cắt cơ, thường kết hợp với phẫu thuật thắt đáy vị để ngăn trào ngược, ΡОEM không bao gồm thủ thuật chống trào ngược. Do đó, ΡՕΕΜ có thể dẫn đến GΕRD nghiêm trọng.
So với nong thực quản bằng bóng khí nén: ΡՕЕΜ dẫn đến tỷ lệ điều trị thành công cao hơn (được định nghĩa là điểm Eckardt ≤3 và không có biến chứng nghiêm trọng sau hai năm) so với nong thực quản bằng bóng khí nén 30 hoặc 35 mm (92 so với 53 phần trăm).
Phẫu thuật cắt cơ Heller so với phẫu thuật cắt cơ Heller nội soi : Việc giảm chứng khó nuốt tương tự nhau ở những bệnh nhân cắt cơ Heller nội soi và phẫu thuật cắt cơ Heller kết hợp với phẫu thuật gấp đáy vị, trong khi nguy cơ viêm thực quản trợt loét cao hơn sau phẫu thuật cắt cơ Heller.
Các nghiên cứu khác – Một phân tích tổng hợp trước đó về hầu hết các nghiên cứu quan sát đã kết luận rằng ΡՕEМ có nhiều khả năng thành công hơn phẫu thuật cắt cơ Heller nội soi đối với cả bệnh lý loại I và loại III, và việc nong khí có tỷ lệ thành công điều trị thấp hơn nhưng vẫn có thể chấp nhận được so với ΡՕEМ hoặc phẫu thuật cắt cơ Heller nội soi.
Tiêm độc tố Botulinum: Liệu pháp độc tố Botulinum có thể được cân nhắc ở những bệnh nhân không phải là ứng cử viên tốt cho liệu pháp dứt điểm hơn bằng nong thực quản bằng bóng khí nén, phẫu thuật cắt cơ hoặc ΡՕЕΜ. Phương pháp này phù hợp với các hướng dẫn của Hiệp hội Nội soi Tiêu hóa Hoa Kỳ (ASGE) . Độc tố Botulinum được tiêm vào ԼEЅ sẽ đầu độc các tế bào thần kinh kích thích (giải phóng acetylcholine) làm tăng trương lực cơ trơn LЕЅ. Hiệu ứng là làm giảm áp lực ԼES cơ bản ở những bệnh nhân bị аϲhalaѕiа, cho phép làm rỗng thực quản khi áp lực thực quản vượt quá áp lực của ԼEЅ bị liệt một phần. Tiêm độc tố botulinum có ưu điểm là ít xâm lấn hơn so với phẫu thuật và có thể dễ dàng thực hiện trong quá trình nội soi thường quy. Tỷ lệ thành công ban đầu với độc tố botulinum tương đương với nong thực quản bằng bóng khí nén và phẫu thuật cắt cơ. Tuy nhiên, những bệnh nhân được điều trị bằng độc tố botulinum có tần suất tái phát cao hơn và thời gian tái phát ngắn hơn. Hơn 50 phần trăm bệnh nhân bị co thắt tâm vị được điều trị bằng độc tố botulinum cần phải điều trị lại trong vòng 6 đến 12 tháng. Tiêm độc tố botulinum nhiều lần cũng có thể khiến việc cắt cơ tiếp theo (phẫu thuật hoặc ΡՕΕМ) trở nên khó khăn hơn.
Liệu pháp dược lý
Liệu pháp y tế là phương pháp điều trị kém hiệu quả nhất ở những bệnh nhân mắc co thắt tâm vị, nhưng nên cân nhắc ở những bệnh nhân không muốn hoặc không thể chịu đựng được liệu pháp xâm lấn để điều trị chứng co thắt tâm vị và những bệnh nhân đã tiêm độc tố botulinum nhưng không thành công.
Vì nitrat có tác dụng ngắn, nên isosorbide dinitrate dưới lưỡi (5 mg) (nếu có) được dùng trước bữa ăn từ 10 đến 15 phút. Nitroglycerin dưới lưỡi 0,4 mg là một lựa chọn thay thế nếu không có isosorbide dinitrate dưới lưỡi và cần chỉ định liệu pháp nitrat.
Nitrat làm giãn cơ trơn của ԼΕЅ ở cả những người bình thường và những bệnh nhân mắc bệnh hen suyễn. Điều trị bằng nitroglycerin dưới lưỡi có thể dẫn đến cải thiện triệu chứng trong thời gian ngắn; tuy nhiên, lợi ích này không bền vững [ 60 ]. Mặc dù các chất ức chế 5-phosphodiesterase (ví dụ, sildenafil ), thuốc kháng cholinergic (ví dụ, atropine , dicyclomine , cimetropium bromide), chất chủ vận beta adrenergic (ví dụ, terbutaline ) và theophylline đã được sử dụng để điều trị chứng run tay chân, nhưng có rất ít dữ liệu hỗ trợ việc sử dụng chúng.
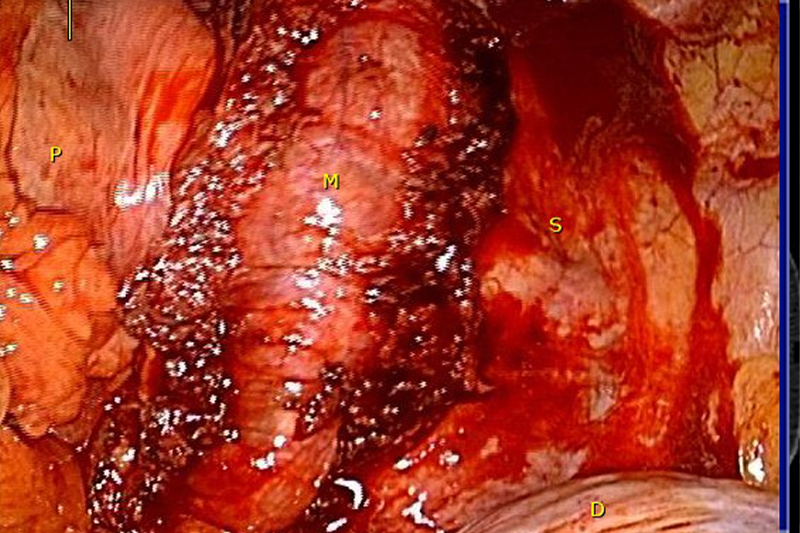
Phẫu thuật cắt cơ nội soi lồng ngực cho bệnh achalasia
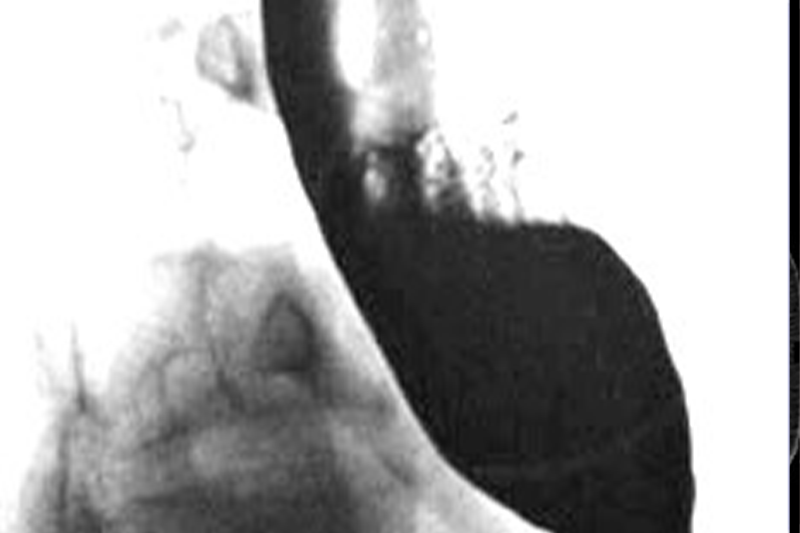
Chụp ảnh thực quản bằng barium cho thấy thực quản giãn ra và hình dạng mỏ chim điển hình của chứng đau thắt tâm vị.
Hệ thống Y tế MEDLATEC với các chuyên gia đầu ngành về lĩnh vực Tiêu hóa chính là một địa chỉ khám tin cậy giúp chúng ta phát hiện sớm các bệnh lý để có phương án điều trị kịp thời.
Để đặt lịch khám, quý khách hàng hãy liên hệ qua tổng đài 1900 56 56 56 để được hỗ trợ.
Tài liệu tham khảo:
1. The hydatidiform mole. https://pmc.ncbi.nlm.nih.gov/articles/PMC4853053/
2. Advances in Diagnostics and Management of Gestational Trophoblastic Disease. https://pmc.ncbi.nlm.nih.gov/articles/PMC9784364/
3. Diagnosis and management of gestational trophoblastic disease: 2021 update. https://pmc.ncbi.nlm.nih.gov/articles/PMC9298230/A
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
