Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa: Tai mũi họng - Tai Mũi Họng
Năm kinh nghiệm: 9 năm
Đục thủy tinh thể ở người già (senile cataract) là tình trạng thủy tinh thể – một thấu kính trong suốt nằm sau mống mắt – trở nên mờ đục dần theo thời gian, gây ra giảm thị lực từ từ. Bệnh thường diễn biến âm thầm, không gây đau và là nguyên nhân phổ biến nhất gây mù lòa có thể điều trị được trên toàn cầu. Người bệnh cảm giác nhìn mờ giống như nhìn qua màn sương mù, chói mắt khi tiếp xúc với ánh nắng, khó nhận diện màu sắc, đặc biệt gặp khó khăn khi lái xe ban đêm hoặc đọc sách.
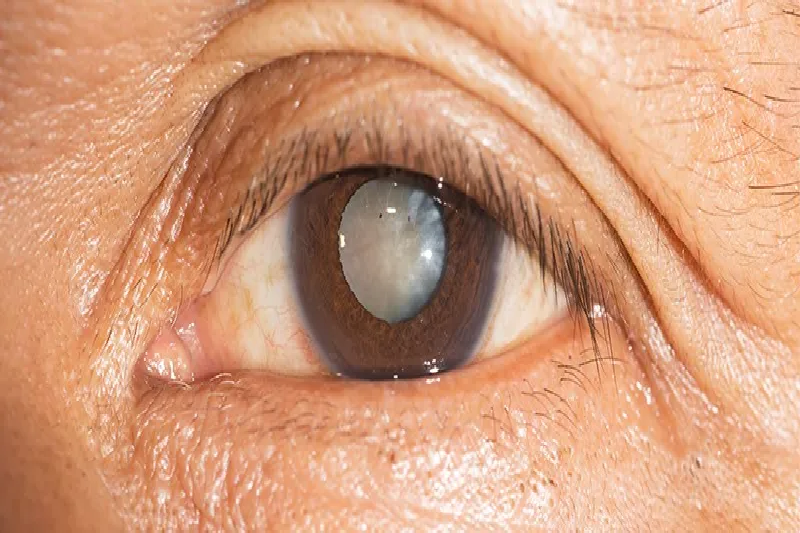 Đục thủy tinh thể ở người già là nguyên nhân phổ biến nhất gây mù lòa có thể điều trị được
Đục thủy tinh thể ở người già là nguyên nhân phổ biến nhất gây mù lòa có thể điều trị được
Dựa trên vị trí mờ đục trong cấu trúc thủy tinh thể, bệnh được chia thành 3 dạng chính:
Ngoài ra, một số bệnh nhân có thể gặp các dạng hỗn hợp, với nhiều vùng mờ đục đồng thời. Trong các giai đoạn muộn, thủy tinh thể có thể trở nên mờ hoàn toàn (mature), mềm và co lại (hypermature) hoặc hoá lỏng hoàn toàn (morgagnian), gây khó khăn cho phẫu thuật nếu phát hiện muộn.
Đục thủy tinh thể ở người cao tuổi là kết quả của quá trình thoái hóa phức tạp, chịu ảnh hưởng bởi nhiều yếu tố sinh học, môi trường, lối sống và bệnh lý toàn thân. Hiện nay, các nghiên cứu đều cho rằng bệnh có tính chất đa yếu tố, trong đó lão hóa tự nhiên đóng vai trò trung tâm, kết hợp với các yếu tố thúc đẩy như oxy hóa, tia cực tím, rối loạn chuyển hóa, thuốc men, dinh dưỡng kém và yếu tố di truyền. Dưới đây là phân tích chi tiết các nhóm nguyên nhân chính:
Đây là nguyên nhân phổ biến và mang tính quy luật tự nhiên. Khi tuổi càng cao, thủy tinh thể bắt đầu thay đổi về thành phần protein, cấu trúc sợi và khả năng chống oxy hóa.
Đây là cơ chế nền tảng hình thành các dạng đục nhân và đục hỗn hợp, thường bắt đầu từ sau tuổi 50 và tăng dần theo thời gian.
 Lão hóa là nguyên nhân phổ biến gây đục thủy tinh thể ở người già.
Lão hóa là nguyên nhân phổ biến gây đục thủy tinh thể ở người già.
Cơ chế oxy hóa là một yếu tố trung tâm thúc đẩy quá trình đục thủy tinh thể:
Nói cách khác, sự tích tụ tổn thương oxy hóa do tuổi tác – thể hiện qua việc tăng glutathione bị oxy hóa và giảm enzyme SOD – chính là yếu tố nền tảng thúc đẩy sự phát triển của bệnh đục thủy tinh thể người già.
Phơi nhiễm tia cực tím, đặc biệt tia UVB (280–315nm), là một yếu tố nguy cơ rõ ràng:
Một số bệnh lý mạn tính làm tăng nguy cơ đục thủy tinh thể ở người già:
Một số loại thuốc gây tổn thương trực tiếp hoặc gián tiếp đến thủy tinh thể:
Gây hội chứng mống mắt nhão trong phẫu thuật (IFIS), làm khó khăn trong phẫu thuật thay thủy tinh thể.
Ghi nhận một số ca liên quan đến biến đổi cấu trúc mống mắt và nguy cơ IFIS tương tự nhóm trên.
 Hút thuốc lá là yếu tố nguy cơ được chứng minh làm tăng tỉ lệ đục thủy tinh thể.
Hút thuốc lá là yếu tố nguy cơ được chứng minh làm tăng tỉ lệ đục thủy tinh thể.
Bệnh diễn tiến chậm, không đau, thường được phát hiện khi người bệnh gặp khó khăn trong sinh hoạt:
Với phẫu thuật hiện đại, hơn 95% trường hợp đạt thị lực ≥20/40 (6/12) nếu không có bệnh lý mắt kèm theo. Bệnh nhân thường cảm nhận được cải thiện rõ rệt chỉ sau vài ngày đến 1 tuần sau mổ.
Dù hiếm, một số biến chứng có thể xảy ra:
Bệnh đục thủy tinh thể không tái phát sau khi đã thay bằng IOL. Tuy nhiên, như đã đề cập, lớp bao sau có thể bị mờ và gây giảm thị lực thứ phát.
Theo thống kê tại Mỹ, gần 20% người từ 65-74 tuổi và hơn 50% người trên 75 tuổi bị đục thủy tinh thể có ảnh hưởng đến thị lực. Trên toàn cầu, tỷ lệ hiện mắc ở người ≥60 tuổi có thể lên đến 50% tùy khu vực. Phân tích tại châu Á ghi nhận tỷ lệ đục nhân là 65.5%, đục vỏ 27.7% và đục dưới bao sau 19.7% trong nhóm người ≥75 tuổi. Với tốc độ già hóa dân số, số người mắc bệnh này được dự đoán sẽ tiếp tục tăng nhanh trong những thập kỷ tới.
Chẩn đoán xác định cần dựa trên:
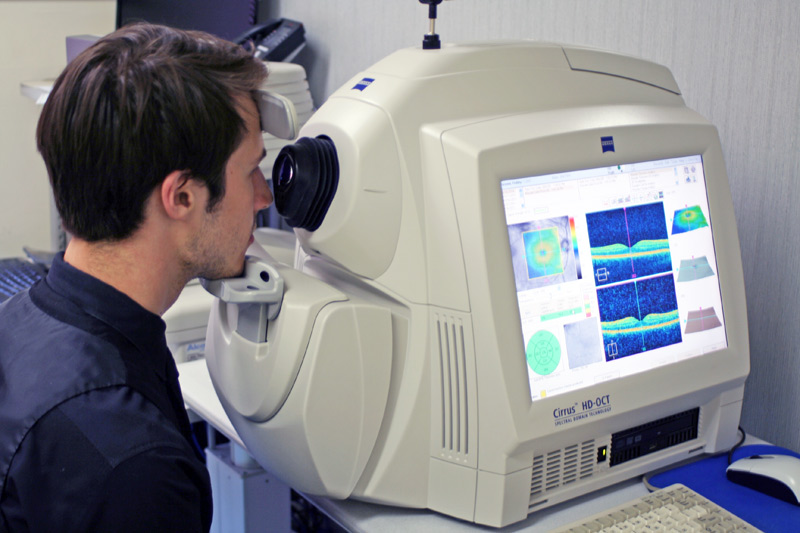 Chụp OCT khi nghi ngờ bệnh lý võng mạc đi kèm.
Chụp OCT khi nghi ngờ bệnh lý võng mạc đi kèm.
Hiện tại, không có phương pháp điều trị nội khoa nào được chứng minh có hiệu quả trong việc làm chậm, ngăn ngừa hoặc đảo ngược tiến trình đục thủy tinh thể. Phẫu thuật thay thủy tinh thể nhân tạo là phương pháp điều trị duy nhất có hiệu quả rõ rệt trong cải thiện thị lực và chất lượng cuộc sống.
Tuy nhiên, các biện pháp này chỉ mang tính hỗ trợ, không thay thế được phẫu thuật khi thị lực suy giảm đáng kể.
Các thuốc chống oxy hóa (vitamin C, E), chất tăng glutathione, thuốc nhỏ mắt chứa pirenoxine, N-acetylcarnosine… hiện chưa có đủ bằng chứng lâm sàng để khuyến cáo sử dụng điều trị.
Phẫu thuật được khuyến cáo khi:
Tuổi tác không phải là chống chỉ định nếu bệnh nhân vẫn còn nhu cầu sinh hoạt độc lập.
Hiện nay có 3 kỹ thuật chính:
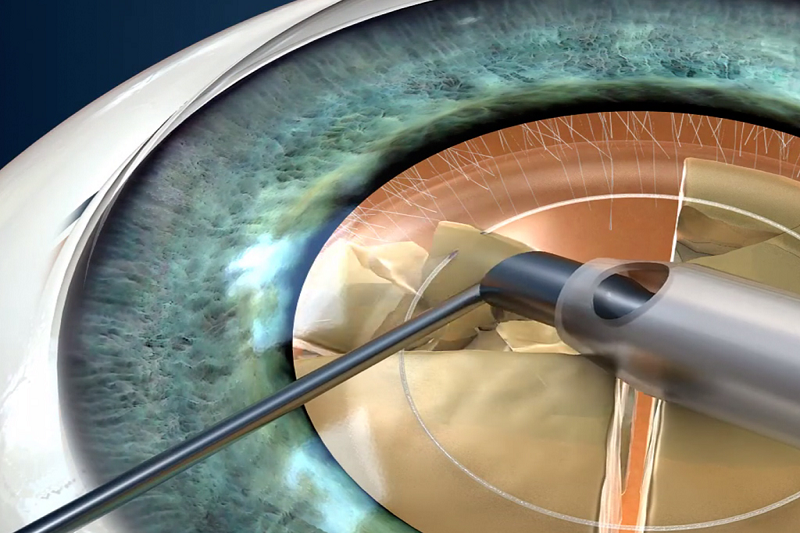 Mổ Phaco là phương pháp phổ biến nhất, thời gian người bệnh hồi phục nhanh.
Mổ Phaco là phương pháp phổ biến nhất, thời gian người bệnh hồi phục nhanh.
Sau khi lấy thủy tinh thể bị đục, bác sĩ sẽ đặt một kính nội nhãn nhân tạo (IOL) vào trong mắt:
Lựa chọn IOL phụ thuộc vào nhu cầu thị lực, chi phí, tình trạng đáy mắt và khả năng chi trả của bệnh nhân.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
