Bác sĩ: Bác sĩ Võ Thị Lê
Chuyên khoa: Chuyên khoa Nội
Năm kinh nghiệm:
Bệnh giang mai bẩm sinh và ở mẹ là do xoắn khuẩn Treponema pallidum.
Bệnh lây truyền từ mẹ mắc giang mai sang thai nhi, gây ra nhiều biểu hiện lâm sàng khác nhau, từ trẻ sơ sinh khỏe mạnh không có triệu chứng đến trẻ sinh non với nhiều dấu hiệu và triệu chứng lâm sàng, đôi khi dẫn đến thai chết lưu và tử vong chu sinh.
Chẩn đoán giang mai bẩm sinh có thể khó khăn do hầu hết trẻ sơ sinh mắc bệnh này đều không có triệu chứng khi sinh, kháng thể IgG của mẹ được truyền cho thai nhi cho đến khi sinh, điều này gây trở ngại cho xét nghiệm huyết thanh học ở trẻ sơ sinh và khiến việc giải thích xét nghiệm Treponema trên huyết thanh trẻ sơ sinh trở nên khó khăn, vì vậy chẩn đoán thường tập trung vào giang mai từ mẹ.
Xét nghiệm huyết thanh giang mai ở mẹ được khuyến cáo trong lần khám thai đầu tiên, ở tuần thứ 28 của thai kỳ và khi sinh. Việc bổ sung xét nghiệm giang mai trước sinh lặp lại vào đầu tam cá nguyệt thứ ba (vào khoảng tuần thứ 28 của thai kỳ) đã được chứng minh là có hiệu quả trong việc giảm đáng kể tỷ lệ mắc bệnh và tử vong ở trẻ sơ sinh, đặc biệt là vì phụ nữ có thể bị nhiễm hoặc tái nhiễm trong thời kỳ mang thai
Việc sàng lọc bệnh nhân mang thai và điều trị giang mai càng sớm càng tốt có thể làm giảm đáng kể tỷ lệ mắc bệnh và tử vong ở trẻ sơ sinh.
Tỷ lệ mắc bệnh này đang ngày càng gia tăng do tỷ lệ mắc giang mai ở mẹ cũng ngày càng cao. Việc chăm sóc trước khi sinh và điều trị sớm thích hợp là rất quan trọng để tránh các biểu hiện của bệnh giang mai bẩm sinh.
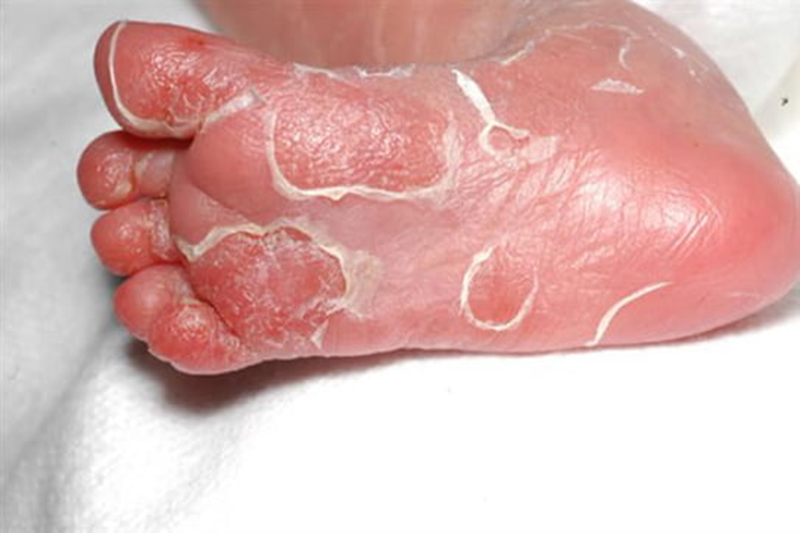
Phát ban có bong tróc và đóng vảy vị trí lòng bàn chân ở trẻ sơ sinh mắc giang mai bẩm sinh
Phân loại giang mai bẩm sinh
Bệnh giang mai bẩm sinh thường được phân loại dựa theo thời điểm các dấu hiệu và triệu chứng đầu tiên xuất hiện:
Năm 1905, Fritz Schaudinn và Erich Hoffmann lần đầu tiên xác định tác nhân gây bệnh giang mai là Treponema pallidum (T. Pallidum).
Giang mai bẩm sinh hay giang mai ở mẹ đều do Treponema pallidum (T. Pallidum) gây ra.
Vi khuẩn Treponema pallidum thuộc họ Spirochaetaceae
Đây là một vi khuẩn có hình xoắn ốc, di động, dài từ 6 đến 15 μm và rộng từ 0,1 đến 0,2 μm. Dựa vào hình dạng chúng được gọi là xoắn khuẩn.
Do chiều rộng hạn chế nên không dễ dàng nhìn thấy bằng cách kiểm tra trực tiếp bằng kính hiển vi và cần phải dùng kính hiển vi trường tối để quan sát.
Kính hiển vi trường tối cho phép quan sát các xoắn khuẩn sống, là những sinh vật hoạt động, mỏng, hình xoắn ốc được bao bọc bởi màng tế bào chất và màng ngoài liên kết lỏng lẻo có thể di chuyển về phía trước và phía sau. Độ nhạy chung của kính hiển vi trường tối trong bệnh giang mai nguyên phát là khoảng 80%. Ưu điểm chính của kính hiển vi trường tối là có thể cho phép chẩn đoán ngay cả trước khi xét nghiệm huyết thanh có kết quả dương tính hoặc khi không có xét nghiệm như vậy.
Treponema pallidum cũng có thể được chẩn đoán bằng cách sử dụng phương pháp nhuộm miễn dịch huỳnh quang và nhuộm bạc đặc biệt, phương pháp này cũng chứng minh được các sinh vật xoắn ốc hình xoắn ốc đặc trưng.
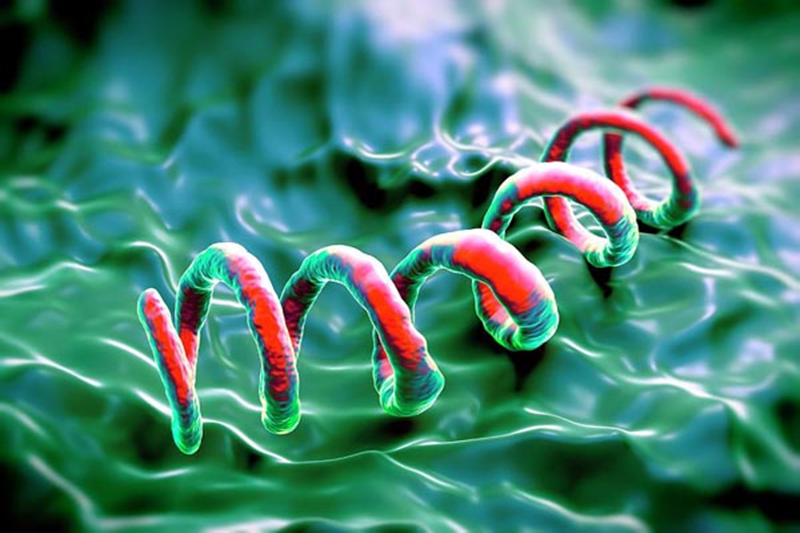
Xoắn khuẩn giang mai có hình dạng xoắn ốc đặc trưng - là tác nhân gây bệnh giang mai bẩm sinh
Cơ chế bệnh sinh
Ở người lớn, giang mai khởi phát nhiễm trùng sau khi xâm nhập tại chỗ qua các mô dưới da để gây ra phản ứng miễn dịch tại chỗ và hình thành tổn thương loét ban đầu. Vì vi khuẩn dễ dàng vượt qua hàng rào nhau thai nên thai nhi của người mẹ bị nhiễm bệnh cũng có khả năng bị nhiễm bệnh. Điều này có thể xảy ra bất cứ lúc nào trong thai kỳ nhưng thường xảy ra nhất là trong tam cá nguyệt thứ ba.
Bệnh giang mai bẩm sinh khác với bệnh ở người lớn ở chỗ xoắn khuẩn giang mai được giải phóng trực tiếp vào máu của thai nhi, gây ra bệnh xoắn khuẩn với sự lây lan sớm của thai nhi đến hầu hết các cơ quan, bao gồm xương, thận, lách, gan và tim. Điều này dẫn đến tình trạng viêm lan rộng khắp các hệ thống cơ quan này, dẫn đến nhiều biểu hiện lâm sàng khác nhau.
Nhau thai ở thai nhi mắc bệnh giang mai từ mẹ có xu hướng to ra đáng kể so với bình thường do phản ứng viêm tại chỗ. Xét nghiệm mô học nhau thai có thể phát hiện các dấu hiệu của nhung mao tăng sinh, viêm màng hoạt dịch hoại tử, thay đổi mạch máu tăng sinh và viêm nhung mao cấp tính và mãn tính.
Người mẹ mắc giang mai trong quá trình mang thai nếu không được chẩn đoán và điều trị kịp thời có thể dẫn tới sảy thai, thai chết lưu.
Trẻ sơ sinh được sinh ra từ những người mắc bệnh giang mai không được điều trị có thể tử vong do nhiễm trùng khi mới sinh, trong trường hợp trẻ sống sót có thể có nhiều triệu chứng, thường chia thành hai giai đoạn là giang mai bẩm sinh sớm (từ khi sinh ra đến 2 tuổi) và giang mai bẩm sinh muộn (trên 2 tuổi).
- Các dấu hiệu và triệu chứng của bệnh giang mai bẩm sinh giai đoạn sớm Bao gồm một hoặc nhiều triệu chứng dưới đây:
Một số trẻ sơ sinh không có dấu hiệu hoặc triệu chứng khi sinh nhưng phát triển sau đó vài ngày, vài tuần hoặc thậm chí vài tháng. Bác sĩ vẫn sẽ điều trị ngay cho những trẻ này nếu xét nghiệm cho thấy nguy cơ nhiễm trùng.
- Các dấu hiệu và triệu chứng của bệnh giang mai bẩm sinh muộn (trên 2 tuổi) bao gồm:
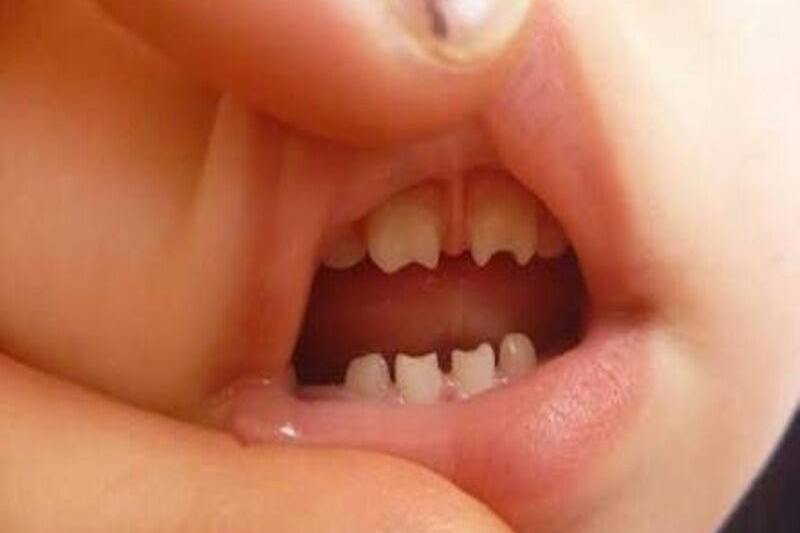
Răng có khía hoặc và khoảng hở giữa các răng ở trẻ giang mai bẩm sinh muộn
Khoảng 40% trẻ sơ sinh của những phụ nữ mắc bệnh giang mai không được điều trị bệnh sẽ chết lưu hoặc tử vong ngay sau khi sinh.
Bệnh giang mai bẩm sinh không được điều trị hoặc không được chẩn đoán trong thời kỳ sơ sinh có thể tiến triển trong 4 năm đầu sau khi sinh thành tình trạng tương tự như dạng giang mai thứ phát nghiêm trọng ở người lớn.
Thóp phồng, liệt dây thần kinh sọ, condyloma lata, gan lách to, phát ban, co giật và sốt không rõ nguyên nhân là những phát hiện điển hình ở bệnh giang mai bẩm sinh giai đoạn muộn.
Trẻ sơ sinh không được điều trị cũng có thể phát triển dạng tiềm ẩn của bệnh. Khi trưởng thành, những bệnh nhân này có thể tiến triển thành các triệu chứng của giang mai giai đoạn ba, bao gồm:
Phản ứng Jarisch–Herxheimer: có thể xảy ra ở những bệnh nhân có nồng độ giang mai nguyên phát hoặc thứ phát cao. Phản ứng miễn dịch này xảy ra trong vòng 2 đến 24 giờ sau khi điều trị bằng kháng sinh và được đặc trưng bởi sốt cao, nhức đầu, đau nhức cơ và phát ban. Phụ nữ mang thai có phản ứng này cần được theo dõi chặt chẽ vì nó có thể dẫn đến các biến chứng sản khoa và gây chuyển dạ sớm. Khuyến cáo theo dõi thai nhi trong thời gian này. Mặc dù có nguy cơ này nhưng không nên trì hoãn việc điều trị giang mai.
Đối với trường hợp mắc giang mai ở mẹ thường do con đường quan hệ tình dục không an toàn (quan hệ tình dục với người mắc giang mai, nhiều bạn tình, quan hệ tình dục đồng giới) và đường máu (như dùng chung bơm kim tiêm hoặc nhận máu từ người mắc bệnh giang mai), thì giang mai bẩm sinh nguyên nhân là do truyền từ mẹ sang con trong thời kỳ mang thai, xoắn khuẩn giang mai được giải phóng trực tiếp vào máu của thai nhi. Mẹ mắc bệnh giang mai truyền kháng thể IgG cho thai nhi cho đến khi sinh.
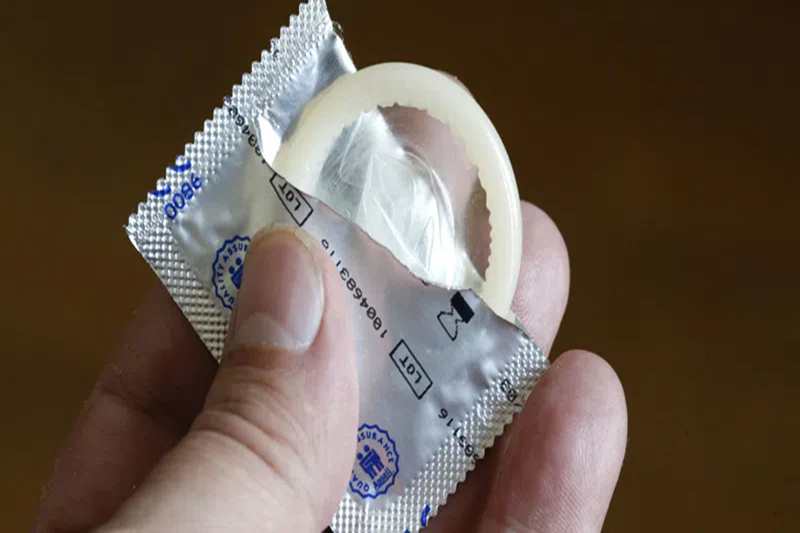
Quan hệ tình dục là một con đường lây truyền giang mai cho mẹ dẫn tới mắc giang mai bẩm sinh ở con
Yếu tố nguy cơ
Bệnh giang mai bẩm sinh nguyên nhân chính là do thiếu sự chăm sóc trước khi sinh.
- Người mẹ đang mang thai đi khám muộn hơn nhiều so với khuyến cáo, khám thai trong tam cá nguyệt đầu tiên có thể giúp người mẹ chẩn đoán giang mai và điều trị kịp thời. Nếu không được điều trị, tình trạng nhiễm trùng có thể dẫn đến giang mai bẩm sinh.
- Những yếu tố có thể làm tăng nguy cơ mắc bệnh giang mai ở phụ nữ mang thai (có khả năng dẫn đến bệnh giang mai bẩm sinh) bao gồm:
Giang mai bẩm sinh là một căn bệnh có thể phòng ngừa được. Việc theo dõi bệnh giang mai ở tất cả phụ nữ mang thai và điều trị bệnh kịp thời trong thời kỳ mang thai là biện pháp hiệu quả nhất để loại trừ bệnh giang mai bẩm sinh.
Những biện pháp dự phòng giúp giảm nguy cơ mắc bệnh giang mai trước và trong khi mang thai có thể dẫn đến giảm tỷ lệ mắc bệnh giang mai bẩm sinh như sau:
Điều trị giang mai: Nếu người bệnh xét nghiệm giang mai dương tính trước hoặc trong khi mang thai, việc điều trị có thể chữa khỏi bệnh nhiễm trùng và giảm nguy cơ lây truyền giang mai cho thai nhi. Bắt đầu điều trị càng sớm thì càng tốt. Việc điều trị bắt đầu trong vòng 30 ngày sau khi sinh có thể không hiệu quả trong việc bảo vệ em bé. Đây là lý do tại sao việc xét nghiệm trong khi mang thai lại quan trọng đến vậy.
Sàng lọc giang mai trong quá trình mang thai của mẹ là một biện pháp dự phòng mắc giang mai bẩm sinh cho em bé
Con bạn sẽ không bị giang mai bẩm sinh nếu bạn không bị giang mai. Có hai điều quan trọng bạn có thể làm để bảo vệ con bạn khỏi bị bệnh và các vấn đề sức khỏe liên quan đến nhiễm trùng:
- Có phải tất cả trẻ sơ sinh mắc giang mai bẩm sinh đều có dấu hiệu hoặc triệu chứng không?
Có khả năng trẻ sơ sinh mắc giang mai bẩm sinh sẽ không có bất kỳ triệu chứng nào khi sinh ra. Tuy nhiên, nếu trẻ không được điều trị ngay, trẻ có thể gặp phải các vấn đề nghiêm trọng. Thông thường, các vấn đề sức khỏe này phát triển trong vài tuần đầu sau khi sinh, nhưng chúng cũng có thể xảy ra nhiều năm sau đó. Trẻ sơ sinh không được điều trị CS và phát triển các triệu chứng sau này có thể tử vong vì nhiễm trùng. Trẻ cũng có thể bị chậm phát triển hoặc bị co giật.
- Trẻ sơ sinh mắc bệnh giang mai bẩm sinh có thể sống sót không?
Có. Tỷ lệ sống sót của trẻ phụ thuộc vào nhiều yếu tố, bao gồm thời điểm bắt đầu điều trị. Nhưng trong một số trường hợp, giang mai bẩm sinh có thể gây tử vong. Bất kỳ người mang thai nào có thai nhi chết lưu sau 20 tuần tuổi thai đều nên được xét nghiệm giang mai.
Bệnh giang mai bẩm sinh có thể khó chẩn đoán khi sinh vì hầu hết trẻ sơ sinh mắc bệnh này đều không có triệu chứng khi sinh. Kháng thể IgG của mẹ được truyền cho thai nhi cho đến khi sinh, điều này gây trở ngại cho xét nghiệm huyết thanh học ở trẻ sơ sinh và khiến việc giải thích xét nghiệm Treponema trên huyết thanh trẻ sơ sinh trở nên khó khăn. Tác dụng này có thể kéo dài trong 15 tháng hoặc lâu hơn, trong thời gian đó, không khuyến cáo xét nghiệm huyết thanh học Treponema cụ thể ở trẻ sơ sinh.
Xét nghiệm máu
- Các xét nghiệm không đặc hiệu gồm (VDRL hoặc RPR) có thể được thực hiện thay thế trên trẻ sơ sinh, vì chúng sử dụng kháng thể IgM, không qua nhau thai. Các kháng thể IgA và IgG không phải Treponemal của mẹ có thể thụ động qua hàng rào nhau thai, làm giảm độ nhạy của chúng, nhưng chúng vẫn hữu ích về mặt lâm sàng.
Xét nghiệm huyết thanh ban đầu tập trung vào người mẹ. Nó bao gồm các xét nghiệm huyết thanh không phải Treponema (RPR hoặc VDRL), có thể được sử dụng để theo dõi bệnh.
- Các xét nghiệm kháng thể Treponema đặc hiệu:
Việc sàng lọc giang mai ở bà mẹ trong giai đoạn đầu thai kỳ tại lần khám thai đầu tiên có tầm quan trọng hàng đầu trong việc ngăn ngừa giang mai bẩm sinh. Các xét nghiệm sàng lọc không phải giang mai chuẩn đối với giang mai ở bà mẹ (VDRL, RPR) yêu cầu xác nhận bằng xét nghiệm kháng thể đặc hiệu giang mai, nhưng các xét nghiệm sàng lọc nhanh tại chỗ có thể được sử dụng để cho phép điều trị ngay lập tức cho các nhóm dân số có nguy cơ cao có kết quả xét nghiệm dương tính khi việc theo dõi không chắc chắn và nguồn lực hạn chế.
Tổ chức Y tế Thế giới (WHO) và một vài hiệp hội khác như CDC, Viện hàn lâm Nhi khoa Hoa Kỳ, …khuyến cáo nên sàng lọc thường quy bệnh giang mai ở mẹ bằng xét nghiệm không đặc hiệu Treponema (VDRL, RPR) trong lần khám thai đầu tiên.
Những bệnh nhân có nguy cơ cao hơn, chẳng hạn như những người sống ở khu vực địa lý có tỷ lệ mắc bệnh giang mai cao (được WHO định nghĩa là tỷ lệ lưu hành đặc hữu là 5% trở lên), nên xét nghiệm bổ sung vào thời điểm nào đó trong thai kỳ (đề xuất là thai kỳ 28 tuần) và tại thời điểm sinh nở. Điều này đặc biệt quan trọng vì nhiều phụ nữ có thể bị nhiễm giang mai trong thời kỳ mang thai.
Xét nghiệm huyết thanh học tiêu chuẩn theo truyền thống bắt đầu bằng xét nghiệm không phải Treponemal (VDRL, RPR), sau đó là xét nghiệm kháng thể Treponemal để xác nhận nếu dương tính.
Các xét nghiệm sàng lọc nhanh tại chỗ cho bệnh giang mai cung cấp kết quả trong vòng chưa đầy 20 phút hiện đã có sẵn trên thị trường, cho phép điều trị ngay lập tức cho phụ nữ mang thai có nguy cơ trong lần khám thai đầu tiên. Hầu hết các xét nghiệm nhanh tại chỗ là xét nghiệm dựa trên kháng thể (Treponemal) và tối ưu nhất là yêu cầu xác nhận bằng xét nghiệm không phải Treponemal, mặc dù một số kết hợp cả hai, đây là xét nghiệm được ưa chuộng
Các xét nghiệm sàng lọc nhanh không nhằm mục đích thay thế cho xét nghiệm trong phòng thí nghiệm tiêu chuẩn, nhưng chúng cho phép điều trị ngay lập tức và được đề xuất sử dụng trên toàn cầu ở những nhóm dân số có nguy cơ cao, cũng như ở những nơi tỷ lệ mắc bệnh giang mai tăng cao, nguồn lực chăm sóc sức khỏe giới hạn.
- Xét nghiệm soi tìm xoắn khuẩn trên kính hiển vi trường tối: Đây là phương pháp đặc hiệu nhất để chẩn đoán giang mai ở giai đoạn sớm. Xét nghiệm có độ đặc hiệu cao, nhưng độ nhạy thấp (thường < 50%), nên xét nghiệm âm tính không loại trừ được nhiễm giang mai.
- Một số xét nghiệm khác cần làm ở trẻ chẩn đoán giang mai bẩm sinh, bao gồm:
8.2. Cận lâm sàng khác
- Siêu âm có thể xác định được giang mai thai nhi trong tử cung bắt đầu từ tuần thứ 18 của thai kỳ. Các phát hiện bao gồm:
Việc không có bất kỳ phát hiện siêu âm bất thường nào không loại trừ khả năng nhiễm trùng xoắn khuẩn ở thai nhi, vì 12% đến 15% trẻ sơ sinh mắc bệnh giang mai bẩm sinh sẽ có siêu âm trước sinh bình thường.
- Chụp X-quang ngực có thể cho thấy tình trạng mờ lan tỏa ở cả hai trường phổi.
- Chụp X-quang xương dài có thể cho thấy các phát hiện về gãy xương bệnh lý, răng cưa ở đầu xương, mất khoáng cục bộ và phá hủy xương. Các tổn thương do mối ăn ở xương dài do mất khoáng là đặc điểm của bệnh giang mai bẩm sinh.
- Những bất thường trong dịch não tủy, bao gồm nồng độ VDRL phản ứng, số lượng bạch cầu tăng và protein tăng cao.
- PCR dịch não tủy để phát hiện DNA xoắn khuẩn giang mai.
- Kiểm tra bằng kính hiển vi trường tối dịch tiết mũi hoặc các tổn thương đáng ngờ khác nếu có.
- Kiểm tra mô học của nhau thai và dây rốn để tìm những thay đổi bệnh lý điển hình và sự hiện diện của xoắn khuẩn.
- Xét nghiệm dịch não tủy (CFS): sẽ cần xét nghiệm dịch não tủy từ chọc dò thắt lưng để chẩn đoán xác định nếu nghi ngờ mắc bệnh giang mai thần kinh. Chẩn đoán này rất quan trọng vì phác đồ điều trị cho những người mắc bệnh giang mai thần kinh khác với những người không mắc bệnh giang mai thần kinh. Nếu trẻ nhiễm xoắn khuẩn giang mai có thể phát hiện tăng protein (trên 0,15 g/L), số lượng tế bào tăng cao (trên 25 tế bào/mm3 ) và VDRL dương tính. VDRL trong CSF có độ đặc hiệu cao (độ đặc hiệu 90%) nhưng độ nhạy thấp hơn nhiều nên xét nghiệm VDRL trong dịch não tủy âm tính không loại trừ chẩn đoán.
Xét nghiệm PCR dịch não tủy chỉ có độ nhạy không đáng kể (gần bằng VDRL), nhưng với độ đặc hiệu 97%, xét nghiệm này có thể hữu ích để giúp chẩn đoán giang mai thần kinh.
Bệnh giang mai bẩm sinh có thể biểu hiện tương tự như khá nhiều quá trình bệnh lý khác, bao gồm:
Bệnh giang mai ở mẹ (nhiễm trùng giang mai ở phụ nữ mang thai) có thể điều trị bằng 2,4 triệu đơn vị benzathine penicillin G, cực kỳ hiệu quả trong việc loại bỏ giang mai bẩm sinh ở thai nhi.
Việc điều trị trẻ sơ sinh mắc bệnh giang mai bẩm sinh phụ thuộc vào khả năng chẩn đoán bệnh. Nhiều tổ chức chăm sóc sức khỏe và hội y khoa khác nhau có thể có những khuyến nghị hơi khác nhau.
- Chỉ định điều trị:
+ Giang mai bẩm sinh được chẩn đoán xác định.
+ Trẻ sơ sinh không có biểu hiện lâm sàng, nhưng có mẹ bị giang mai chưa được điều trị hoặc điều trị chưa đầy đủ hoặc điều trị muộn (trong vòng 30 ngày trước khi sinh) hoặc điều trị với phác đồ không dùng penicillin (Erythromycin, azithromycin là những thuốc không đi qua nhau thai nên trẻ có mẹ giang mai mới sinh ra cần được điều trị ngay theo phác đồ dưới đây)
Nên ưu tiên dùng phác đồ Benzylpenicillin hơn phác đồ Procain penicillin nếu có thể tiêm tĩnh mạch.
- Trẻ sơ sinh không có triệu chứng lâm sàng và mẹ đã được điều trị giang mai đầy đủ, không có dấu hiệu tái nhiễm, chỉ cần theo dõi chặt chẽ. Nguy cơ lây truyền giang mai từ mẹ sang con phụ thuộc vào nhiều yếu tố, bao gồm hiệu giá kháng thể xét nghiệm không đặc hiệu của mẹ (ví dụ: RPR), thời gian điều trị và giai đoạn bệnh của mẹ. Nếu cần điều trị, sử dụng phác đồ:
Dị ứng penicillin có thể gây ra vấn đề vì không có kháng sinh thay thế tối ưu cho penicillin để điều trị ở trẻ sơ sinh hoặc bà mẹ mang thai. Nhiều bệnh nhân được dán nhãn như vậy không thực sự bị dị ứng penicillin. Bệnh nhân bị dị ứng thực sự, bao gồm cả trẻ sơ sinh, có thể cần liệu pháp giải mẫn cảm penicillin.
Kháng sinh thay thế thường không thể được sử dụng trong thai kỳ hoặc vẫn chưa được chứng minh là có lợi. Doxycycline và tetracycline không thể được sử dụng cho phụ nữ mang thai trong tam cá nguyệt thứ hai và thứ ba. Azithromycin và erythromycin là những thuốc không đi qua hàng rào nhau thai.
Theo dõi tim thai nhi liên tục trong tối đa 24 giờ được đề xuất cho những bệnh nhân giang mai ở mẹ phát triển phản ứng Jarisch-Herxheimer và những người có nguy cơ cao. Những cá nhân bị nhiễm bệnh nặng nhất (có nồng độ VDRL hoặc RPR cao nhất) có nhiều khả năng phát triển phản ứng Jarisch-Herxheimer nhất. Bệnh nhân nên được cảnh báo về phản ứng có thể xảy ra trước khi được điều trị và điều này không chỉ ra dị ứng penicillin.
Bệnh giang mai bẩm sinh xảy ra khi một người mang thai bị giang mai và bệnh lây truyền sang em bé trong thời kỳ mang thai (qua nhau thai) hoặc tại thời điểm sinh nở (thông qua tiếp xúc với các tổn thương bị nhiễm trùng). Bệnh giang mai có thể đe dọa tính mạng của thai nhi và trẻ sơ sinh. Điều trị bệnh giang mai trong khi bạn đang mang thai có thể làm giảm đáng kể nguy cơ nhiễm trùng nghiêm trọng ở em bé của bạn. Xét nghiệm giang mai trong khi mang thai là chìa khóa để ngăn ngừa tình trạng này. Hệ thống Medlatec với đội ngũ bác sĩ có nhiều năm kinh nghiệm trong lĩnh vực sản khoa cũng như hệ thống xét nghiệm đầy đủ và tiên tiến sẽ giúp bạn quản lý thai kỳ một cách toàn diện, giúp phát hiện và điều trị sớm giang mai nếu có, giúp dự phòng nguy cơ mắc giang mai bẩm sinh sau này của trẻ.
Nếu bạn đang mang thai và nghĩ rằng có một khả năng nhỏ là bạn có thể bị giang mai, hãy đặt lịch tư vấn ngay từ hôm nay với đội ngũ chuyên gia sản khoa của Hệ thống Y tế MEDLATEC, bởi vì điều trị sớm trong thai kỳ, lý tưởng nhất là trong tam cá nguyệt đầu tiên sẽ có thể ngăn ngừa giang mai bẩm sinh.
Tổng đài đặt lịch 1900 56 56 56 hoặc đặt lịch mọi lúc mọi nơi ngay trên ứng dụng My Medlatec.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
