Bác sĩ: ThS.BS Bùi Thị Thanh
Chuyên khoa: Thần kinh
Năm kinh nghiệm: 10 năm kinh nghiệm
- Hội chứng Horner không phải là một bệnh mà là một hội chứng tổng hợp nhiều triệu chứng có thể gặp do nhiều bệnh lý khác nhau. Biểu hiện bệnh thường liên quan đến tình trạng liệt giao cảm mắt gây co nhỏ đồng tử, sụp mí và giảm tiết mồ hôi vùng mặt bên tổn thương. Tình trạng này gây nên do sự mất liên tục đường đi của các dây thần kinh từ não đến mặt và mắt ở một bên của cơ thể.
Hội chứng Horner
- Tên gọi khác của hội chứng Horner là bại liệt giao cảm hay hội chứng Horner-Bernard .
- Bệnh nhân có biểu hiện hội chứng Horner có thể gặp ở nhiều chuyên khoa khác nhau: chuyên khoa thần kinh, chuyên kho hô hấp ung bướu, chuyên khoa tim mạch, chuyên khoa mắt…
- Hội chứng horner có thể gặp ở nhiều lứa tuổi trong đó nguy cơ tăng lên ở lứa người cao tuổi có thể do tăng nguy cơ đột quỵ não, bệnh lí mạch máu, trung thất hay phổi. Hút thuốc lá cũng tăng nguy cơ bệnh mạch máu và u phổi do đó tăng nguy cơ mắc hội chứng Horner.
Hệ thần kinh giao cảm cùng hệ thần kinh phó giao cảm là 2 bộ phận chính của hệ thần kinh không tự chủ của cơ thể có chức năng điều chỉnh các hành động vô thức của cơ thể: huyết áp, nhịp tim, bài tiết các tuyến, phản xạ đồng tử…. Trong đó hệ thần kinh giao cảm gồm hai cấu trúc thần kinh: trước hạch nằm trong hệ thần kinh trung ương, sau hạch chứa các sợi ly tâm đi từ hạch tới các cơ quan trong cơ thể như cơ trơn mạch máu ở các tạng tim, phổi, ổ bụng, các tuyến trong cơ thể như tuyên mồ hôi, nước bọt, tiêu hóa với chất trung gian dẫn truyền hóa học: Norepinephrine và acetylcholin. Hệ thống thần kinh giao cảm kéo dài từ đốt sống ngực đến đốt sống thắt lưng với các đám rối ngực, bụng và cùng chậu.
Hội chứng Horner xảy ra khi có tổn thương bất kì vị trí nào của con đường giao cảm cổ. Các vị trí tổn thương có thể gặp như:
+ Nhóm neuron thần kinh giao cẩm bậc một: là tế bào thần kinh từ vùng dưới đồi tới cuống não và đến tủy sống đoạn C8-T1: nguyên nhân có thể do u não, đột quỵ, viêm não, u tủy, rỗng tủy,viêm tủy, chấn thương tủy… Các trường hợp do nguyên nhân tổn thương tế bào giao cảm bậc 1 thường điều trị chủ yếu trong chuyên khoa thần kinh.
Nguyên nhân có thể do u não
+ Nhóm neuron thần kinh giao cảm bậc hai là tế bào thần kinh từ đoạn cột sống, qua phần trên của ngực và đi vào bên trong cổ tới hạch cổ trên ở đoạn tuỷ C2: u phổi, u trung thất, phẫu thuật trong lồng ngực, chèn ép bởi mạch máu lớn trong trung thất như phình động mạch chủ, bóc tách động mạch cảnh và biến chứng phẫu thuật bóc nội mạc động mạch cảnh..... Các trường hợp do nguyên nhaan tổn thương tế bào giao cảm bậc hai thường điều trị chủy yếu trong chuyên khoa nội.
+ Nhóm thứ ba là đoạn dọc bên cạnh cổ và dẫn đến da vùng mặt và các cơ của mống mắt và mi mắt: do tổn thương động tĩnh mạch vùng cổ, nhiễm trùng, u nền sọ… Các trường hợp do nguyên nhân tổn thương tế bào giao cảm bậc ba thường điều trị chủy yếu trong chuyên khoa mắt.
Đặc biệt ở trẻ em có thể do một số nguyên nhân như chấn thương cổ vai khi sinh. Và bên cạnh đó còn có các trường hợp hội chứng Horner không tìm được căn nguyên hay còn gọi là hội chứng Horner vô căn.
Do sự gián đoạn trên đường đi của các dây thần kinh hệ giao cảm từ não đến mặt và mắt ở một bên nên biểu hiện của hội chứng Horner như sau:
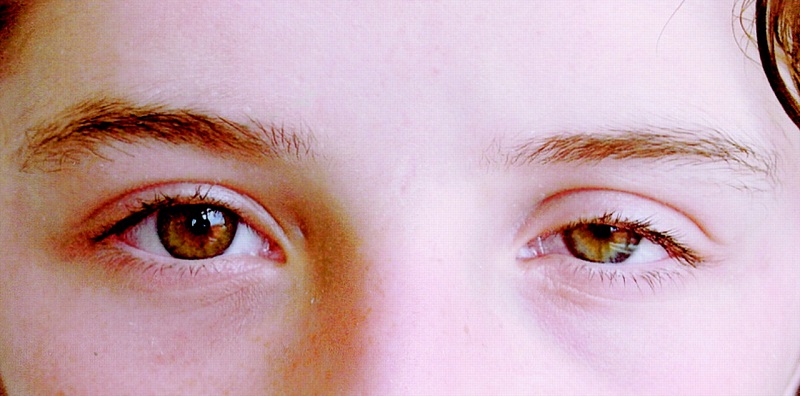
- Sụp mí trên xuống (ptosis) và độ cao của mí trên thấp, khiến mắt trông nhỏ hơn.
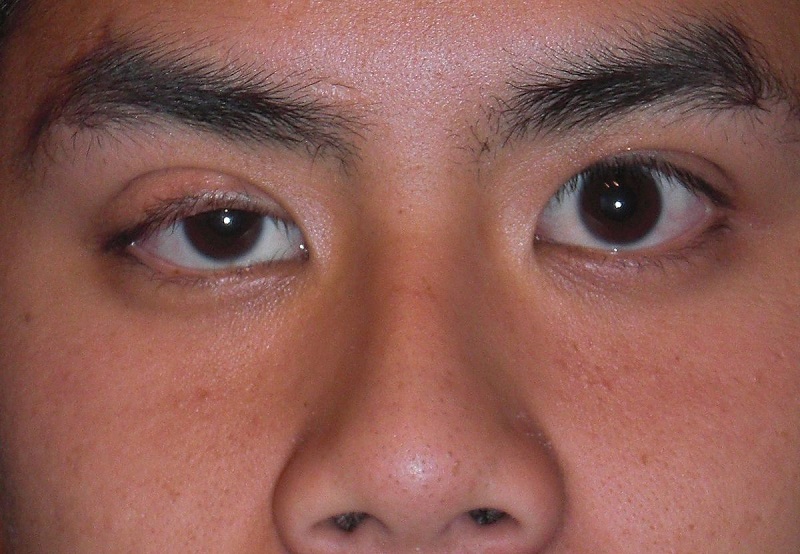
Sụp mí trên xuống (ptosis) và độ cao của mí trên thấp, khiến mắt trông nhỏ hơn
- Dấu hiệu sụt mí ngược với biểu hiện mí mắt bên dưới dâng cao
- Co nhỏ đồng tử một bên liên tục khiến luôn có sự chênh lệch kích thước đồng tử 2 bên, ít đáp ứng với ánh sáng mờ.
- Ít hoặc không đổ mồ hôi một vùng da hoặc cả một bên mặt tổn thương
Các biểu hiện này có thể có các mức độ khác nhau rất dễ nhận biết trên lâm sàng tuy nhiên cũng có thể rất kín đáo cần thăm khám kĩ lưỡng và làm các nghiệm pháp để chẩn đoán.
- Ở trẻ em có thể biểu hiện mống mắt bên tổn thương nhạt màu hơn bên lành, khi bị kích thích nhiệt hay cảm xúc da vùng mặt bên tổn thương cũng ít đỏ hơn bên lành.
- Tùy các nguyên nhân gây bệnh có thể kèm theo các dấu hiệu lâm sàng khác như: do tổn thương não có thể kèm theo dấu hiệu bó tháp, các dây thần kinh sọ đi kèm, tổn thương tủy sống kèm theo rối loạn cảm giác kiểu khoanh tủy, phản xạ tủy bất thường, tổn thương trung thất, u đỉnh phổi có thể kèm biểu hiện hô hấp: ho, tức ngực, khó thở, nuốt nghẹn, dao động HA bất thường, phù áo khoắc ….
Không có biện pháp phòng bệnh đặc hiệu cho hội chứng Horner. Một số biện pháp được chú ý để hạn chế các yếu tố có thể làm tăng nguy cơ dẫn đến nguyên nhân gây bệnh có biểu hiện hội chứng Horner như sau:
- Khi hộ sinh cần hết sức thận trọng, tránh gây nên các chấn thương vùng cổ và vùng vai cho trẻ.
- Tránh các chấn thương vùng đầu, cổ trong đời sống sinh hoạt hàng ngày, đảm bảo bảo hộ đầy đủ khi tham gia lao động.
- Kiểm soát các yếu tố nguy cơ tim mạch: chế độ ăn uống khoa học, hạn chế đồ chiên xào rán, kiêng da nội tạng, hạn chế muối, ăn nhiều rau xanh, không sử dụng chất kích thích như rượu bia, thuốc lá,… Chế độ vận động và tập luyện phù hợp, đều đặn hàng ngày.

Hạn chế đồ chiên xào rán để phòng ngừa bệnh
- Đặc biệt các bệnh nhân có các biểu hiện sụp mi mắt thường đến khám ban đầu với các bác sĩ chuyên khoa mắt. Tuy nhiên nên thăm khám một cách tổng quát toàn diện để đánh giá chính xác tổn thương. Nếu có các triệu chứng liên quan đến hội chứng horner xuất hiện đột ngột hay sau chấn thương hoặc kèm triệu chứng khác xuất hiện một cách đột ngột như đau cổ gáy dư đội, nhìn mờ, yếu vận động, … thì cần thăm khám ngay lập tức để được xử trí kịp thời, cải thiện tiên lượng bệnh.
- Kiểm tra sức khỏe định kì để giúp phát hiện sớm các bệnh lí và điều trị kịp thời như điều trị dự phòng đột quỵ, phát hiện u phổi, u trung thất sớm, …
- Khi gia đình có các biểu hiện bệnh lí di truyền nên tư vấn di truyền giúp ngăn ngừa các trường hợp bệnh đáng tiếc cho các thế hệ sau.
Lâm sàng: tam chứng đặc trưng của hội chứng horner là co đồng tử, sụp mi, giảm tiết mồ hôi bên tổn thương.
- Biểu hiện cơ năng người bệnh có thể cảm nhận được các triệu chứng giảm tiết mồ hôi vùng mặt, sụp mí trên. Tuy nhiên 1 số trường hợp khá kín đáo và khó nhận biết.
- Thực thể: đánh giá tình trạng sụp mí mắt trên và dâng cao mí mắt dưới, đặc biệt quan trọng là khám đồng tử
+ Khám đồng tử: đánh giá kích thước đồng tử thường co nhỏ hơn bên lành, phản xạ đồng tử giảm hơn, với các trường hợp nghi ngờ có thể thực hiện nhỏ thuốc giãn đồng tử cocaine (4 đến 5%) hoặc apraclonidine (0.5%) ở cả 2 bên mắt và đánh giá đáp ứng của đồng tử để định vị vị trí tổn thương. Tác dụng của cocain làm giãn đồng tử, apraclonidine tác dụng làm co đồng tử bên bình thường.
Kết quả với test cocaine (4 - 5%): đồng tử của mắt bị tổn thương không giãn chứng tỏ có tổn thương sau hạch hay gọi là hội chứng Horner ngoại biên, nếu đồng tử của mắt bên bệnh có giãn làm sự chênh lệch kích thước giữa hai đồng tử giảm thì vị trí tổn thương ở dưới hạch cổ trên hay gọi là hội chứng Horner trung ương hay trước hạch.
Kết quả với test Apraclonidine: đồng tử của mắt bên bệnh giãn nhiều hơn bên lành với tổn thương sau hạch ( hội chứng Horner ngoại biên), sự chênh lệch kích thước đồng tử hai bên sẽ tăng lên nếu tổn thương ở vùng trước hạch hay còn gọi là hội chứng Horner trung ương.
Ngoài ra còn có thể thực hiện test hydroxyamphetamine (1%) tuy nhiên ít được sử dụng hơn do thời gian chờ phải ít nhất 24 giờ sau khi nhỏ apraclonidine. Kết quả đánh giá: đồng tử bên bệnh không giãn trong khi bên lành giãn khi tổn thương sau hạch, tổn thương bên bệnh và bên lành đều giãn dẫn đến chênh lệch kích thước 2 bên đồng tử giảm với các tổn thương trước hạch.
- Khám các nội dung thực thể khác để giúp hỗ trợ chẩn đoán nguyên nhân:
+ Dấu hiệu thần kinh khu trú khác khi nghi ngờ tổn thương trước hạch: dấu hiệu bó tháp, tổn thương thần kinh sọ đi kèm, rối loạn cảm giác, các phản xạ tủy..
+ Dấu hiệu hô hấp (ho, đau ngực…), hội chứng trung thất (phù áo khoắc, tuần hoàn bàng hệ, chèn ép thực quản gây nuốt nghẹn, chèn ép dây thần kinh quặt ngược gây giọng đôi, nói khàn, chèn ép mạch máu gây dao động huyết áp lớn, huyết áp không đều 2 bên tay…)
2 Cận lâm sàng
Các thăm dò chẩn đoán hình ảnh là cần thiết và có giá trị rất lớn để tìm kiếm nguyên nhân gây nên hội chứng Horner.
+ Với các tổn thương trước hạch: CT hay MRI sọ não, tủy sống cổ giúp phát hiện các nguyên nhân như u, đột quỵ, chấn thương chèn ép, ….
Chụp CT đánh giá các tổn thương
+ Với các tổn thương sau hạch đặc biệt cần đánh giá các vùng như trung thất, phổi, mạch máu vùng ngực,… bằng xquang lồng ngực, CT lồng ngực, CT phổi, siêu âm vùng cổ, …
Một số trường hợp có thể không tìm thấy nguyên nhân mặc dù đã được khảo sát toàn diện, được gọi là hội chứng Horner vô căn.
Ngoài ra các xét nghiệm sinh hóa thường quy, các marker ung thư có thể được thực hiện để sàng lọc các bệnh lí.
- Với các trường hợp hội chứng Horner nguyên phát hay Horner vô căn hiện chưa có điều trị đặc hiệu.
- Các trường hợp hội chứng Horner có nguyên nhân cần điều trị nguyên nhân. Khi giải quyết được nguyên nhân gây bệnh, triệu chứng của hội chứng Horner cũng sẽ biến mất. Các biện pháp điều trị sẽ phụ thuộc vào nhóm nguyên nhân: nguyên nhân do chèn ép ( chấn thương, u …) cần can thiệp giải phóng, nguyên nhân do viêm, đột quỵ … có thể được điều trị nội khoa…
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
