Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa: Tai mũi họng - Tai Mũi Họng
Năm kinh nghiệm: 9 năm
Lichen nitidus là một tình trạng viêm mãn tính hiếm gặp, được Pinkus mô tả lần đầu tiên vào năm 1907. Tổn thương da không phổ biến này có các đặc điểm lâm sàng và mô bệnh học được xác định rõ ràng, tuy nhiên nguyên nhân và cơ chế bệnh sinh vẫn chưa rõ.
Bệnh chủ yếu ảnh hưởng đến trẻ em và thanh thiếu niên. Da là cơ quan chính bị ảnh hưởng, ngoài ra còn có niêm mạc và móng tay. Dấu hiệu đặc trưng là sẩn nhỏ, sáng bóng, có màu da hoặc hơi hồng, thường xuất hiện theo cụm ở thân trên, cánh tay, bụng và cơ quan sinh dục. Lichen nitidus không gây đau hay ngứa, và trong hầu hết các trường hợp, bệnh thường tự biến mất mà không cần điều trị. Hiện nay, có giả thuyết cho rằng nguyên nhân gây lichen nitidus là do rối loạn miễn dịch.
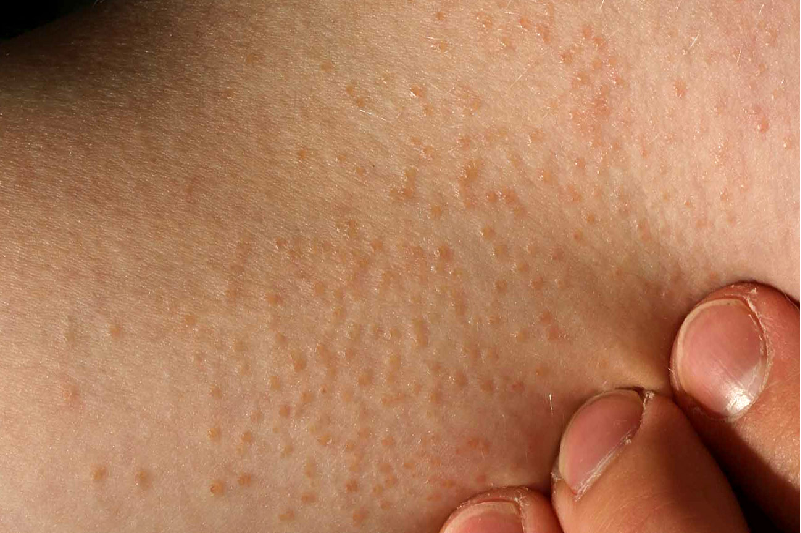
Hình ảnh tổn thương đặc trưng của lichen nitidus
Do lichen nitidus là bệnh hiếm gặp, chưa có thống kê chính xác về tỷ lệ mắc trên toàn cầu. Một nghiên cứu tại Togo ghi nhận lichen nitidus chiếm khoảng 2,4% trong số 959 trường hợp viêm da dạng lichen. Bệnh có thể xảy ra ở mọi lứa tuổi nhưng phổ biến nhất ở trẻ em và thanh niên, không có khuynh hướng chủng tộc nào. Không có sự khác biệt đáng kể về tỷ lệ mắc bệnh giữa nam và nữ, nhưng một số nghiên cứu cho thấy nữ giới thường mắc thể bệnh lan tỏa.
Lichen nitidus có nhiều dạng khác nhau, mỗi dạng có đặc điểm riêng biệt:
Khi tổn thương xuất hiện ở niêm mạc miệng, chúng có xu hướng phẳng, màu xám nhạt. Nếu ảnh hưởng đến móng, có thể gây rãnh dọc, gồ ghề, dày móng hoặc tách móng.
Lichen nitidus là một bệnh lý viêm da hiếm gặp với cơ chế bệnh sinh chưa được hiểu rõ hoàn toàn. Hiện nay, các nghiên cứu cho thấy bệnh có thể liên quan đến hệ miễn dịch, yếu tố di truyền và tác động từ môi trường. Mặc dù không nguy hiểm, việc hiểu rõ nguyên nhân gây bệnh có thể giúp định hướng điều trị và kiểm soát tốt hơn các triệu chứng.
Một trong những giả thuyết hàng đầu về nguyên nhân gây bệnh lichen nitidus là sự rối loạn của hệ miễn dịch. Thông thường, hệ miễn dịch có tác dụng bảo vệ cơ thể khỏi các tác nhân bên ngoài: nấm, virus, vi khuẩn… Tuy nhiên, trong một số trường hợp, hệ miễn dịch có thể trở nên quá mức và tấn công nhầm vào các mô khỏe mạnh, dẫn đến phản ứng viêm bất thường.
Ở bệnh nhân lichen nitidus, các nghiên cứu phát hiện sự gia tăng bất thường của tế bào Langerhans – một loại tế bào miễn dịch đóng vai trò quan trọng trong phản ứng viêm da. Khi bị kích hoạt quá mức, các tế bào này có thể tạo ra một phản ứng miễn dịch mạnh, gây viêm cục bộ và hình thành các sẩn nhỏ trên da.
Ngoài ra, lichen nitidus có mối liên hệ với một số bệnh tự miễn khác như:
Mặc dù lichen nitidus không phải là bệnh di truyền điển hình, nhưng đã có một số báo cáo về các trường hợp bệnh xuất hiện trong cùng một gia đình. Điều này cho thấy yếu tố gen có thể đóng một vai trò quan trọng trong việc hình thành bệnh. Một số người có thể có khuynh hướng di truyền làm tăng nguy cơ phản ứng miễn dịch bất thường, dẫn đến sự phát triển của lichen nitidus.
Ngoài ra, bệnh cũng có tỷ lệ cao hơn ở những người mắc hội chứng Down, cho thấy khả năng tồn tại một số bất thường di truyền làm tăng nguy cơ mắc bệnh.
Một số tác nhân từ môi trường có thể kích thích hoặc làm trầm trọng thêm tình trạng lichen nitidus, bao gồm:
Một số loại thuốc và bệnh lý nền có thể góp phần làm xuất hiện hoặc làm nặng thêm lichen nitidus, bao gồm:
Hệ miễn dịch bị kích hoạt quá mức có thể sinh ra bệnh.
Mặc dù chưa được hiểu rõ hoàn toàn, các nhà khoa học tin rằng lichen nitidus xuất hiện do phản ứng miễn dịch tại chỗ. Khi hệ miễn dịch nhận diện nhầm một tác nhân vô hại, các tế bào Langerhans bị kích hoạt và thu hút một lượng lớn lympho bào đến vùng da bị ảnh hưởng. Quá trình này tạo ra các sẩn viêm nhỏ đặc trưng của bệnh.
Hình ảnh mô bệnh học cho thấy lichen nitidus có một cấu trúc viêm đặc biệt gọi là "ball-in-clutch", nơi các tế bào miễn dịch tập trung thành một cụm tròn trong lớp bì nông, bao quanh bởi các nhánh thượng bì. Đặc điểm này giúp phân biệt lichen nitidus với các bệnh viêm da khác.
Lichen nitidus đặc trưng bởi các sẩn nhỏ có kích thước từ 1 đến 2 mm, hình tròn hoặc đa giác, có bề mặt bóng và màu sắc dao động từ hồng nhạt đến nâu sẫm. Tổn thương thường xuất hiện thành cụm hoặc theo dạng rải rác trên cơ thể.
Trong một số trường hợp, tổn thương có thể có màu nhạt hơn so với màu da bình thường, đặc biệt ở những bệnh nhân có làn da sẫm màu.
Hầu hết bệnh nhân không có triệu chứng rõ ràng và chỉ nhận thấy các sẩn trên da. Tuy nhiên, một số trường hợp có thể gặp:
Chẩn đoán lichen nitidus chủ yếu dựa vào lâm sàng. Bác sĩ sẽ quan sát tổn thương trên da và đánh giá dựa trên các tiêu chí sau:
Nếu tổn thương không điển hình hoặc cần phân biệt với các bệnh lý khác như lichen phẳng, vảy nến hay viêm da dị ứng, bác sĩ có thể chỉ định thêm các xét nghiệm cận lâm sàng.
Soi da bằng kính hiển vi (Dermoscopy): Là công cụ hỗ trợ hữu ích trong chẩn đoán lichen nitidus. Khi quan sát bằng kính hiển vi, bác sĩ có thể thấy:
Ở những bệnh nhân có tổn thương ở lòng bàn tay và lòng bàn chân, có thể quan sát thấy hố sừng nhỏ hoặc vết lõm có vảy mỏng.
Sinh thiết da: Trong các trường hợp khó chẩn đoán hoặc nghi ngờ bệnh lý khác, sinh thiết da có thể giúp xác nhận bệnh. Đặc điểm mô bệnh học của lichen nitidus gồm:
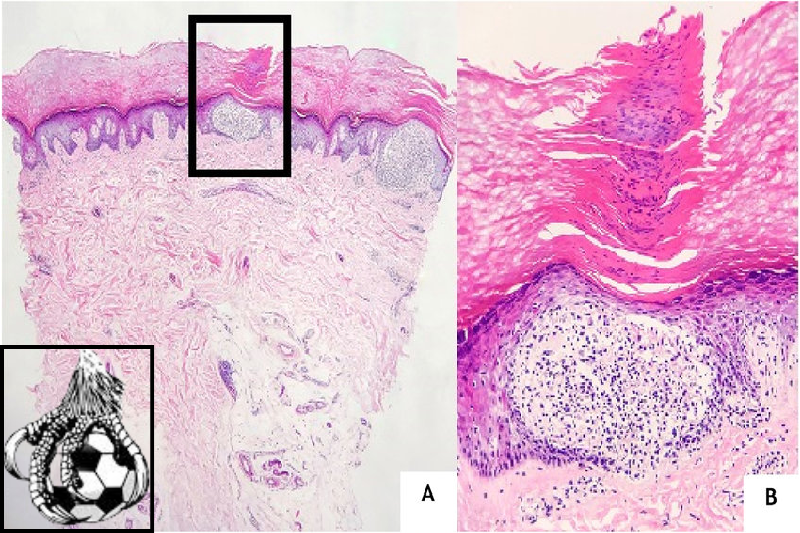
Hình ảnh ball-in-clutch đặc trưng trên mô bệnh học.
Xét nghiệm huyết thanh học: Lichen nitidus thường không liên quan đến các bất thường huyết học, nhưng một số bệnh nhân có thể được kiểm tra thêm để loại trừ các bệnh tự miễn khác, chẳng hạn như:
ANA (antinuclear antibody): Giúp loại trừ lupus ban đỏ hệ thống.
Do lichen nitidus có biểu hiện tương tự nhiều bệnh da liễu khác, cần phân biệt với các bệnh lý sau:
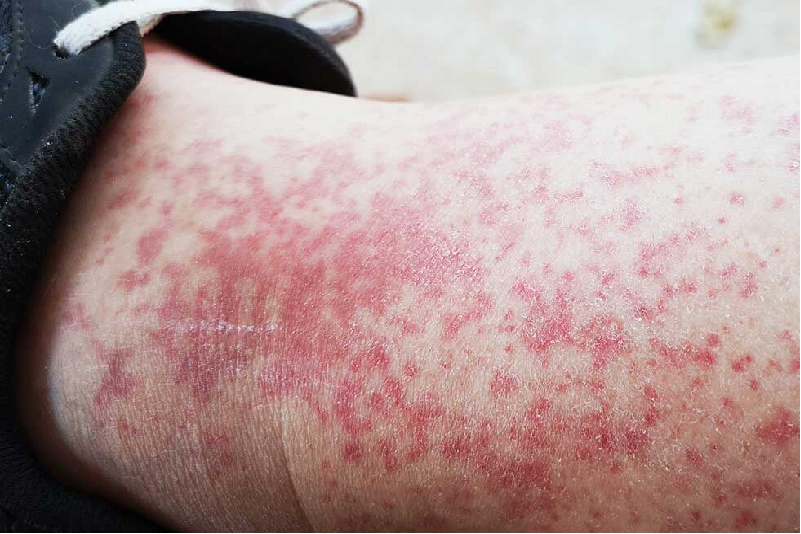
Tổn thương của lichen phẳng dễ bị nhầm lẫn với lichen nitidus.
Theo dõi: Trong phần lớn các trường hợp, lichen nitidus không cần điều trị, vì các tổn thương trên da có thể tự biến mất mà không để lại dấu vết. Do đó, nếu bệnh không gây khó chịu, bác sĩ thường khuyên bệnh nhân theo dõi và chờ đợi thay vì sử dụng thuốc.
Chăm sóc da đúng cách: Mặc dù lichen nitidus không phải là bệnh do nhiễm trùng hay dị ứng, nhưng việc chăm sóc da đúng cách có thể giúp hạn chế kích ứng và làm dịu cảm giác khó chịu:
Phòng ngừa tái phát: Dù nguyên nhân chính xác của lichen nitidus chưa được làm rõ, một số biện pháp có thể giúp ngăn ngừa bùng phát bệnh:
Trong một số trường hợp, đặc biệt khi bệnh kéo dài hoặc gây ảnh hưởng đáng kể đến thẩm mỹ và tâm lý của bệnh nhân, bác sĩ có thể chỉ định các phương pháp điều trị bằng thuốc.
Corticosteroid tại chỗ: Là lựa chọn hàng đầu trong điều trị lichen nitidus, giúp giảm viêm và ngứa. Các loại thuốc này thường được sử dụng theo chỉ định của bác sĩ, trong thời gian ngắn để tránh tác dụng phụ như mỏng da. Không tự ý sử dụng corticosteroid, đặc biệt trên vùng da nhạy cảm như mặt và bộ phận sinh dục.
Corticosteroid toàn thân: Trong một số trường hợp nặng, bác sĩ có thể kê thuốc uống hoặc tiêm để kiểm soát bệnh. Tuy nhiên, phương pháp này hiếm khi được áp dụng do nguy cơ tác dụng phụ như tăng huyết áp, loãng xương và suy giảm miễn dịch.
Thuốc ức chế miễn dịch: Được sử dụng tại chỗ, thay thế corticosteroid trong một số trường hợp.
Ưu điểm: Không gây mỏng da như corticosteroid.
Nhược điểm: Có thể gây cảm giác châm chích hoặc nóng rát khi mới sử dụng.
Retinoids (Vitamin A dạng tổng hợp): Có thể được sử dụng để điều trị lichen nitidus, đặc biệt ở những trường hợp dai dẳng hoặc ảnh hưởng đến lòng bàn tay, bàn chân. Tác dụng phụ: gây khô da, nứt môi và tăng nhạy cảm với ánh nắng. Phụ nữ trong độ tuổi sinh sản cần tránh thai nghiêm ngặt khi sử dụng thuốc này vì có nguy cơ gây dị tật thai nhi.
Kháng histamin: Trong những trường hợp lichen nitidus gây ngứa, bác sĩ có thể kê đơn thuốc kháng histamin để giảm triệu chứng.

Corticosteroids tại chỗ là phương pháp điều trị đầu tay dành cho lichen nitidus có triệu chứng.
Liệu pháp ánh sáng (quang trị liệu): Một số bệnh nhân có thể đáp ứng tốt với các phương pháp điều trị bằng tia cực tím, đặc biệt trong trường hợp lichen nitidus lan rộng hoặc không đáp ứng với thuốc
Tiêm corticosteroid nội tổn thương: Với các trường hợp lichen nitidus ảnh hưởng đến móng, bác sĩ có thể tiêm corticosteroid trực tiếp vào vùng tổn thương để giảm viêm.
Thuốc ức chế miễn dịch toàn thân: Sử dụng trong những trường hợp hiếm gặp, khi lichen nitidus có biểu hiện nghiêm trọng hoặc không đáp ứng với các phương pháp điều trị thông thường. Tuy nhiên, phương pháp này ít khi được sử dụng do có nguy cơ tác dụng phụ cao.
Lichen nitidus là một bệnh da lành tính, thường không cần điều trị và có thể tự khỏi theo thời gian. Khi cần can thiệp y tế, bác sĩ sẽ cân nhắc các phương pháp điều trị phù hợp tùy vào mức độ bệnh, bao gồm corticosteroid tại chỗ, thuốc ức chế miễn dịch, retinoids hoặc quang trị liệu. Việc chăm sóc da đúng cách, tránh kích ứng và theo dõi tiến triển của bệnh là điều quan trọng giúp cải thiện chất lượng cuộc sống của bệnh nhân.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
