Bác sĩ: ThS.BS Trần Minh Dũng
Chuyên khoa: Tai mũi họng - Tai Mũi Họng
Năm kinh nghiệm: 9 năm
Chúng ta thường nghe về bệnh lupus ban đỏ hệ thống (Systemic lupus erythematosus - SLE), đây là một bệnh tự miễn mạn tính, khi hệ miễn dịch tấn công vào các cơ quan của cơ thể gây viêm và tổn thương chính các cơ quan đó. Bệnh được chia thành ba phân nhóm chính: cấp, bán cấp và mạn tính. Trong đó bệnh lupus ban đỏ mạn tính lại được chia tiếp thành: lupus ban đỏ dạng đĩa, lupus ban đỏ dạng phù và lupus mô mỡ dưới da.
Lupus ban đỏ dạng đĩa (Discoid lupus erythematosus - DLE) đặc trưng bởi sự xuất hiện của các mạng vảy, ban từ đỏ đến tím với tình trạng tắc nang lông rõ rệt, thường gây ra sẹo và teo da. Bệnh có thể xảy ra độc lập hoặc là kết hợp với lupus ban đỏ hệ thống.
Bệnh chủ yếu ảnh hưởng đến da vùng mặt, tai, da đầu, cổ, bàn tay và cánh tay – những vùng tiếp xúc nhiều với ánh nắng mặt trời. Nếu không điều trị, bệnh có thể để lại sẹo, gây teo da vĩnh viễn, rụng tóc không hồi phục hoặc biến dạng vùng tổn thương.
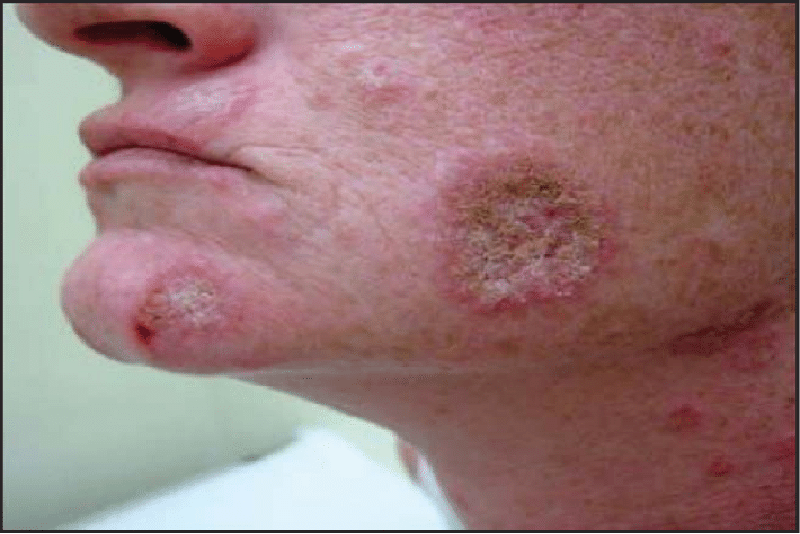 Lupus ban đỏ dạng đĩa biểu hiện bởi dạng vảy, ban đỏ hình đĩa ở vùng tiếp xúc ánh nắng mặt trời như mặt, cằm…
Lupus ban đỏ dạng đĩa biểu hiện bởi dạng vảy, ban đỏ hình đĩa ở vùng tiếp xúc ánh nắng mặt trời như mặt, cằm…
Lupus ban đỏ dạng đĩa chiếm khoảng 50-85% các trường hợp lupus da. Bệnh có thể gặp ở mọi lứa tuổi nhưng thường xuất hiện ở độ tuổi 20-40, đặc biệt là ở nữ giới với tỷ lệ mắc cao hơn nam giới từ 2-3 lần.
Lupus ban đỏ dạng đĩa là bệnh lý tự miễn, nghĩa là hệ miễn dịch của cơ thể nhầm lẫn và tấn công chính các tế bào da. Nguyên nhân chính xác của bệnh vẫn chưa được hiểu rõ. Nhưng có một số yếu tố góp phần gây bệnh:
 Cơ chế gây bệnh Lupus ban đỏ dạng đĩa có liên quan đến di truyền.
Cơ chế gây bệnh Lupus ban đỏ dạng đĩa có liên quan đến di truyền.
Lupus ban đỏ dạng đĩa chủ yếu ảnh hưởng đến vùng da tiếp xúc với ánh nắng mặt trời. Tổn thương điển hình của bệnh là các mạng ban đỏ có vảy dày, ranh giới rõ rệt, có thể để lại sẹo teo da, thay đổi sắc tố nếu không được điều trị kịp thời.
Bệnh thường xuất hiện trên mặt, tai, da đầu, cổ, cánh tay, nhưng cũng có thể ảnh hưởng đến niêm mạc miệng hoặc da toàn thân trong trường hợp nặng. Một số bệnh nhân có cảm giác ngứa, đau rát nhẹ hoặc châm chích tại vùng tổn thương, nhưng phần lớn không có triệu chứng cơ năng đáng kể.
Lupus ban đỏ dạng đĩa có thể chia thành hai nhóm chính là dạng khu trú (chỉ ảnh hưởng vùng đầu, cổ) và dạng lan toả (xuất hiện cả trên và dưới cổ) có nguy cơ cao tiến triển thành lupus ban đỏ hệ thống. Vì vậy, việc theo dõi sát các triệu chứng toàn thân như đau khớp, mệt mỏi kéo dài hoặc tổn thương nội tạng là rất quan trọng.
DLE có thể gây sẹo vĩnh viễn, mất sắc tố da và rụng tóc không hồi phục, đặc biệt khi tổn thương xuất hiện ở vùng đầu. Mặc dù phần lớn bệnh nhân chỉ ảnh hưởng tại da, khoảng 5-10% bệnh nhân có nguy cơ tiến triển thành SLE, đặc biệt với những người có tổn thương lan rộng hoặc bất thường về huyết thanh học. Ngoài ra, DLE kéo dài nhiều năm có thể phát triển thành ung thư da tế bào vảy với tỷ lệ 2-3%, vì vậy cần theo dõi định kỳ và phát hiện sớm tổn thương.
Một số nhóm đối tượng có nguy cơ cao hơn mắc DLE gồm:
Khoảng 5-10% bệnh nhân lupus ban đỏ dạng đĩa có thể tiến triển thành lupus ban đỏ hệ thống trong tương lai. Ở trẻ em, tỷ lệ này có thể cao hơn, khoảng 12-26%. Một số yếu tố như khởi phát sớm, tổn thương da lan rộng hoặc rối loạn miễn dịch kèm theo có thể làm tăng nguy cơ này.
 Thường xuyên tiếp xúc với ánh nắng mặt trời làm tăng nguy cơ mắc bệnh.
Thường xuyên tiếp xúc với ánh nắng mặt trời làm tăng nguy cơ mắc bệnh.
Lupus ban đỏ dạng đĩa là một bệnh da tự miễn mạn tính có thể gây tổn thương nghiêm trọng nếu không được điều trị kịp thời. Kiểm soát ánh nắng, điều trị thuốc và thay đổi lối sống là những yếu tố quan trọng giúp hạn chế biến chứng và cải thiện chất lượng cuộc sống cho bệnh nhân. Nếu có tổn thương da nghi ngờ, hãy đến gặp bác sĩ chuyên khoa da liễu để được chẩn đoán và điều trị phù hợp.
Bệnh chủ yếu được chẩn đoán dựa trên lâm sàng, nhưng cần đến sinh thiết da để xác định. Năm 2017, các chuyên gia đã đề xuất một hệ thống tiêu chí phân loại bệnh DLE sử dụng phương pháp Delphi. Mặc dù vẫn cần thêm các nghiên cứu để xác nhận, nhưng bộ tiêu chuẩn này cung cấp hướng dẫn ban đầu giúp phân loại bệnh trên lâm sàng và nghiên cứu.
Tiêu chí được chia thành ba nhóm chính:
- Đặc điểm lâm sàng (Hình thái tổn thương)
- Đặc điểm mô bệnh học (Sinh thiết da)
- Vị trí tổn thương
Bộ tiêu chí này giúp phân loại và nhận diện lupus ban đỏ dạng đĩa một cách rõ ràng, hỗ trợ bác sĩ trong việc chẩn đoán và phân biệt với các bệnh lý da khác.
Đóng vai trò quan trọng trong việc xác định bệnh, loại trừ các nguyên nhân khác và đánh giá nguy cơ tiến triển thành lupus ban đỏ hệ thống.
- Xét nghiệm máu:
- Xét nghiệm tự kháng thể: Xét nghiệm huyết thanh học giúp phân biệt DLE với SLE và các bệnh tự miễn khác:
- Miễn dịch huỳnh quang trực tiếp (DIF) và Lupus band test (LBT):
 Xét nghiệm tự kháng thể trong máu giúp chẩn đoán và phân biệt bệnh với các bệnh tự miễn khác.
Xét nghiệm tự kháng thể trong máu giúp chẩn đoán và phân biệt bệnh với các bệnh tự miễn khác.
Trước khi bắt đầu dùng thuốc, một số biện pháp chăm sóc tại nhà có thể giúp ngăn ngừa và làm giảm triệu chứng của DLE.
 Việc bôi kem chống nắng có chỉ số phù hợp góp phần ngăn ngừa và giảm triệu chứng.
Việc bôi kem chống nắng có chỉ số phù hợp góp phần ngăn ngừa và giảm triệu chứng.
Đây là phương pháp điều trị đầu tay giúp kiểm soát triệu chứng và ngăn ngừa tổn thương lan rộng.
Nếu DLE lan rộng, không đáp ứng với thuốc bôi, bác sĩ có thể kê đơn thuốc uống để kiểm soát bệnh tốt hơn.
Ngoài thuốc, một số phương pháp hỗ trợ có thể giúp cải thiện tình trạng da:
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
