Bác sĩ: Bác sĩ Nguyễn Quỳnh Nga
Chuyên khoa: Chuyên khoa Nội
Năm kinh nghiệm: 05 năm
Thuốc phiện là tên gọi chung của một nhóm các hợp chất tự nhiên có nguồn gốc từ cây anh túc. Morphine và Codeine là các dẫn xuất thuốc phiện được sử dụng rộng rãi trong y học. Heroin là chất bán tổng hợp gây nghiện, là loại ma túy phổ biến nhất.

Thuốc phiện là tên gọi chung của một nhóm các hợp chất tự nhiên có nguồn gốc từ cây anh túc
Thuật ngữ opioid để chỉ thuốc phiện và các dẫn xuất bán tổng hợp của thuốc phiện trong tự nhiên (morphin, heroin, codein và hydrocodone) cũng như các ma túy tổng hợp mới (fentanyl, butorphanol, meperidine và methadone).
Các dẫn xuất opioid được ứng dụng rộng rãi trong y khoa. Chúng nằm trong nhóm các thuốc giảm đau gây ngủ và có đặc tính gây nghiện, được xếp vào nhóm độc bảng A, không được kê đơn quá 7 ngày, được chia thành 2 nhóm lớn:
- Opiat: là các dẫn xuất của thuốc phiện, thuộc tính giống morphin
- Opioid: là các chất tổng hợp, bán tổng hợp có tác dụng giống morphine hoặc có thể gắn được vào các receptor của morphin
Bảng một số thuốc nhóm opiat và opioid
|
TÊN THUỐC |
LIỀU DÙNG (mg) (tương đương 10mg Morphin) |
THỜI GIAN BÁN THẢI (h) |
THỜI GIAN TÁC DỤNG GIẢM ĐAU (h) |
|
Buprenorphine |
2–8 |
20–70 |
24–48 |
|
Butorphanol |
2 |
5–6 |
3–4 |
|
Codeine |
60 |
2–4 |
4–6 |
|
Fentanyl |
0.2 |
1–5 |
0.5–2 |
|
Heroin |
4 |
3–4 |
|
|
Hydrocodone |
5 |
3–4 |
4–8 |
|
Hydromorphone |
1.5 |
1–4 |
4–5 |
|
Loperamide |
4 – 16 |
9–14 |
|
|
Meperidine |
100 |
2–5 |
2–4 |
|
Methadone |
10 |
20–30 |
4–8 |
|
Morphine |
10 |
2–4 |
3–6 |
|
Nalbuphine |
10 |
5 |
3–6 |
|
Oxycodone |
4.5 |
2–5 |
4–6 |
|
Oxymorphone |
1–10 |
7 – 11 |
3–6 |
|
Pentazocine |
50 |
2–3 |
2–3 |
|
Propoxyphene |
100 |
6–12 |
4–6 |
|
Tapentadol |
50–100 |
4 |
4–6 |
|
Tramadol |
50–100 |
6–7.5 |
4–6 |
Từ năm 1999 tới 2019, đã có tới gần 500000 người tử vong vì sử dụng quá liều các chất opioid, bao gồm cả sử dụng theo đơn và bất hợp pháp. Trong đó, số ca tử vong do sử dụng ma túy đã tăng gần 5% từ 2018 và đến 2019 đã tăng gấp 4 lần so với năm 1999. Theo CDC, sự ra tăng số ca tử vong do sử dụng opioid có thể chia ra thành ba đợt:
- Khoảng những năm 1990, số ca tử vong tăng do việc kê đơn thuốc chứa opioid tăng cao
- Khoảng năm 2010 do sự gia tăng của số người sử dụng Heroin
- Khoảng năm 2013 với sự gia tăng sản xuất bất hợp pháp các opioid, đặc biệt là fentanyl và các dẫn xuất của nó.
Cho đến nay, việc sử dụng ma túy bất hợp pháp vẫn là một vấn nạn của toàn cầu. Hầu hết các quốc gia đều đưa ma túy vào danh mục cấm tàng trữ, sản xuất và sử dụng trái phép. Song theo CDC, tính từ 2018 tới 2019 thì:
- Tỷ lệ tử vong liên quan opioid đã tăng hơn 6%
- Tỷ lệ tử vong liên quan opioid theo đơn thuốc giảm gần 7%
- Tỷ lệ tử vong liên quan đến heroin giảm hơn 6%
- Tỷ lệ tử vong liên quan đến các chất dạng thuốc phiện tổng hợp (không bao gồm methadone) tăng trên 15%
Cơ chế gây độc
- Opiat và Opioid có ít nhất 4 receptor tại thần kinh trung ương, bao gồm mu, kappa, sigma, và delta. Một số trung tâm bị ức chế (trung tâm đau, trung tâm hô hấp, trung tâm ho) trong khi một số trung tâm khác lại được kích thích gây co đồng tử, nôn, nhịp tim chậm.
- Dược động học: Thường thì opiat và opioid đạt đỉnh sau sử dụng 2 – 3 giờ, nhưng do quá trình hấp thu qua đường ruột, thời gian tác dụng của các opioid có thể kéo dài hơn. Một vài chế phẩm giải phóng chậm của morphin, oxymorphone hoặc oxycodone có thể khởi phát chậm và thời gian tác dụng kéo dài hơn. Miếng dán fentanyl hấp thu qua da cũng có thể tác dụng khi đã bỏ miếng dán đi. Ngoài ra tốc độ thải trừ các chế phẩm này cũng thay đổi, ví dụ từ 1 – 2 giờ với fentanyl và 15 tới 30 giờ với methadone
- Liều độc: Liều độc của các chất cũng rất khác nhau, ví dụ một số dẫn xuất mới của fentanyl có hiệu lực hơn morphin tới khoảng 2000 lần.
Hiện nay, tỷ lệ người ngộ độc morphin theo đơn đã rất ít. Chủ yếu là do sử dụng trái phép ma túy dẫn đến ngộ độc. Người ngộ độc có thể do cố tình, do tăng liều để tạo khoái cảm hoặc do bị đầu độc.
Tích cực tuyên truyền giáo dục về phòng chống ma túy.
Quản lý chặt chẽ việc kê đơn, mua bán và sử dụng các thuốc chứa nhóm opiat và opioid.
1. Lâm sàng: Có 3 triệu chứng chính
- Ức chế thần kinh trung ương: Tùy vào mức độ ngộ độc mà bệnh nhân có rối loạn tri giác từ lơ mơ, ngủ gà cho tới hôn mê. Số ít bệnh nhân có thể có co giật, thường gặp ở trẻ em hoặc khi ngộ độc một số chất như: codeine, dextromethorphan, kratom, meperidine, methadone, propoxyphen và tramadol hoặc sử dụng meperidine ở bệnh nhân có tổn thương thận cũ do sự tích tụ của chất chuyển hóa normeperidine.

Tùy vào mức độ ngộ độc mà bệnh nhân có rối loạn tri giác từ lơ mơ, ngủ gà cho tới hôn mê
- Đồng tử co nhỏ: Gặp ở hầu hết các bệnh nhân ngộ độc nhóm opiat và opioid do tác dụng của nhóm này lên thần kinh phó giao cảm của đồng tử.
- Ức chế hô hấp: Tùy vào mức độ ngộ độc, bệnh nhân đầu tiên sẽ có tình trạng giảm tần số thở, sau đó xuất hiện tím tái và có cơn ngừng thở. Đây chính là nguyên nhân hàng đầu gây tử vong cho bệnh nhân.
- Ngoài ra một số bệnh nhân có thể có phù phổi cấp không do tim. Đây chính là một biến chứng nặng của ngộ độc ma túy, biểu hiện thở nhanh nông thay vì thở chậm như ngộ độc opiat và opioid đơn thuần.
- Opioid gây giảm huyết áp tâm thu và tâm trương. Tình trạng thiếu oxy cũng có thể gây rối loạn nhịp tim. Ở một số bệnh nhân có thể có kèm theo viêm nội tâm mạc và có biểu hiện tâm phế do tăng áp lực động mạch phổi do ngộ độc các chất phụ gia trong heroin.
- Số ít bệnh nhân có thể gặp hội chứng sốc do độc tố khi tiêm trực tiếp chất độc vào lòng mạch gây sốc, trụy mạch.
- Trên tiêu hóa, bệnh nhân sử dụng opiat và opioid có giảm nhu động ruột và tăng trương lực cơ thắt làm bụng chướng.
2. Cận lâm sàng
- Cần làm các xét nghiệm cơ bản: công thức máu, khí máu động mạch, glucose, ure, creatinin, GOT, GPT, CK, điện giải đồ, HIV, viêm gan
- Định lượng opiat và opiat xác định sự có mặt của ma túy. Đồng thời xét nghiệm một số độc chất khác cũng gây triệu chứng tương tự hoặc nghi ngờ ngộ độc nhiều chất.
- Điện tim: Trường hợp ngộ độc methadone có thể gây QTc kéo dài, Propoxyphene gây ức chế kênh natri dẫn đến phức bộ QRS rộng.
- Chụp Xquang tim phổi
- Chụp CT hoặc MRI não để phát hiện một số hình ảnh tổn thương não như dấu hiệu “chasing the dragon”.
Chụp MRI não để phát hiện một số hình ảnh tổn thương não
- Làm các xét nghiệm khác để phát hiện các tổn thương kèm theo.
3. Chẩn đoán xác định:
- Hỏi được tiền sử sử dụng ma túy. Nhiều trường hợp không khai thác được bệnh sử do bệnh nhân rối loạn tri giác, không hợp tác, không có người thân đi cùng…
- Tìm thấy dấu hiệu sử dụng thuốc đường tĩnh mạch (như vết kim tiêm)
- Có biểu hiện của ngộ độc thuốc phiện (ức chế thần kinh, đồng tử co nhỏ và ức chế hô hấp) đồng thời bệnh nhân mau chóng tỉnh lại sau khi dùng naloxone
- Xét nghiệm nước tiểu có dấu hiệu của ma túy. Một số dẫn xuất của fentanyl, tramadol hoặc một số opioid khác không thể phát hiện bằng cách này.
4. Chẩn đoán phân biệt
- Tổn thương não, đặc biệt là xuất huyết não diện rộng gây rối loạn tri giác nhanh chóng, ức chế hô hấp, có thể co nhỏ đồng tử do thiếu oxy
- Tiền sử sử dụng một số chất gây co đồng tử như carbamat
- Ngộ độc một số chất có tác dụng lên hệ thần kinh khác như rượu, các thuốc an thần (phenobarbital, seduxen…)
1. Hồi sức cấp cứu
- Ổn định chức năng sống của bệnh nhân: Khai thông đường thở, hỗ trợ thông khí cho bệnh nhân như thở oxy, đặt nội khí quản, thông khí nhân tạo nếu cần thiết.
- Nếu bệnh nhân có tình trạng tụt huyết áp cần dùng vận mạch, theo dõi sát tình trạng cân bằng dịch tránh rối loạn cân bằng nước điện giải.
- Đặc biệt ở các bệnh nhân có phù phổi cấp kèm theo:
- Đảm bảo thông khí tốt.
- Naloxon 0,8 – 1,2mg tiêm tĩnh mạch mỗi 5 phút cho tới khi bệnh nhân tỉnh.
- Chú ý theo dõi khí máu, điện tim. Lợi tiểu và digitalis không có nhiều tác dụng trong trường hợp này.
2. Thuốc giải độc
* Naloxon: là chất đối kháng đặc hiệu cho các trường hợp ngộ độc opiat và opioid, Naloxon có tác dụng lên cả 4 receptor mu, kappa, sigma, delta của opiat và opioid và cần được sử dụng sớm cho các trường hợp nghi ngộ độc nhóm opiat và opioid.
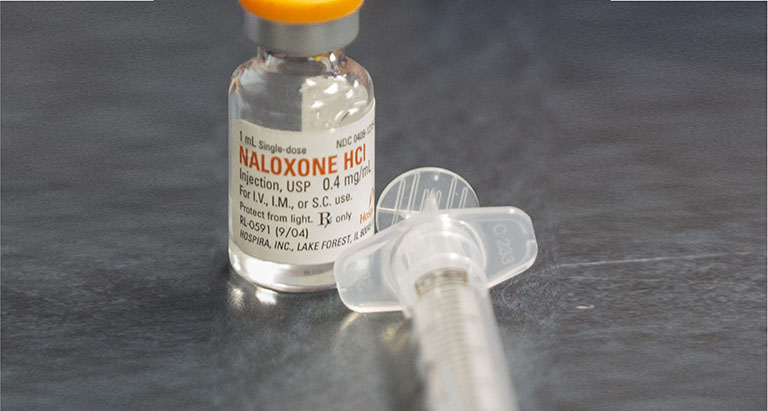
Sử dụng thuốc giải độc Naloxon
- Liều dùng
+ Tiêm tĩnh mạch: Thường dùng 1 đến 5 ống (0,4 – 2mg) tĩnh mạch. Sử dụng kết hợp việc đánh giá tri giác của bệnh nhân. Nếu sau tiêm không cải thiện tri giác thì tiêm tiếp 2 mg, sau 2 đến 3 phút có thể tiêm lại cho tới khi
đạt tổng liều 10mg. Trường hợp bệnh nhân đã tỉnh có thể tiêm lại sau 15 phút.
+ Truyền tĩnh mạch: Liều 4mg/lít với tốc độ 400mcg/giờ hoặc 4mg/1000ml Glucose 5% truyền tốc độ 100ml/ giờ với người lớn.
- Do thời gian tác dụng của naloxon (1 – 2h) ngắn hơn nhiều thuốc trong nhóm opiat và opioid, nên cần theo dõi sát bệnh nhân ít nhất 3 – 4 giờ sau khi sử dụng liều naloxon cuối cùng. An toàn nhất là đưa bệnh nhân nhập viện theo dõi ít nhất 6 – 12 giờ và 24 giờ nếu ngộ độc heroin.
* Nalmefene: Là một chất đối kháng opioid có thời gian tác dụng lâu hơn (3 – 5 giờ)
- Nalmefene thường được dùng liều 0,1 – 2mg đường tĩnh mạch, có thể lặp lại đến 10 – 20mg
- Mặc dù thời gian tác dụng của nalmefene dài hơn naloxone nhưng vẫn ngắn hơn nhiều so với methadone nên trường hợp ngộ độc methadone, cần lưu bệnh nhân tại bệnh viện tối thiểu 8 – 12 giờ sau liều nalmefene cuối cùng.
3. Các điều trị khác
- Với ngộ độc opioid đường uống, có thể cho uống than hoạt khi bệnh nhân ngộ độc sớm, hạn chế rửa dạ dày
- Trường hợp nuốt cả gói ma túy, cân nhắc rửa toàn bộ ruột hoặc phẫu thuật nếu có tắc, hạn chế nội soi gắp để tránh vỡ gói thuốc
- Do đã có các thuốc giải độc nên ít khuyến cáo áp dụng bài niệu cưỡng bức
- Trường hợp ngộ độc propoxyphen, có thể sử dụng thêm natri bicarbonat trong trường hợp có QRS rộng và hạ huyết áp.
- Điều trị các tổn thương kèm theo nếu có
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
