Bác sĩ: ThS.BSNT Trần Tiến Tùng
Chuyên khoa: Truyền nhiễm
Năm kinh nghiệm: Hơn 6 năm kinh nghiệm
Sốt Q là bệnh do động vật truyền sang người (Zoonoses). Tác nhân gây bệnh là vi khuẩn Coxiella burnetii thuộc họ Rickettsiae gây ra thông qua vector truyền bệnh là ve (tique). Người bị nhiễm bệnh do hít phải bụi hoặc không khí đã bị ô nhiễm bởi phân động vật, nước tiểu, sữa và các sản phẩm sinh đẻ có nhiễm Coxiella burnetii. Sốt Q có biểu hiện lâm sàng đa dạng với nhiều thể lâm sàng khác nhau. Nhiễm trùng tiên phát được gọi là sốt Q cấp tính khi nó có triệu chứng. Trong 1 số ít các trường hợp, vi khuẩn có thể trốn thoát được sự kiểm soát miễn dịch và gây nhiễm trùng khu trú dai dẳng (sốt Q mạn tính), có thể dẫn đến tử vong.
Sốt Q là bệnh do động vật truyền sang người
Bệnh sốt Q được biết đến lần đầu tiên vào năm năm 1935 bởi Edward Holbrook Derrick sau khi có bùng phát dịch sốt trong 1 lò mổ ở Queensland tại Úc. Tác nhân gây bệnh sốt Q được phát hiện vào năm 1937, khi Frank Macfarlane Burnet và Mavis Freeman phân lập vi khuẩn từ một trong những bệnh nhân của Derrick. Ban đầu người ta không biết bệnh này là bệnh gì nên gọi nó là bệnh sốt Q (Q = Question hay Query nghĩa là “một câu hỏi còn chưa có câu trả lời”). C. burnetii phân bố trên toàn cầu, bao gồm cả vùng nhiệt đới và con người là vật chủ ngẫu nhiên tình cờ, nó có thể trở thành vũ khí khủng bố sinh học (loại B theo CDC). Vì biểu hiện lâm sàng là không đặc hiệu nên việc xác định ca bệnh phụ thuộc vào sự hiểu biết về căn bệnh này và những kĩ thuật chẩn đoán sẵn có của từng vùng, từng quốc gia. Đó là lý do tại sao các con số về tỉ lệ mắc bệnh này thay đổi đáng kể.
Ve vừa là vector vừa là chứa bệnh gây bệnh sốt Q ở người
Khoảng 1/2 số người bị nhiễm bởi C. burnetii không có triệu chứng và chỉ 2% là sẽ phải nhập viện. Sốt Q có triệu chứng thường gặp ở người lớn hơn là ở trẻ con, nam hơn là nữ. Sốt Q mạn tính được định nghĩa như là 1 nhiễm trùng kéo dài hơn 6 tháng và gặp ở 5% bệnh nhân sau nhiễm trùng tiên phát. Nhiễm trùng cấp tính và nhiễm trùng mạn tính có thể được phân biệt với nhau thông qua biểu hiện lâm sàng và kết quả huyết thanh học. Trước đây, các biểu hiện lâm sàng của sốt Q thường được chia thành sốt Q cấp tính và sốt Q mạn tính.
- Giai đoạn ủ bệnh khoảng 20 ngày (14-39 ngày). Ba thể lâm sàng thường gặp nhất là
Bệnh sốt Q khởi phát thường đột ngột với sốt cao 39-40oC
- Các biểu hiện khác
Những biểu hiện khác của sốt Q cấp tính bao gồm:
+ Phát ban dạng dát sẩn hoặc phát ban đỏ.
+ Viêm màng ngoài tim và/ viêm cơ tim (1%): Viêm cơ tim có thể là 1 biểu hiện nghiêm trọng của sốt Q. Trong 1 báo cáo theo dõi 15 năm ở 1276 bệnh nhân sốt Q thì viêm cơ timchiếm 17%, và có 12 trường hợp tử vong.
+ Viêm dạ dày ruột
Thể lâm sàng này gặp ở 1-5% số bệnh nhân nhiễm C. burnetii và thường gặp ở những người đang mang thai, bị suy giảm miễn dịch (điều trị corticoid kéo dài, liều cao, điều trị thuốc ức chế miễn dịch), bệnh nhân có bệnh lý van tim, bệnh lý mạch máu hoặc khớp giả. Ở những bệnh nhân này C. burnetii nhân lên trong các đại thực bào và tạo ra những nhiễm khuẩn kéo dài, nồng độ kháng thể tăng cao.
- Viêm nội tâm mạc: Chủ yếu gặp viêm nội tâm mạc có liên quan đến kháng thể kháng phospholipid và ít gặp hơn là phình mạch máu hoặc nhiễm trùng van tim nhân tạo, tất cảnhững thể này đều có liên quan đến tiên lượng nặng của bệnh. Viêm nội tâm mạc là biểu hiện phổ biến nhất ở những người bị nhiễm trùng khu trú dai dẳng. Ở những bệnh nhân mắc bệnh van tim đặc biệt là van tim nhân tạo, van 2 lá động mạch chủ hoặc hở van 2 lá, sốt Q cấp tính gây viêm nội tâm mạc ở khoảng 40% trường hợp trừ khi được điều trị thích hợp.
- Các thể lâm sàng khác:
Những nhiễm trùng khu trú dai dẳng khác bao gồm:
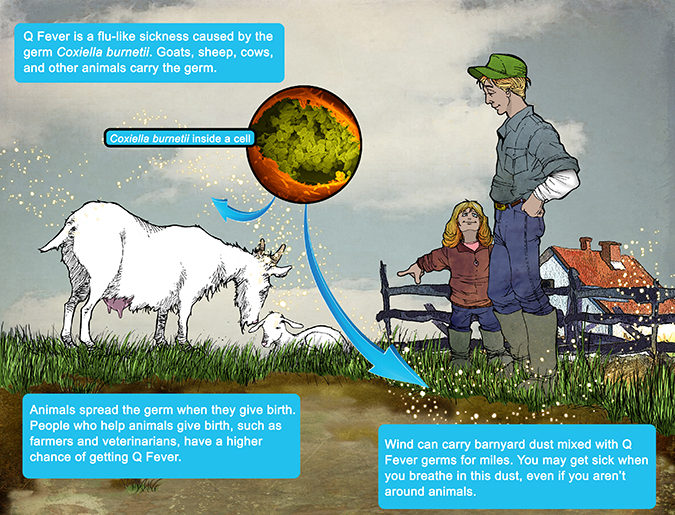
Đường lây nhiễm C. burnetii
Bất kì ai tiếp xúc với động vật bị nhiễm vi khuẩn C. bunertii đều có khả năng mắc bệnh, đặc biệt là những người làm việc trong những trang trại chăn nuôi gia súc. Những công việc có nguy cơ cao gồm:
Một loại vắc-xin cho người (Q-VAXTM) được bán ở Úc nhưng không có sẵn ở những nơi khác. Trước khi được tiêm vaccine, mọi người nên được xét nghiệm huyết thanh học và test lẩy da để xác định xem có tiền sử phơi nhiễm với C. burnetii trước đó hay không. Phòng ngừa về cơ bản dựa trên việc hạn chế tiếp xúc với động vật bị nhiễm bệnh và các sản phẩm của chúng, đặc biệt là nhau thai. Những biện pháp này đặc biệt áp dụng cho những người có nguy cơ nhiễm trùng mạn tính là bệnh nhân bị bệnh van tim, bệnh nhân suy giảm miễn dịch và phụ nữ mang thai.
Các dấu ấn sinh học không đặc hiệu
Kết quả xét nghiệm trong sốt Q cấp tính không đặc hiệu, bao gồm giảm bạch cầu (25%), giảm tiểu cầu (25%) và tăng men gan (85%) tăng từ 2 đến 10 lần so với giá trị bình thường. Tốc độ máu lắng và creatine phosphokinase tăng lên ở 20% bệnh nhân.
Dấu ấn sinh học đặc hiệu
- C. burnetii có thể được xác định bằng hóa mô miễn dịch của các mảnh van được cắt bỏ hoặc sinh thiết gan sử dụng 1 kháng thể đơn dòng
- Chụp X quang, CT scanner, chụp cộng hưởng từ đôi khi có giá trị trong chẩn đoán 1 số nhiễm trùng khu trú dai dẳng.
1. Raoult D, Daniel J.S, and Barbara H.M (2015). "Clinical manifestations and diagnosis of Q fever". UpToDate, Waltham, MA. (Accessed on August 1, 2014.).
2. Anderson A, Henk B, Pierre-Edouard F et al (2013). "Diagnosis and management of Q fever - United States, 2013: recommendations from CDC and the Q Fever Working Group". Morbidity and Mortality Weekly Report: Recommendations and Reports 62(3), p 1-29
3. Frederika D, Wim van der H, Nancy W et al (2012). "The 2007–2010 Q fever epidemic in The Netherlands: characteristics of notified acute Q fever patients and the association with dairy goat farming”. FEMS Immunology & Medical Microbiology, 64(1), p 3-12.
4. Georgiev M, Afonso A and Neubauer H (2013). "Q fever in humans and farm animals in four European countries, 1982 to 2010." Eurosurveillance, 18(8).
5. Gebremedhin Y, Shallom Mekonen (2018). “Review on Q fever in Small Ruminants and its Public Health Importance”. Biomedical Journal of Scientific & Technical Research. College of Veterinary Medicine, Hawassa University, Ethiopia, p 6914-6922.
6. Raoult D, Tissot-Dupont H, Foucault C et al (2000). “Q fever 1985-1998. Clinical and epidemiologic features of 1,383 infections”. Medicine (Baltimore), 79, p 109-123.
7. Million M, Raoult D (2015). “Recent advances in the study of Q fever epidemiology, diagnosis and management”. J Infect, 71 Suppl 1:S2.
9. Raoult D, Fenollar F, Stein A (2012). “Q fever during pregnancy: diagnosis, treatment, and follow-up”. Arch Intern Med; 162 (6), p 701-704.
10. ePILLY trop (2016). Fièvre Q, Maladies infectieuses et tropicales, ALINÉA Plus, Paris, p 554-560.
11. Centers for Disease Control and Prevention (CDC) (2019). Q fever. Available from
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
