Bác sĩ: ThS.BSNT Trần Hiền
Chuyên khoa:
Năm kinh nghiệm:
U lympho dạng nang hay u lympho không Hogkin dạng nang là một loại ung thư thuộc nhóm u lympho không Hodgkin được đặc trưng bởi sự tăng sinh của tế bào lympho B, một loại tế bào bạch cầu. U lympho dạng nang được xếp loại là dạng ung thư hạch chậm tiến triển phổ biến nhất, chiếm khoảng 20-30% trong tổng số các trường hợp u lympho không Hodgkin.
Độ tuổi trung bình của bệnh nhân khi được đoán mắc u lympho dạng nang xung quanh 60 tuổi, với tỷ lệ mắc bệnh tăng cao ở những người trên 50 tuổi.
Các yếu tố nguy cơ:
Các yếu tố về lối sống
Các yếu tố môi trường
Yếu tố di truyền
Tiền sử bệnh lý
Các yếu tố nhân khẩu học
Sinh lý bệnh học của FL liên quan đến cơ chế di truyền, ở mức độ phân tử, mức độ tế bào và tương tác với môi trường vi mô khối u.
Cơ sở di truyền
Đột biến đặc trưng của u lympho dạng nang là sự chuyển đoạn nhiễm sắc thể t(14;18)(q32;q21), dẫn đến sự biểu hiện quá mức của protein chống apoptosis BCL2. Sự thay đổi di truyền này cho phép các tế bào B thoát khỏi quá trình chết theo chương trình của tế bào, tạo điều kiện cho sự sống sót và tăng sinh của chúng trong các trung tâm mầm của mô lympho. Sự chuyển vị t(14;18) được coi là sự kiện khởi đầu trong quá trình sinh bệnh của FL, khởi đầu một loạt các thay đổi di truyền và biểu sinh góp phần vào sự phát triển và tiến triển của khối u.
Biến đổi di truyền thứ cấp
Ngoài sự chuyển vị chính, FL được đặc trưng bởi các biến đổi di truyền thứ cấp tái diễn, bao gồm các đột biến ở các gen như MLL2, EZH2 và TNFRSF14. Các đột biến này có thể mang lại lợi thế tăng trưởng và liên quan đến sự tiến triển của bệnh và chuyển đổi thành các dạng ác tính hơn. Sự tích tụ của những thay đổi này phản ánh mô hình tác động đa nhân tố của quá trình hình thành khối u, trong đó những thay đổi di truyền liên tiếp thúc đẩy sự tiến triển của bệnh.
Cơ chế tế bào
Tế bào FL biểu hiện các đặc điểm điển hình của tế bào B trung tâm mầm, bao gồm siêu đột biến soma đang diễn ra và tái tổ hợp chuyển đổi lớp. Các quá trình này góp phần vào sự đa dạng của các phân tử immunoglobulin được biểu hiện trên bề mặt của tế bào B tân sinh, cho phép chúng sử dụng các cơ chế trốn tránh miễn dịch bình thường để tồn tại. Sự phụ thuộc vào siêu đột biến tế bào soma cũng cho phép các tế bào FL thích nghi với áp lực chọn lọc trong môi trường của chúng.
Tương tác vi mô môi trường
Môi trường vi mô của khối u đóng vai trò quan trọng trong quá trình sinh bệnh FL. Tế bào B tân sinh tương tác với các tế bào miễn dịch và tế bào mô đệm không tân sinh, cung cấp các tín hiệu sống còn thiết yếu. Tế bào tua gai dạng nang (FDC) và tế bào T hỗ trợ dạng nang (FTH) có vai trò quan trọng trong cơ chế này. Các tế bào này tiết ra các cytokine như IL-4 thúc đẩy sự sống còn và tăng sinh của tế bào B. Tương tác này không chỉ hỗ trợ sự phát triển của khối u mà còn tạo điều kiện cho sự trốn tránh miễn dịch bằng cách tạo ra một vi môi trường trong khối u ức chế miễn dịch.
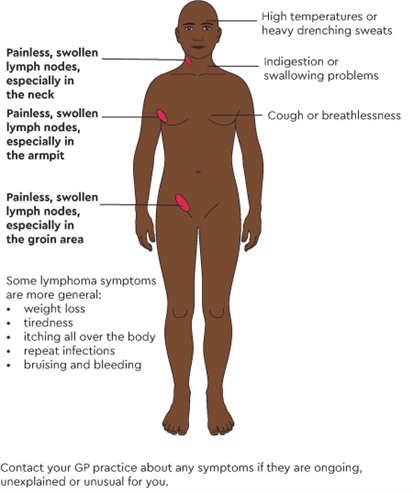
U lympho dạng nang (FL) là một loại u lympho không Hodgkin thường biểu hiện với nhiều triệu chứng khác nhau. Trong khi một số cá nhân có thể không có triệu chứng trong thời gian dài, những người khác có thể gặp phải nhiều biểu hiện lâm sàng. Sau đây là các triệu chứng thường gặp liên quan đến FL:
Triệu chứng thường gặp
Triệu chứng B
Những triệu chứng toàn thân này, được gọi là "triệu chứng B", có liên quan đến tình trạng bệnh ở giai đoạn tiến triển hơn:
Các triệu chứng khác kèm theo
Tùy thuộc vào mức độ của bệnh và tác động của nó lên các cơ quan khác, bệnh nhân có thể gặp phải:
Sự tham gia của các cơ quan khác
Khi FL tiến triển, nó có thể ảnh hưởng đến các cơ quan khác như lá lách hoặc tủy xương:
Chẩn đoán u lympho dạng nang (FL) cần một phương pháp tiếp cận toàn diện bao gồm đánh giá lâm sàng, đánh giá mô bệnh học, phân loại thể miễn dịch, xét nghiệm di truyền và chẩn đoán hình ảnh. Sau đây là các tiêu chí chi tiết để chẩn đoán FL:
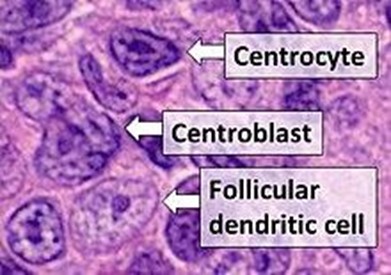
Sinh thiết tủy xương có thể được thực hiện để đánh giá tình trạng tủy xương bị FL xâm lấn, ảnh hưởng đến quyết định phân giai đoạn và điều trị.
Giai đoạn I:
Tổn thương 1 nhóm hạch hoặc cơ quan bạch huyết (ví dụ: lách hoặc tuyến ức)
Giai đoạn IE: Tổn thương một vị trí ngoài hạch bạch huyết
Giai đoạn II
Tổn thương xuất hiện ở hai hoặc nhiều vùng hạch bạch huyết ở cùng một bên của cơ hoành (II) (trên hoặc dưới).
Giai đoạn IIE: : vị trí ngooài hạch khu trú với tiêu chí giai đoạn II, cả hai đều ở cùng một bên của cơ hoành
Giai đoạn III
Tổn thương các nhóm hạch ở cả 2 bên cơ hoành
Giai đoạn IIIS1: Có tổn thương lách kèm theo
Giai đoạn IIIS2: Có kèm tổn thương ngoài hạch
Giai đoạn IIISE: Kết hợp cả IIIS1 và IIIS2
Giai đoạn IV
Có tổn thương lan toả của một hoặc nhiều cơ quan ngoài hạch bạch huyết có hoặc không có tổn thương hạch kèm theo
Các biên thể được phân loại khác
Việc điều trị u lympho dạng nang (FL) được điều chỉnh cho từng bệnh nhân dựa trên giai đoạn bệnh, triệu chứng và sức khỏe tổng thể. Sau đây là tổng quan chi tiết về các lựa chọn điều trị phổ biến cho FL:
U lympho nang giai đoạn đầu (giai đoạn I và II)
Các lựa chọn điều trị
U lympho nang giai đoạn tiến triển (giai đoạn III và IV)
Các lựa chọn điều trị
U lympho dạng nang tái phát hoặc kháng trị
Các lựa chọn điều trị
Các phương pháp điều trị mới
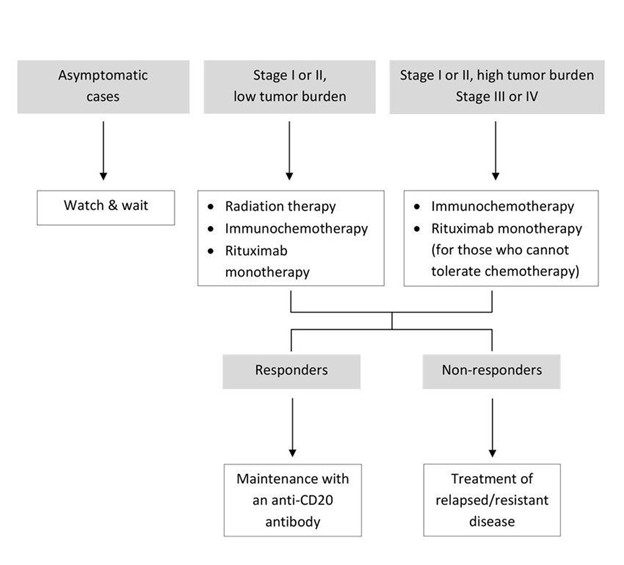
Chiến lược điều trị cho bệnh nhân ung thư dạng nang
Chỉ số tiên lượng quốc tế về u lympho nang (FLIPI) :
Thành phần :
Phân tầng rủi ro :
Các mô hình dự báo khác :
Dự án yếu tố tiên lượng u lympho nang quốc tế (IFLPFP) cung cấp phân tầng bổ sung dựa trên các thông số như sự tham gia của tủy xương và đường kính dài nhất của hạch bạch huyết lớn nhất, cung cấp thông tin chi tiết về thời gian sống không tiến triển (PFS)
Chỉ dấu sinh học :
Các yếu tố như tỷ lệ tế bào lympho/bạch cầu đơn nhân (Ly/Mo), giá trị hấp thụ chuẩn hóa tối đa (SUVmax) từ chụp PET và các dấu hiệu di truyền khác có thể cung cấp thêm thông tin tiên lượng
Ví dụ , tỷ lệ Ly/Mo dưới một ngưỡng nhất định có thể chỉ ra tiên lượng kém hơn
Tỷ lệ sống còn
5.2. Theo dõi
Giám sát thường xuyên :
Bệnh nhân thường được tái khám định kỳ 3 đến 6 tháng một lần trong vài năm đầu sau điều trị, sau đó chuyển sang tái khám hàng năm.
Đánh giá theo dõi thường bao gồm khám lâm sàng, xét nghiệm máu (bao gồm LDH và công thức máu toàn phần) và chẩn đoán hình ảnh (chụp CT hoặc PET) nếu cần.
Đánh giá đáp ứng :
Đánh giá ứng điều trị là rất quan trọng; sự thuyên giảm hoàn toàn thường được xác định bằng việc không phát hiện được bệnh thông qua chẩn đoán hình ảnh và các giá trị xét nghiệm bình thường. Tái phát sớm sau khi điều trị ban đầu là một chỉ số tiên lượng xấu
Quản lý tái phát :
Nếu bệnh tái phát, các phương án điều trị có thể bao gồm liệu pháp cứu chữa, ghép tế bào gốc tự thân hoặc tham gia thử nghiệm lâm sàng để tìm hiểu các liệu pháp mới.
Chăm sóc giảm nhẹ :
Đối với những bệnh nhân mắc bệnh giai đoạn cuối hoặc có các triệu chứng đáng kể, chăm sóc giảm nhẹ trở thành khía cạnh thiết yếu của quá trình điều trị nhằm nâng cao chất lượng cuộc sống.
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
