Bác sĩ: ThS.BSNT Trần Hiền
Chuyên khoa: Di truyền - Di truyền 1 - Di truyền 2 - Di truyền 3
Năm kinh nghiệm:
Ung thư đường mật trong gan (ICC) là một khối u ác tính có nguồn gốc từ biểu mô đường mật trong gan. Nó được đặc trưng bởi sự tăng trưởng không kiểm soát của các tế bào biểu mô lót các đường mật trong gan, dẫn đến hình thành khối u và phá vỡ chức năng gan bình thường. ICC được phân loại là một loại ung thư đường mật, thuộc nhóm ung thư rộng hơn xuất phát từ các ống mật, có thể nằm trong gan, gần gan hoặc ở các vị trí xa. Trong số này, ung thư đường mật trong gan là dạng ung thư đường mật phổ biến nhất. Trước đây, ICC được xem là một loại ung thư tương đối hiếm, nhưng tỷ lệ mắc của nó đang tăng trên toàn cầu, đặc biệt ở những nhóm dân cư có các yếu tố nguy cơ, như bệnh gan mãn tính và tiếp xúc với các tác nhân gây ung thư.
Ung thư đường mật trong gan là một khối u ác tính với tỷ lệ di căn cao ngay từ giai đoạn đầu, thường được phát hiện ở giai đoạn muộn khi phẫu thuật cắt bỏ triệt để không còn khả thi. Ung thư này liên quan đến tiên lượng tương đối xấu, với tỷ lệ sống sau 5 năm vẫn còn thấp mặc dù đã có những tiến bộ trong quản lý y tế và phẫu thuật.
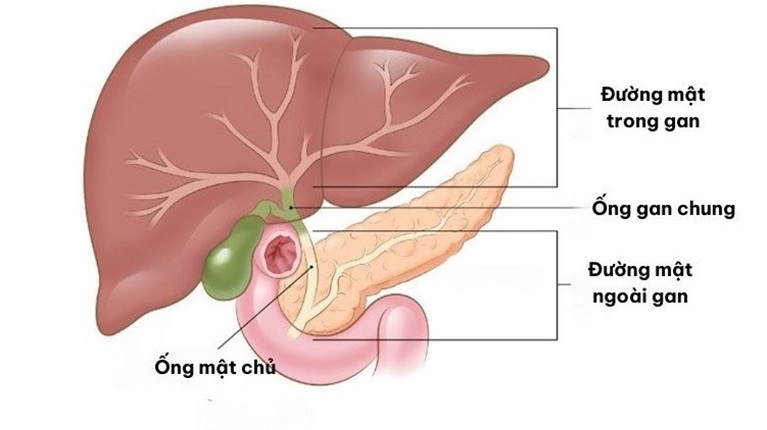
Giải phẫu gan và đường mật trong gan
Dịch tễ học
Tỷ lệ mắc ICC trên toàn cầu có sự khác biệt rõ rệt tùy theo khu vực địa lý, với tỷ lệ cao hơn ở châu Á, đặc biệt là Đông Nam Á, cũng như ở một số vùng của châu Âu và Bắc Mỹ. Tại các khu vực như Thái Lan và Trung Quốc, nơi có các bệnh nhiễm sán lá gan (ví dụ: Opisthorchis viverrini và Clonorchis sinensis) là bệnh lưu hành, ICC xuất hiện khá phổ biến. Ví dụ ở Thái Lan, ICC có tỷ lệ mắc rất cao, với ước tính tỷ lệ chuẩn hóa theo độ tuổi là 5-6 ca trên 100.000 người mỗi năm tại một số khu vực lưu hành.
Ung thư đường mật trong gan chủ yếu ảnh hưởng đến người trưởng thành, với độ tuổi chẩn đoán trung bình thường từ 60 đến 70 tuổi. Đây là loại ung thư hiếm gặp ở những người dưới 40 tuổi. Tỷ lệ mắc ICC tăng theo độ tuổi, và những người lớn tuổi, đặc biệt là những người mắc các bệnh gan mãn tính, có nguy cơ cao hơn. Có một sự chiếm ưu thế nhẹ ở giới tính nam trong dịch tễ học của ICC so với nữ, mặc dù sự khác biệt giới tính này ít rõ rệt hơn so với các ung thư gan khác, như ung thư biểu mô tế bào gan.
Quá trình phát triển ICC chịu ảnh hưởng bởi sự tương tác phức tạp giữa các yếu tố di truyền, môi trường và lâm sàng. Những yếu tố nguy cơ này góp phần vào sinh lý bệnh của ICC, tạo điều kiện thuận lợi cho sự khởi phát và tiến triển của ung thư. Mặc dù ICC là một bệnh hiếm gặp, nhưng tỷ lệ mắc bệnh đang gia tăng, đặc biệt là ở những nhóm dân cư có bệnh gan nền hoặc tiếp xúc với các chất gây ung thư trong môi trường.
Bệnh gan mạn tính và xơ gan
Bệnh gan mãn tính, đặc biệt là xơ gan, là một trong những yếu tố nguy cơ quan trọng nhất đối với ICC. Xơ gan, bất kể nguyên nhân, tạo ra môi trường thuận lợi cho sự phát triển của ung thư do viêm gan mạn tính, xơ hóa và sự tái tạo tế bào gan. Các nguyên nhân phổ biến của xơ gan liên quan đến ICC bao gồm: viêm gan virus mạn tính, bệnh gan nhiễm mỡ không do rượu, bệnh gan rượu và viêm đường mật nguyên phát
Bệnh lý đường mật
Các rối loạn ảnh hưởng đến hệ thống đường mật đóng vai trò quan trọng trong sinh lý bệnh của ICC. Các tình trạng gây viêm mãn tính hoặc tắc nghẽn các ống mật có liên quan đến nguy cơ mắc ICC tăng cao. Các bệnh lý này bao gồm:
Nhiễm ký sinh trùng gan
Ở các khu vực Đông Nam Á và một số vùng của Trung Quốc, nhiễm ký sinh trùng gan mãn tính (Opisthorchis viverrini và Clonorchis sinensis) là một yếu tố nguy cơ đã được xác nhận đối với ICC. Những nhiễm trùng ký sinh trùng này dẫn đến viêm mạn tính và xơ hóa các ống mật, tạo ra môi trường thuận lợi cho sự phát triển của ung thư đường mật. Các ký sinh trùng gan tiết ra các chất chuyển hoá có thể gây tổn thương DNA trong biểu mô ống mật, thúc đẩy quá trình ung thư. Yếu tố nguy cơ này đặc biệt quan trọng ở những khu vực có dịch bệnh hoặc nơi có thói quen ăn cá sống hoặc chưa chín là phổ biến.
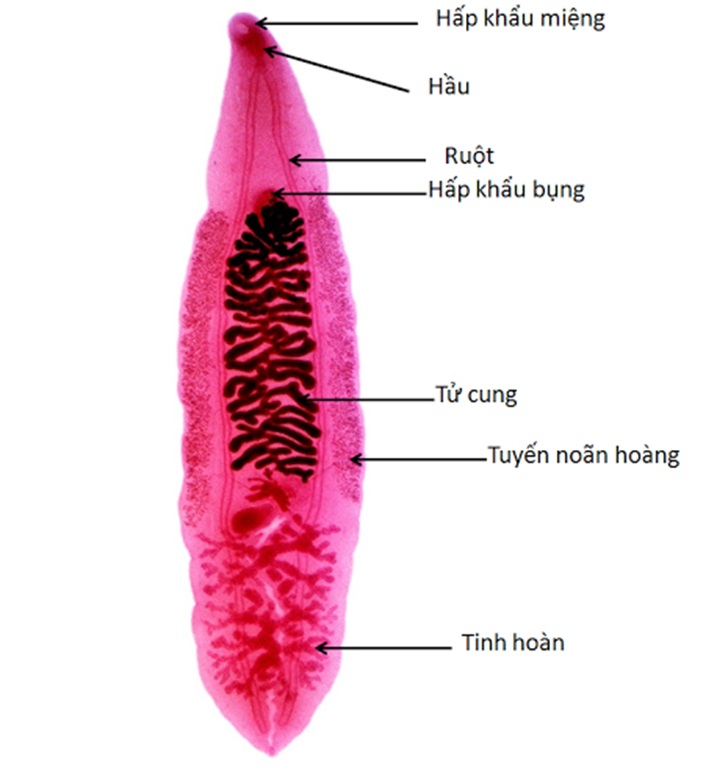
Sán lá gan nhỏ là yếu tố nguy cơ quan trọng trong ung thư đường mật trong gan
Tiếp xúc với các yếu tố gây ung thư môi trường và nghề nghiệp
Tiếp xúc với các chất gây ung thư môi trường là một yếu tố nguy cơ quan trọng khác đối với ICC. Một số tiếp xúc hóa chất đã được liên kết với sự phát triển của ung thư đường mật, bao gồm:
Yếu tố di truyền
Một số yếu tố di truyền và đột biến gen đã được chứng minh có liên quan với sự phát triển của ICC. Các đột biến di truyền phổ biến trong ICC bao gồm: đột biến IDH1 và IDH2, đột biến KRAS và TP53, và các thay đổi làm mất ổn định nhiễm sắc thể như lệch bội, chuyển đoạn,… Nhìn chung, những thay đổi di truyền này thường tác động lên các tín hiệu tế bào, ảnh hưởng đến quá trình điều hoà chu kỳ tế bào và ức chế u, làm gián đoạn sự phân chia tế bào bình thường và thúc đẩy sự tích tụ các đột biến gây ung thư.
Ung thư đường mật trong gan có đặc điểm khởi phát âm thầm và các triệu chứng lâm sàng không đặc hiệu, đặc biệt khi bệnh vẫn còn trong giai đoạn sớm. Các triệu chứng lâm sàng của ICC sẽ thay đổi tùy thuộc vào kích thước, vị trí của khối u và mức độ tắc nghẽn ống mật cũng như chức năng của tế bào gan. Mặc dù nhiều triệu chứng của ICC cũng gặp trong các bệnh gan khác, nhưng một số đặc điểm có thể định hướng nhiều hơn tới ICC, đặc biệt khi bệnh đi kèm với các bệnh lý gan nền hoặc rối loạn đường mật. Các triệu chứng lâm sàng chính:
Vàng da là triệu chứng thường gặp trong ung thư đường mật trong gan
- Vàng da là một trong những triệu chứng phổ biến nhất khi bệnh nhân mắc ICC. Triệu chứng này xảy ra do tắc nghẽn đường mật, dẫn đến sự tích tụ bilirubin trong máu. Đây là triệu chứng đặc trưng của bệnh ở giai đoạn muộn, đặc biệt khi khối u ở gần các ống mật lớn. Vàng da có thể xuất hiện dần dần hoặc đột ngột, và mức độ nghiêm trọng thường tương quan với mức độ tắc nghẽn đường mật.
- Đau bụng là một triệu chứng phổ biến khác ở bệnh nhân ICC, với nhiều bệnh nhân báo cáo cảm giác khó chịu ở vùng mạn sườn phải. Cơn đau có thể dao động từ nhẹ đến nặng và có thể xảy ra theo từng đợt hoặc kéo dài. Trong một số trường hợp, cơn đau có thể liên quan đến việc căng ra của bao gan hoặc tắc nghẽn đường mật. Khi khối u phát triển và xâm lấn các mô xung quanh, mức độ đau có thể gia tăng. Nếu khối u gây viêm đường mật (viêm ống mật), cơn đau có thể rõ rệt hơn và kèm theo các dấu hiệu nhiễm trùng toàn thân.
- Sụt cân và mệt mỏi là những triệu chứng hệ thống phổ biến ở bệnh nhân ICC, thường xuất hiện cùng với các dấu hiệu khác của ung thư. Sụt cân có thể xảy ra do một sự kết hợp của các yếu tố, bao gồm giảm cảm giác thèm ăn, suy dinh dưỡng và tác động gây suy kiệt của ung thư.
- Ngứa là một triệu chứng khác có thể gặp ở bệnh nhân ICC, đặc biệt là những bệnh nhân có tắc nghẽn đường mật. Triệu chứng này xảy ra do sự tích tụ axit mật trong máu, những chất này bình thường được bài tiết qua mật. Việc giữ lại những chất này có thể gây kích ứng và khó chịu cho da, ảnh hưởng đáng kể đến chất lượng cuộc sống của bệnh nhân. Ngứa trong ICC thường xuất hiện khắp cơ thể, nhưng có thể rõ nhất ở lòng bàn tay, lòng bàn chân và vùng thân trên.
- Buồn nôn, nôn và sốt là các triệu chứng không đặc hiệu có thể xuất hiện ở bệnh nhân ICC, đặc biệt khi có sự tham gia của hiện tượng suy tế bào gan hoặc tắc nghẽn đường mật.
Bệnh ICC giai đoạn sớm không có triệu chứng:
- Ở giai đoạn đầu, ICC có thể không có triệu chứng hoặc chỉ có những triệu chứng nhẹ, không đặc hiệu. Nhiều bệnh nhân không được chẩn đoán cho đến khi khối u phát triển đến giai đoạn muộn và gây ra sự rối loạn chức năng cơ quan đáng kể. Trong một số trường hợp, ICC có thể được phát hiện tình cờ trong khi chẩn đoán các bệnh lý không liên quan, nhất là thông qua các biện pháp chẩn đoán hình ảnh như siêu âm bụng hoặc CT thường quy.
- Ung thư đường mật trong gan biểu hiện với một loạt các triệu chứng lâm sàng, trong đó nhiều triệu chứng có sự chồng lấn với các bệnh gan khác, khiến cho việc chẩn đoán sớm trở nên khó khăn. Vàng da, đau bụng, sụt cân, mệt mỏi, ngứa và sốt là những triệu chứng phổ biến nhất nhưng cũng xuất hiện trong nhiều bệnh lý đường tiêu hoá khác. Vì tính chất không đặc hiệu của các triệu chứng này, các bác sĩ cần duy trì mức độ nghi ngờ cao đối với ICC ở những bệnh nhân có yếu tố nguy cơ như bệnh gan mãn tính hoặc tiền sử rối loạn đường mật.
Giải quyết các yếu tố nguy cơ: Phòng ngừa ICC gắn liền với việc giảm thiểu các yếu tố nguy cơ đã biết, bao gồm các bệnh gan mạn tính, rối loạn đường mật, nhiễm ký sinh trùng gan và tiếp xúc với các chất gây ung thư. Giảm tỷ lệ mắc ICC liên quan đến cả chiến lược phòng ngừa ban đầu, nhằm ngăn ngừa sự phát triển của các yếu tố nguy cơ này, và phòng ngừa thứ cấp, tập trung vào phát hiện sớm và can thiệp ở các quần thể nguy cơ cao
Bệnh gan mạn tính và xơ gan: quản lý viêm gan mạn tính và giám sát bệnh nhân xơ gan. Phòng ngừa nhiễm các virus viêm gan B,C bằng các biện pháp như: không dùng chung bơm kim tiêm, quan hệ tình dục an toàn, tiêm vắc-xin phòng viêm gan B. Giám sát thường xuyên để phát hiện ung thư gan ở bệnh nhân xơ gan bằng các phương pháp hình ảnh như siêu âm và các chỉ số sinh hóa máu.
Viêm đường mật xơ hóa nguyên phát (PSC): Viêm đường mật xơ hóa nguyên phát (PSC) là một bệnh viêm mạn tính đường mật làm tăng nguy cơ ICC, đặc biệt là khi có kết hợp với bệnh viêm ruột (IBD). Mặc dù không có phương pháp phòng ngừa cụ thể cho PSC, việc quản lý PSC bao gồm giám sát cẩn thận và xử lý các biến chứng của ứ mật, xơ gan và giám sát ICC. Giám sát thường xuyên bao gồm các phương pháp hình ảnh hàng năm (ví dụ: MRCP) và xét nghiệm máu để phát hiện các dấu hiệu ung thư ở những người có nguy cơ cao. Bên cạnh đó, các can thiệp nhằm kiểm soát viêm và quản lý sự tiến triển của xơ gan có thể giúp giảm nguy cơ phát triển ICC.
Sỏi đường mật và tắc nghẽn:. Các biện pháp phòng ngừa bao gồm quản lý sỏi mật kịp thời và điều trị tắc nghẽn đường mật thông qua các thủ thuật như nội soi ngược dòng đường mật tụy (ERCP) hoặc cắt túi mật. Theo dõi định kỳ và điều trị các bệnh lý đường mật có thể giúp giảm thiểu viêm mạn tính dẫn đến ung thư.
Nhiễm ký sinh trùng gan: Phòng ngừa nhiễm ký sinh trùng gan bao gồm cải thiện vệ sinh, giáo dục cộng đồng về nguy cơ tiêu thụ cá sống hoặc chưa nấu chín, sử dụng thuốc kháng ký sinh trùng (ví dụ: praziquantel) để điều trị cho những người nhiễm bệnh.
Thay đổi lối sống và yếu tố môi trường: Phòng ngừa ICC cũng bao gồm việc thay đổi các yếu tố lối sống và môi trường như: giảm tiêu thụ rượu, hạn chế tiếp xúc với các chất gây ung thư, sử dụng thực phẩm không bị nấm mốc và đảm bảo an toàn lao động trong các ngành tiếp xúc hoá chất công nghiệp.
Phát hiện sớm và sàng lọc: những người có bệnh gan mạn tính (ví dụ, xơ gan, viêm gan mạn tính), nhiễm ký sinh trùng gan, hoặc có tiền sử gia đình mắc ICC nên được theo dõi thường xuyên bằng các phương pháp hình ảnh (như siêu âm hoặc MRI) và các chỉ số sinh hóa trong máu (ví dụ: CA19-9) để phát hiện sớm dấu hiệu của ICC. Mặc dù độ nhạy và độ đặc hiệu của CA19-9 trong ICC còn hạn chế, nhưng việc sử dụng CA19-9 kết hợp với các phương pháp hình ảnh có thể cải thiện tỷ lệ phát hiện sớm ở các nhóm có nguy cơ cao.
Chẩn đoán sớm ung thư đường mật trong gan là rất quan trọng, vì ICC ở giai đoạn sớm có thể được phẫu thuật cắt bỏ, và đây vẫn là phương pháp điều trị hiệu quả nhất giúp cải thiện sự sống sót. Tuy nhiên, do thiếu các triệu chứng đặc hiệu và chỉ thị sinh học đáng tin cậy, một phương pháp chẩn đoán đa phương thức thường được yêu cầu để chẩn đoán chính xác ICC.
a. Đánh giá lâm sàng: bắt đầu với việc thu thập đầy đủ bệnh sử và khám thực thể. Cần lưu ý các triệu chứng không đặc hiệu như vàng da, đau bụng, giảm cân và mệt mỏi; trong bối cảnh tiền sử bệnh gan mạn tính, đặc biệt là xơ gan, viêm gan virus hoặc viêm đường mật nguyên phát, có ý nghĩa quan trọng trong việc nâng cao nghi ngờ đối với ICC.
b. Chẩn đoán hình ảnh: đóng vai trò quan trọng trong việc chẩn đoán và xác định giai đoạn ICC, và nhiều phương pháp hình ảnh được sử dụng để đánh giá vị trí khối u, kích thước, sự xâm lấn mạch máu và di căn.
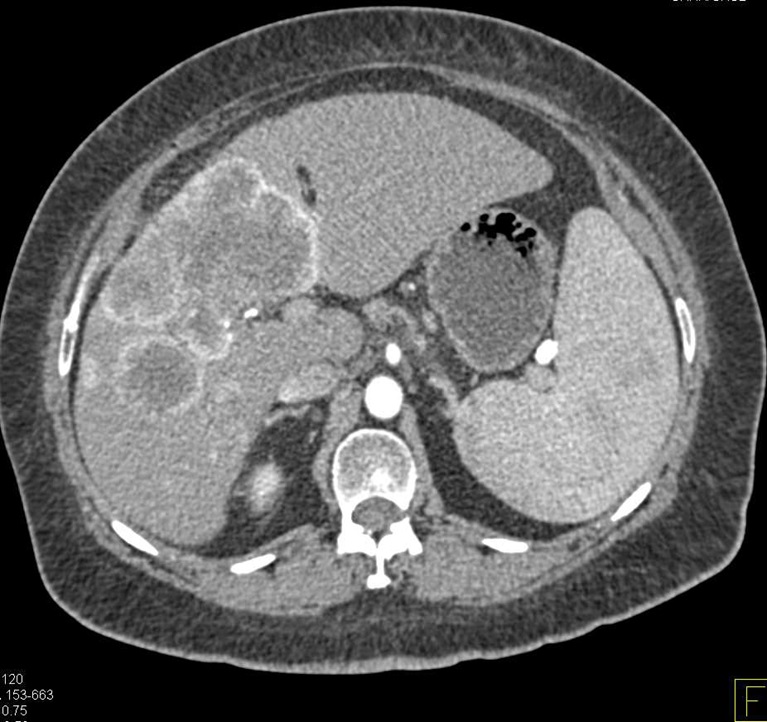
Hình ảnh CT-scan của ung thư đường mật trong gan
c. Chẩn đoán mô bệnh học: vẫn là tiêu chuẩn vàng để chẩn đoán xác định ICC. Mẫu mô sinh thiết có thể được lấy qua các phương pháp khác nhau, bao gồm sinh thiết kim qua da, sinh thiết qua nội soi ngược dòng đường mật (ERCP) hoặc trong khi phẫu thuật cắt bỏ. Phương pháp sinh thiết được lựa chọn tùy thuộc vào vị trí và khả năng tiếp cận của khối u.
ICC là một căn bệnh ung thư có độ ác tính cao với tiên lượng xấu, và việc điều trị vẫn là một thách thức lớn do bệnh thường được phát hiện khi đã ở giai đoạn muộn, có xu hướng di căn sớm và kháng lại các phương pháp điều trị thông thường. Chiến lược điều trị ICC đa dạng và phụ thuộc vào khả năng cắt bỏ khối u, giai đoạn bệnh, chức năng gan và sự hiện diện của các bệnh lý gan nền như xơ gan hoặc viêm gan mãn tính. Các mục tiêu chính trong điều trị là cắt bỏ khối u, cải thiện khả năng sống, quản lý triệu chứng và xử lý các biến chứng.
Điều trị phẫu thuật: phẫu thuật cắt bỏ là phương pháp điều trị chính đối với những bệnh nhân có tổn thương ung thư khu trú. Tuy nhiên, do bệnh thường được phát hiện muộn và sự xâm lấn của các cấu trúc mạch máu lớn, chỉ một tỷ lệ nhỏ bệnh nhân có thể thực hiện phẫu thuật cắt bỏ để chữa bệnh.
Tài liệu tham khảo:
1. DeOliveira, M. L., et al. (2007). "Intrahepatic cholangiocarcinoma: the emergence of a novel cancer." Annals of Surgery, 245(5), 740-745.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
