Bác sĩ: ThS.BS Nguyễn Quỳnh Xuân
Chuyên khoa: Chuyên khoa Nội - Nội tiết
Năm kinh nghiệm: Hơn 15 năm
Ung thư não thứ phát, còn được gọi là di căn não, xảy ra khi các tế bào ung thư lan đến não từ một khối u nguyên phát nằm ở nơi khác trong cơ thể. Loại ung thư này khác với các khối u não nguyên phát, bắt nguồn từ chính não. Các khối u thứ phát có cùng loại tế bào với ung thư nguyên phát, nghĩa là nếu ung thư phổi lan lên não, các khối u não sẽ chứa các tế bào ung thư phổi.
Ung thư não thứ phát, hay di căn não, là một mối lo ngại đáng kể về sức khỏe cộng đồng do tỷ lệ lưu hành ngày càng tăng cũng như tỷ lệ mắc bệnh và tử vong liên quan. Hiểu dịch tễ học của nó bao gồm việc kiểm tra tỷ lệ mắc bệnh, nhân khẩu học và các bệnh ung thư nguyên phát dẫn đến di căn não.
Tỷ lệ mắc bệnh
Ung thư nguyên phát liên quan đến di căn não
Các bệnh ung thư nguyên phát thường gặp nhất dẫn đến ung thư não thứ phát bao gồm:
Khối u nguyên phát
Những người mắc một số loại ung thư nguyên phát nhất định có nguy cơ mắc ung thư não thứ phát cao hơn đáng kể. Các bệnh ung thư phổ biến nhất di căn đến não bao gồm:
Nguy cơ phát triển ung thư não thứ phát tăng theo tuổi tác. Mặc dù di căn não có thể xảy ra ở mọi lứa tuổi nhưng chúng phổ biến hơn ở người lớn tuổi, đặc biệt là những người trên 65 tuổi. Ngoài ra, trẻ em được điều trị một số bệnh ung thư, chẳng hạn như bệnh bạch cầu cấp, cũng có thể có nguy cơ cao hơn xuất phát từ các phác đồ điều trị phác đồ điều trị của chúng.
Điều trị xạ trị trước đó
Tiếp xúc với bức xạ ion hóa, đặc biệt là khi chiếu vào đầu hoặc cổ để điều trị các bệnh ung thư khác, là một yếu tố nguy cơ đã được xác định rõ ràng để phát triển các khối u não thứ phát. Điều này đặc biệt phù hợp với những bệnh nhân được xạ trị sọ não trong thời thơ ấu.
Suy giảm miễn dịch
Những người có hệ thống miễn dịch yếu, dù là do tình trạng bẩm sinh, bệnh mắc phải (như HIV/AIDS) hoặc các liệu pháp ức chế miễn dịch (như sau ghép tạng), đều có nguy cơ cao phát triển u lympho trong hệ thần kinh trung ương, có thể biểu hiện như khối u não thứ phát
Tiếp xúc với hóa chất
Có một số bằng chứng cho thấy rằng việc tiếp xúc với một số hóa chất và dung môi công nghiệp có thể làm tăng nguy cơ phát triển khối u não. Những nghề nghiệp liên quan đến việc tiếp xúc với các chất như vinyl clorua, thuốc trừ sâu và dung môi có liên quan đến tỷ lệ mắc ung thư não cao hơn
Yếu tố di truyền
Một số tình trạng di truyền nhất định có thể khiến các cá nhân phát triển các loại khối u cụ thể, bao gồm cả ung thư não. Các tình trạng như Neurofibromatosis loại 1 và 2, hội chứng Li-Fraumeni và bệnh Von Hippel-Lindau có liên quan đến việc tăng nguy cơ mắc các khối u khác nhau, bao gồm cả những khối u có thể di căn lên não.
Cơ chế bệnh sinh
Ung thư não thứ phát, hay di căn não, bao gồm một loạt các quá trình sinh học phức tạp cho phép các tế bào ung thư từ khối u nguyên phát lan đến não. Hiểu được các cơ chế này là rất quan trọng để phát triển các chiến lược điều trị hiệu quả. Quá trình này có thể được chia thành nhiều giai đoạn:
Sự tách rời và xâm lấn
Tách rời : Các tế bào ung thư tách ra khỏi khối u nguyên phát, điều này thường xảy ra do đột biến gen và những thay đổi trong môi trường vi mô của khối u thúc đẩy khả năng di chuyển của tế bào.
Xâm lấn: Các tế bào tách ra xâm chiếm các mô xung quanh và xâm nhập vào các mạch máu hoặc mạch bạch huyết tại chỗ, cho phép chúng xâm nhập vào máu. Quá trình này được hỗ trợ bởi quá trình chuyển đổi biểu mô-trung mô (EMT), trong đó các tế bào khối u có được các đặc tính di cư và xâm lấn, cho phép chúng lan truyền từ vị trí ban đầu.
Di chuyển trong mạch máu
Khi vào máu, các tế bào ung thư sẽ lưu thông khắp cơ thể. Trong giai đoạn này, các tế bào ung thư nguyên phát sẽ trải qua sự giám sát miễn dịch và các stress do lưu lượng máu. Một số tế bào khối u có thể trốn tránh kiểm soát miễn dịch thông qua các cơ chế như điều hòa kháng nguyên bề mặt hoặc tiết ra các yếu tố ức chế miễn dịch.
Dừng tại các mao mạch não
Các tế bào khối u trong tuần hoàn cuối cùng sẽ trú ngụ trong các mao mạch nhỏ của não. Việc cư trú này bị ảnh hưởng bởi một số yếu tố
Thoát mạch
Để xâm lấn mô não, các tế bào khối u phải vượt qua BBB, một hàng rào quan trọng bảo vệ não khỏi các chất có hại. Các cơ chế hỗ trợ quá trình này bao gồm:
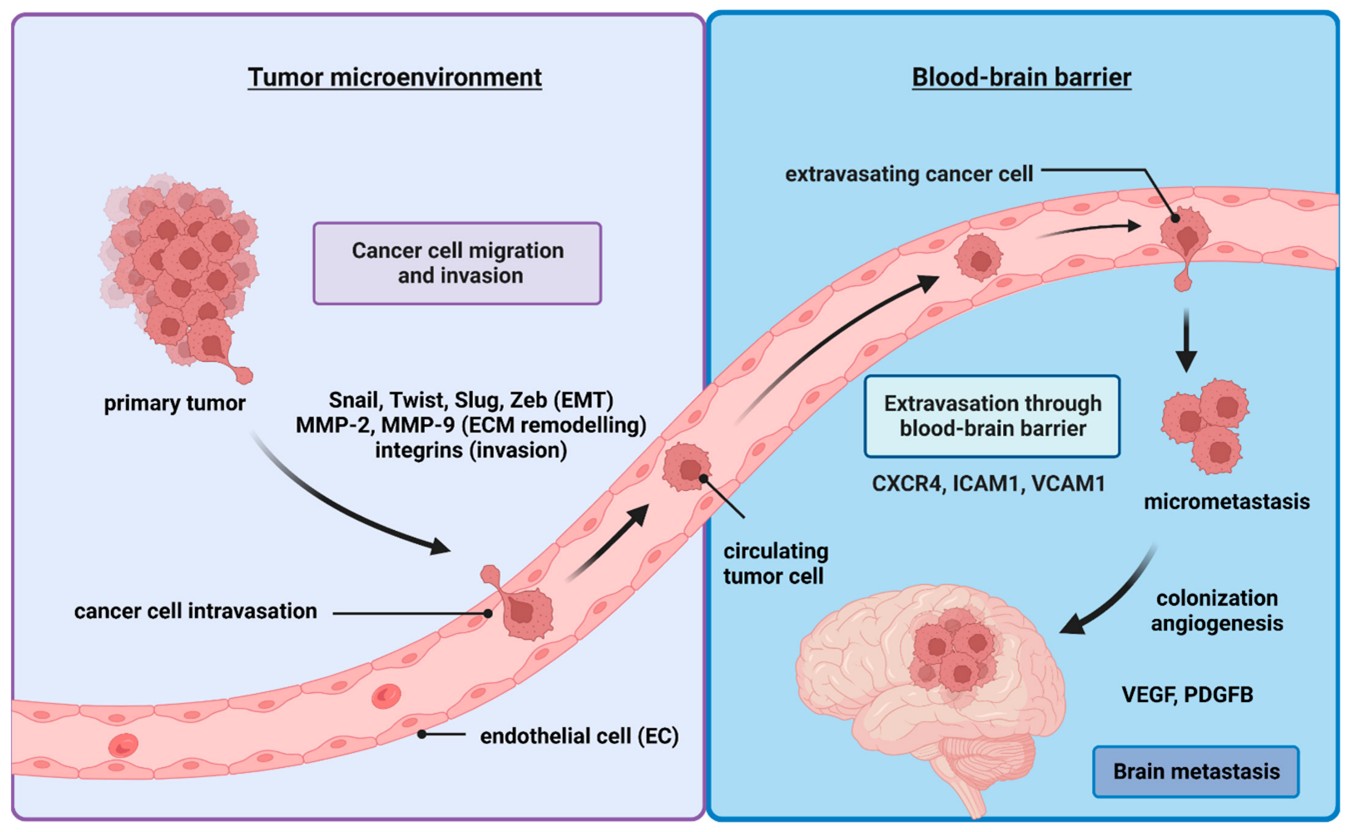
Cư trú và nhân lên
Khi đã ở trong mô não, các tế bào khối u di căn phải thích nghi với môi trường mới:
Tân tạo mạch máu trong khối u :
Thay đổi bộ gen
Các nghiên cứu gần đây đã xác định những thay đổi gen cụ thể trong các khối u não di căn khác với những thay đổi trong khối u nguyên phát hoặc di căn ngoài sọ. Những thay đổi này có thể tăng cường khả năng phát triển của tế bào ung thư trong môi trường não và trốn tránh các biện pháp can thiệp điều trị.
Ung thư não thứ phát hay di căn não biểu hiện qua nhiều triệu chứng khác nhau có thể ảnh hưởng đáng kể đến chất lượng cuộc sống của bệnh nhân. Các triệu chứng thường phụ thuộc vào vị trí của khối u trong não và mức độ phát triển của nó. Các triệu chứng phổ biến bao gồm:
1.Đau đầu
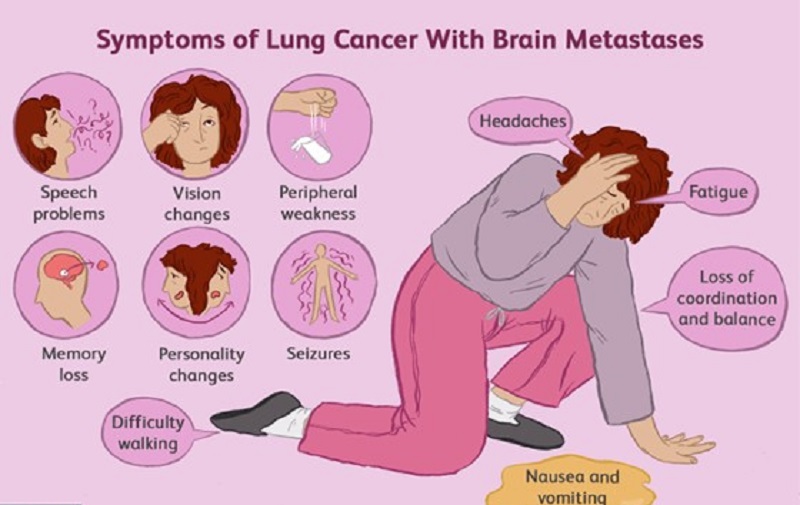 Động kinh có thể xảy ra do hoạt động điện bất thường trong não do khối u gây ra.
Động kinh có thể xảy ra do hoạt động điện bất thường trong não do khối u gây ra.
Chẩn đoán
Việc chẩn đoán ung thư não thứ phát hoặc di căn não bao gồm các tiêu chí cụ thể dựa trên đánh giá lâm sàng, chẩn đoán hình ảnh và tiền sử bệnh nhân. Dưới đây là các tiêu chí chính
Bác sĩ có thể nghi ngờ ung thư não thứ phát nếu bệnh nhân có các triệu chứng sau, đặc biệt là trong bối cảnh ung thư nguyên phát đã biết:
Một tiêu chí quan trọng để chẩn đoán ung thư não thứ phát là tiền sử bệnh ác tính nguyên phát của bệnh nhân. Khả năng di căn não tăng lên nếu:
Chẩn đoán hình ảnh rất quan trọng trong việc xác nhận sự hiện diện của di căn não. Các phương thức chẩn đoán hình ảnh sau đây thường được sử dụng:
Việc xác định nhiều khối u trong não là dấu hiệu rõ ràng của bệnh ung thư não thứ phát. Các khối u não nguyên phát thường xuất hiện dưới dạng tổn thương đơn độc, trong khi các khối u di căn thường xuất hiện dưới dạng nhiều tổn thương trên các vùng khác nhau của não.
Nếu chẩn đoán hình ảnh cho thấy khối u nhưng không xác nhận được nguồn gốc của nó, sinh thiết có thể cần thiết:
Chẩn đoán giai đoạn
Việc chẩn đoán và xác định giai đoạn ung thư não thứ phát chủ yếu dựa vào chẩn đoán hình ảnh và đánh giá lâm sàng:
Tiêu chuẩn phân giai đoạn dựa trên sự lan rộng của khối u
Các tiêu chí sau đây giúp xác định mức độ xâm lấn và di căn của bệnh trong hệ thần kinh trung ương (CNS):
Hệ thống phân giai đoạn ( Collaborative Staging System) cung cấp một khung mã hoá để mã hóa mức độ bệnh ở các khối u hệ thần kinh trung ương:
Mã số | Sự miêu tả |
|---|---|
10 | Khối u giới hạn ở một bán cầu |
40 | Khối u vượt qua đường giữa |
60 | Khối u xâm lấn các cấu trúc xung quanh (xương, mạch máu) |
70 | Các tế bào khối u lưu hành trong dịch não tuỷ |
95 | Không có bằng chứng về khối u nguyên phát |
Điều trị ung thư não thứ phát, hay di căn não, tập trung vào việc kiểm soát sự phát triển của khối u, giảm bớt các triệu chứng và cải thiện chất lượng cuộc sống của bệnh nhân. Kế hoạch điều trị được điều chỉnh dựa trên nhiều yếu tố khác nhau, bao gồm phân loại mô bệnh học và giai đoạn của bệnh ung thư nguyên phát, số lượng và vị trí của khối u não cũng như sức khỏe tổng thể của bệnh nhân. Dưới đây là các lựa chọn điều trị chính:
Tiên lượng
Tiên lượng cho bệnh ung thư não thứ phát hoặc di căn não thay đổi đáng kể dựa trên một số yếu tố, bao gồm loại ung thư nguyên phát, số lượng và vị trí di căn, sức khỏe tổng thể của bệnh nhân và các phương pháp điều trị nhận được.
Một số yếu tố ảnh hưởng đến tiên lượng bệnh ung thư não thứ phát:
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
