Bác sĩ: ThS.BS Dương Thị Thuỷ
Chuyên khoa: Nhi khoa
Năm kinh nghiệm: 15 năm
Một loạt các khối u ác tính có thể phát triển trong xoang cạnh mũi (hàm trên, xoang sàng, xoang bướm, xoang trán). Ung thư biểu mô tuyến và ung thư biểu mô tế bào vảy của xoang hàm trên và xoang sàng là những khối u thường gặp nhất.
Ung thư phát sinh trong xoang cạnh mũi rất hiếm, chiếm khoảng 3% các khối u ác tính ở đầu và cổ. Phần lớn các khối u này phát sinh trong xoang hàm trên, và phần lớn còn lại bắt đầu trong xoang sàng. Ung thư xoang bướm và xoang trán là cực kỳ hiếm. Ung thư xoang cạnh mũi thường gặp ở nam hơn nữ.
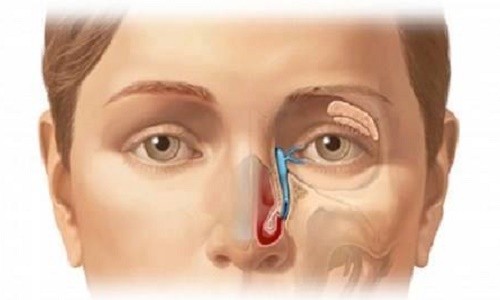
Ung thư phát sinh trong xoang cạnh mũi rất hiếm, chiếm khoảng 3% các khối u ác tính ở đầu và cổ.
Khoảng một nửa số khối u ác tính cạnh mũi là ung thư biểu mô tế bào vảy, và hầu hết phần còn lại là ung thư biểu mô tuyến, ung thư biểu mô tuyến hoặc ung thư biểu mô niêm mạc. Một loạt các khối u khác có thể bắt nguồn từ vùng này, bao gồm ung thư biểu mô không biệt hóa, u mạch, u cơ vân, u lympho, u nguyên bào thần kinh khứu giác (esthesioneuroblastomas), u ác tính da và u màng não.
Các khối u ác tính xoang cạnh mũi có xu hướng không có triệu chứng hoặc có các triệu chứng xoang mũi không đặc hiệu có thể bắt chước bệnh lành tính cho đến khi chúng xâm lấn các cấu trúc lân cận. Do đó, hầu hết bệnh nhân đã tiến triển bệnh vào thời điểm chẩn đoán được xác định.
Việc chẩn đoán bệnh ác tính xoang cạnh mũi cần sinh thiết khối bất thường để đánh giá mô học và xác định xoang cạnh mũi là vị trí phát sinh khối u.
Phương pháp phẫu thuật cắt bỏ tích cực vẫn là phương pháp điều trị chính. Các phương pháp tiếp cận phương thức kết hợp (xạ trị [RT], hóa trị liệu) đã được thêm vào để cải thiện khả năng kiểm soát tại chỗ cho những bệnh nhân có nguy cơ tái phát cao.
Nói chung, tỷ lệ sống sót tổng thể trong 5 năm khoảng 50% đã được báo cáo, với sự thay đổi đáng kể tùy thuộc vào giai đoạn và mô học. Các yếu tố liên quan đến tiên lượng tốt hơn bao gồm giai đoạn T thấp hơn, không có sự tham gia của hạch bạch huyết và ung thư biểu mô tuyến hơn là ung thư biểu mô tế bào vảy hoặc ung thư biểu mô không biệt hóa. Các khối u nguyên phát phát sinh trong xoang hàm trên có tiên lượng tốt hơn.
Nguyên nhân ung thư xoang cạnh mũi cho tới hiện nay chưa được làm rõ.
Các yếu tố nguy cơ liên quan đến bệnh sinh khối u xoang cạnh mũi bao gồm:

Khói thuốc lá, là một yếu tố nguy cơ chính của ung thư biểu mô tế bào vảy
Các khối u ác tính xoang cạnh mũi có xu hướng không có triệu chứng hoặc có các triệu chứng xoang mũi không đặc hiệu có thể bắt chước bệnh lành tính cho đến khi chúng xâm lấn các cấu trúc lân cận. Do đó, hầu hết bệnh nhân đã tiến triển bệnh vào thời điểm chẩn đoán được xác định.
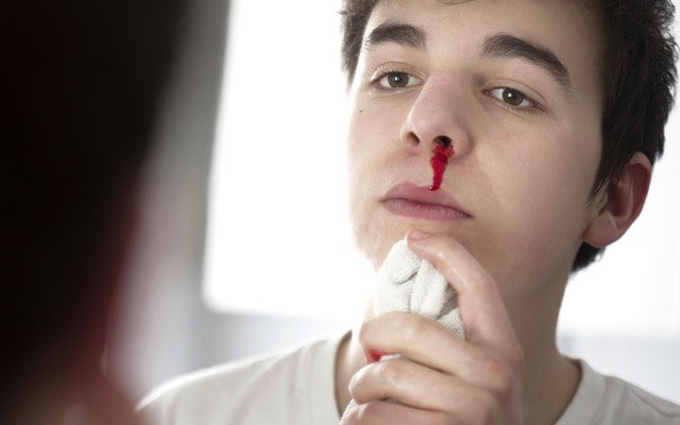
Các triệu chứng phổ biến nhất bao gồm đau mặt hoặc răng, tắc mũi và chảy máu cam
Các triệu chứng phổ biến nhất bao gồm đau mặt hoặc răng, tắc mũi và chảy máu cam. Khi các triệu chứng chảy nước mũi dai dẳng và chảy máu cam xảy ra ở bệnh nhân trên 40 tuổi,ung thư xoang cạnh mũi, tiền đình mũi hoặc vòm họng nên được đưa vào chẩn đoán phân biệt.
Các triệu chứng ít phổ biến hơn bao gồm bệnh lý thần kinh sọ (đặc biệt là các bất thường của cử động mắt hoặc loạn cảm giác dây tam thoa), viêm xoang mãn tính, phù mặt, giảm thị lực, nhức đầu, chảy mũi và giảm khứu giác. Bộ ba cổ điển của sự bất đối xứng trên khuôn mặt, khối u sờ thấy / có thể nhìn thấy trong khoang miệng và khối u trong mũi có thể nhìn thấy được xảy ra ở 40 - 60% bệnh nhân mắc bệnh tiến triển.
Các triệu chứng và dấu hiệu phụ thuộc vào vị trí liên quan và mức độ bệnh. Các cấu trúc xương giữa khoang mũi, xoang, ổ mắt và vòm sọ và ít có khả năng chống lại sự lây lan của ung thư.
Trong xoang sàng, các tổn thương tiến triển cục bộ có thể lan rộng vào hố sọ trước qua hoặc vào ổ mắt qua lớp xương sàng. Điều này có thể dẫn đến mất khứu giác hoặc di chuyển (thường lên trên và / hoặc ra ngoài) của nhãn cầu.
Trong xoang bướm, bệnh có thể trực tiếp kéo dài qua vách xương bên vào xoang hang nơi các dây thần kinh sọ III, IV, VI, V1 và V2 di chuyển. Nó cũng có thể xâm nhập hố sọ giữa trực tiếp hoặc qua dây thần kinh dưới ổ mắt. Những bệnh nhân bị ảnh hưởng có thể phàn nàn về nhìn đôi, nhìn mờ, chứng lồi mắt, dị cảm trong sự phân bố của dây thần kinh sinh ba, hoặc chứng khít hàm nếu cơ chân bướm bị xâm lấn. Việc tổn thương lan khoang miệng kém hơn cũng có thể gây ra tình trạng răng lung lay đau đớn.
Các biến chứng nghiêm trọng sau phẫu thuật liên quan đến việc cắt bỏ sọ có thể bao gồm viêm màng não, xuất huyết, nhiễm trùng và áp xe vết thương, rò rỉ dịch não tủy, tràn dịch não, chứng cứng khít hàm và mù lòa.
Các biến chứng nghiêm trọng của RT có thể xảy ra bao gồm hoại tử xương và hoại tử não, tỷ lệ mắc bệnh võng mạc do bức xạ có tương quan chặt chẽ với liều lượng bức xạ vào võng mạc.
- Biến chứng điều trị hóa chất: Nhiễm độc gan, độc tính trên đường tiêu hóa, thủy tinh thể, thần kinh, tủy xương…
- Biến chứng của bệnh thường là biến chứng do xâm lấn cơ quan lân cận: não, mắt, dây thần kinh sọ và đường thị giác.
Các yếu tố liên quan đến ung thư xoang cạnh mũi bao gồm:

Ô nhiễm không khí là một trong những nguyên nhân gây bệnh
- Tránh phơi nhiễm với bụi da, dệt, bụi gỗ và formaldehyde.
- Trong nhà máy xí nghiệp này cần đảm bảo thông khí, nồng độ bụi cho phép. Công nhân cần được thăm khám, kiểm tra sức khỏe định kỳ.
- Tránh hút thuốc lá, và tránh tiếp xúc với khói thuốc lá.
- Nhiễm vi rút u nhú ở người (HPV) là một yếu tố nguy cơ, nên tiêm phòng HPV, quản lý những đối tượng nhiễm HPV là điều cần thiết.
Đánh giá ban đầu
- Việc chẩn đoán bệnh ác tính xoang cạnh mũi cần sinh thiết khối bất thường để đánh giá mô học và xác định xoang cạnh mũi là vị trí phát sinh khối u. Nếu nghi ngờ có tổn thương cạnh mũi, tiền sử và khám sức khỏe nên chú ý đến các dấu hiệu và triệu chứng (chẳng hạn như tổn thương dây thần kinh sọ) do sự xâm lấn ổ mắt hoặc nền sọ liên quan.
Khả năng tiếp cận giải phẫu hạn chế của các xoang cạnh mũi gây khó khăn cho việc chẩn đoán sớm. Nội soi tai mũi họng nói chung là cần thiết để lấy sinh thiết chẩn đoán mô và đánh giá mức độ bệnh tại chỗ, trừ khi có khối u nhô vào mũi hoặc khoang miệng. Việc kiểm tra và sinh thiết đầy đủ có thể yêu cầu gây mê toàn thân.
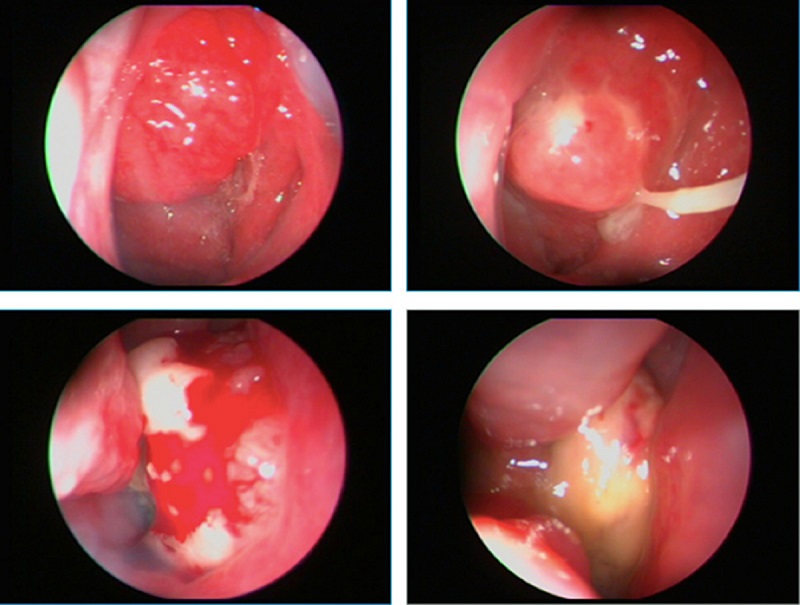
Việc chẩn đoán bệnh ác tính xoang cạnh mũi cần sinh thiết khối bất thường để đánh giá mô học và xác định xoang cạnh mũi là vị trí phát sinh khối u
Giai đoạn
- Nghiên cứu hình ảnh cung cấp thông tin quan trọng cho việc lập kế hoạch điều trị và phân giai đoạn. Thông thường, cả chụp cắt lớp vi tính (CT) và chụp cộng hưởng từ (MRI) đều được thực hiện và bổ sung cho nhau trong việc đánh giá mức độ bệnh và phân biệt khối u với nhiễm trùng. CT cung cấp định nghĩa vượt trội về xâm lấn xương, trong khi MRI cho phép mô tả mô mềm vượt trội và cho phép đánh giá các dây thần kinh sọ, đặc biệt khi chúng có liên quan đến bệnh.
Di căn hạch khu vực là không phổ biến với bệnh ở giai đoạn đầu chỉ giới hạn trong xoang. Các hạch hầu họng là nơi di căn đầu tiên của hệ bạch huyết đối với các khối u ác tính xoang. Các hạch khu vực khác thường có liên quan là các hạch quanh tai, mức độ 1B và mức độ 2. Tỷ lệ liên quan đến hạch bạch huyết tăng lên khi các khối u phát triển xâm lấn sang các vị trí lân cận, đặc biệt là xâm lấn vào khoang miệng. Điều thú vị là phần lớn cho thấy tỷ lệ liên quan đến hạch bạch huyết cổ với T2 hơn là các khối u T3 hoặc T4 của mô học tế bào vảy. Phát hiện này là do giai đoạn duy nhất của ung thư xoang hàm trên, trong đó các tổn thương T2 là những tổn thương kéo dài đến khẩu cái cứng hoặc khoang mũi. Những khu vực này có đám rối bạch huyết phong phú hơn và hoạt động giống như ungthư khoang miệng, với tỷ lệ di căn bí ẩn cao hơn.
Di căn xa là không phổ biến. Phổi, gan và xương là những vị trí liên quan thường xuyên nhất khi di căn xa xảy ra sau khi điều trị hoặc được chẩn đoán. Chụp CT ngực có thể được coi là chỉ định lâm sàng, trong khi chụp cắt lớp phát xạ positron (PET) / CT nên được xem xét đối với bệnh giai đoạn III hoặc IV.
Không có thử nghiệm ngẫu nhiên nào xác định phương pháp điều trị tối ưu cho ung thư cạnh mũi vì sự hiếm gặp của các khối u này và do tính không đồng nhất của chúng về cả mô học và vị trí xuất phát.
Cách tiếp cận được mô tả ở đây phù hợp với các hướng dẫn của Mạng lưới Ung thư Toàn diện Quốc gia (NCCN).
Phẫu thuật là một trong những biện pháp điều trị hữu hiệu
Ung thư xoang cạnh mũi thường xâm lấn cục bộ sớm và có xu hướng tái phát cục bộ cao. Tỷ lệ tái phát cục bộ sau khi cắt bỏ là cao khi không có xạ trị sau phẫu thuật (RT), ngay cả khi việc cắt bỏ ban đầu được cho là đã hoàn tất.
Phẫu thuật
- Phẫu thuật cắt bỏ được chỉ định cho tất cả các ung thư biểu mô tuyến có thể phẫu thuật và ung thư biểu mô tế bào vảy phát sinh trong xoang hàm trên hoặc xoang sàng (T1 đến T4), bất kể tình trạng hạch.
Việc cắt bỏ thường bị hạn chế bởi sự liên quan của khối u có thể dẫn đến tổn thương các cấu trúc quan trọng như mắt, não và dây thần kinh sọ. Những tiến bộ trong kỹ thuật phẫu thuật đã dẫn đến việc tái tạo chức năng tốt hơn và cải thiện chất lượng cuộc sống và quyết định có phẫu thuật hay không phụ thuộc vào sự cân bằng giữa tỷ lệ sống, bệnh tật và chức năng.
Cắt bỏ qua nội soi
- Những tiến bộ trong kỹ thuật phẫu thuật đã dẫn đến việc sử dụng ngày càng nhiều các phương pháp tiếp cận nội soi có hướng dẫn bằng hình ảnh để cắt bỏ các khối u xoang mũi. Những kỹ thuật này đã thay thế phần lớn các phương pháp tiếp cận mở ở nhiều trung tâm phẫu thuật. Các phương pháp nội soi này có thể mang lại những lợi thế đáng kể về tần suất biến chứng phẫu thuật thấp hơn. Chống chỉ định đối với phương pháp nội soi đơn thuần bao gồm các khối u có sự tham gia rộng rãi của màng cứng hoặc mở rộng vào các mô mềm ở mặt hoặc thần kinh sọ.
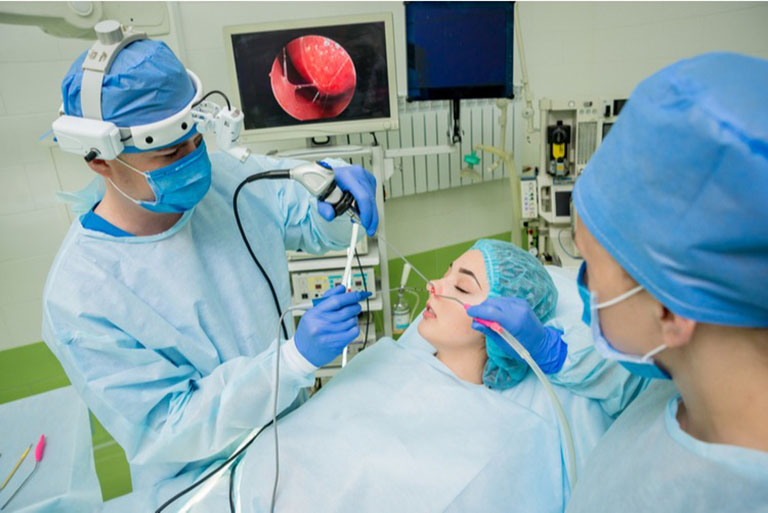
Phương pháp tiếp cận nội soi có hướng dẫn bằng hình ảnh để cắt bỏ các khối u xoang mũi
Phẫu thuật tái tạo
- Mục tiêu của phẫu thuật và tái tạo phục hình là thay thế hình thức và chức năng của các khuyết tật nền sọ mặt và trước do phẫu thuật gây ra.
Xạ trị
- Ung thư xoang cạnh mũi có xu hướng tái phát cục bộ cao nếu không có RT sau phẫu thuật, ngay cả khi việc cắt bỏ ban đầu được cho là đã hoàn tất. Mặc dù không có thử nghiệm ngẫu nhiên, RT sau phẫu thuật được sử dụng rộng rãi và có hiệu quả trong việc giảm tỷ lệ tái phát tại chỗ. Việc sử dụng RT như liệu pháp chính mà không cần phẫu thuật thường được giới hạn ở những bệnh nhân mắc bệnh không thể cắt bỏ cũng như những người không đủ điều kiện về mặt y tế cho cuộc phẫu thuật lớn.
Những tiến bộ trong kỹ thuật RT đã dẫn đến sự phát triển của các kỹ thuật có tính tuân thủ cao cho phép cung cấp các liều bức xạ điều trị tới các khối u xoang cạnh mũi trong khi giảm thiểu liều bức xạ tới các mô bình thường chưa được phân giải.
Các kỹ thuật được sử dụng rộng rãi bao gồm RT ba chiều và RT điều chế cường độ. Chiếu xạ hạt tích điện (chùm proton, ion cacbon) có thể cung cấp thêm lợi thế để cung cấp liều tối đa khối u trong khi giảm thiểu bức xạ đến võng mạc và não. Tuy nhiên, không có so sánh tiền cứu và dữ liệu trong các phân tích hồi cứu này thường sử dụng các kỹ thuật RT cũ hơn.
Hóa trị và xạ trị đồng thời là một lựa chọn thay thế cho RT đơn thuần ở những bệnh nhân mắc bệnh không thể cắt bỏ hoặc có các đặc điểm tiên lượng xấu (thâm nhiễm quanh màng cứng, biên độ dương tính).
Hóa trị
- Hóa trị đã được kết hợp như một thành phần của liệu pháp đa phương thức với RT và / hoặc phẫu thuật theo nhiều cách khác nhau. Tuy nhiên, không có thử nghiệm ngẫu nhiên nào ở bệnh nhân ung thư xoang cạnh mũi, và không có kết luận chắc chắn nào có thể được đưa ra về tác động của hóa trị liệu đối với kết quả.
Dựa trên kết quả của các bệnh ung thư đầu và cổ có vảy khác, cách tiếp cận của chúng tôi là xem xét bổ sung hóa trị liệu vào RT ở hai cơ sở: đối với liệu pháp không thể cắt bỏ nhưng có mục đích chữa bệnh ở những bệnh nhân có tình trạng hoạt động tốt và trong bối cảnh hậu phẫu với biên dương hoặc khối u mở rộng thêm.
Xử trí hạch cổ
- Di căn hạch cổ là không phổ biến khi có biểu hiện. Bóc tách cổ và RT sau phẫu thuật được khuyến cáo cho tất cả các bệnh nhân có liên quan đến hạch cổ, khi biểu hiện hoặc sau đó, nếu tái phát xảy ra ở các hạch bạch huyết vùng cổ.
Bệnh tái phát và di căn
- Bệnh nhân mắc bệnh tái phát theo khu vực được điều trị bằng liệu pháp đa mô thức, bao gồm cắt bỏ, tái thông, đồng thời hóa trị và RT. Bệnh di căn xa thường được điều trị bằng hóa trị liệu đơn thuần. Không có đủ dữ liệu để phân biệt việc quản lý những bệnh nhân này với cách xử trí của các trường hợp ung thư đầu và cổ khác.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
