Bác sĩ: ThS.BSCKII Trịnh Thị Nga
Chuyên khoa: Chuyên khoa Cơ xương khớp
Năm kinh nghiệm: 6 năm
Viêm cơ cốt hóa (Myositis Ossificans- MO) là một tổn thương lành tính, trong đó có sự phát triển của mô mềm dẫn đến hình thành xương trong cơ. Nó có thể ảnh hưởng đến bất kỳ vị trí nào trên cơ thể con người, thường gặp tại hông, khuỷu tay, cổ tay. Từ năm 1905, Jones và Morgan đã quan sát thấy các khối u hình thành sau chấn thương và đưa ra câu hỏi và bản chất của khối này. Năm 1913, Coley báo cáo về 3 trường hợp tương tự viêm cơ cốt hóa song chưa phân biệt được với sarcome cơ. Năm 1923, thuật ngữ viêm cơ cốt hóa ra đời và đã có nhiều thay đổi về định nghĩa bệnh.
Hình ảnh minh họa viêm cơ cốt hóa.
Triệu chứng lâm sàng của viêm cơ cốt hóa đa dạng, song biểu hiện phổ biến nhất là một khối cơ sưng nóng, phát triển nhanh, đau nhiều. Trong trường hợp điển hình, các khối này khởi phát đột ngột, triệu chứng rầm rộ. Hai tuần kể từ khi khởi phát, viêm cơ cốt hóa sẽ biểu hiện đặc điểm mô bệnh học cho phép chẩn đoán xác định và chẩn đoán phân biệt. Ở giai đoạn đầu dễ bị chẩn đoán nhầm với sarcome phần mềm (khối u ác tính).
Sinh lý bệnh của sự hình thành viêm cơ cốt hóa chưa được hiểu đầy đủ. Quá trình này có sự biệt hóa không phù hợp của các nguyên bào sợ thành các tế bào tạo xương. Các nghiên cứu gần đây chứng minh rằng sự hình thành xương ngoài mô xương phụ thuộc vào quá trình chuyển đổi nội mô - trung mô. Tổn thương phần mềm và xương gây ra một đợt viêm cục bộ, dẫn đến giải phóng các cytokine (protein di truyền hình thái xương và yếu tố tăng trưởng biến đổi). Các cytokine này hoạt động trên các tế bào nội mô mạch máu của phần mềm và khiến chúng trải qua quá trình chuyển đổi nội mô-trung mô. Các tế bào gốc trung mô có nguồn gốc từ nội mô này có thể biệt hóa thành tế bào sụn hoặc nguyên bào xương khi tiếp xúc với môi trường giàu chất viêm. Tế bào sụn sau đó sẽ trải qua quá trình hình thành xương nội mạc trong mô ngoài xương.
Viêm cơ cốt hóa tiến triển qua 3 giai đoạn theo sinh lý bệnh.
- Giai đoạn cấp tinh: Kéo dài 1 tuần. Các tế bào trung mô tiết chất nền myxoid (một dạng chất nhầy), nguyên bào sợi tăng sinh nhiều khiến tổn thương gần giống u xơ. Trong giai đoạn sớm này, nếu sinh thiết các tổn thương không điển hình sẽ khó phân biệt với các bệnh lý khác.
- Giai đoạn bán cấp: Kéo dài khoảng 10 ngày. Các nguyên bào sợi biệt hóa thành nguyên bào xương ở ngoại vi của vùng myxoid ban đầu, tổn thương giống giả xương.
- Giai đoạn muộn (giai đoạn trưởng thành): Thường từ tuần thứ 3 trở đi. Vùng ngoại vi tổn thương bắt đầu sản sinh xương. Giai đoạn này sinh thiết sẽ thấy tổn thương 3 vùng riêng biệt: (1) trung tâm bao gồm các nguyên bào sợi tăng sinh nhanh chóng với các vùng xuất huyết và cơ hoại tử; (2) vùng trung gian hoặc vùng giữa được đặc trưng bởi các nguyên bào xương với quá trình hình thành xương chưa trưởng thành và các đảo sụn do quá trình hóa xương bao bọc; (3) vùng ngoại vi bao gồm xương trưởng thành, thường được ngăn cách tốt với mô xung quanh bởi mô sợi myxoid. Sau đó, đến tuần thứ ba đến tuần thứ tư, tình trạng vôi hóa và dịch hóa xuất hiện bên trong khối.
- Chấn thương là nguyên nhân chính gây viêm cơ cốt hóa (chiếm 60-70%).
- Không do chấn thương: Nhiễm trùng, bỏng, rối loạn thần kinh cơ, bệnh ưa chảy máu (thiếu hụt yếu tố IX), uốn ván, lạm dụng thuốc, tiêm truyền tại chỗ không đúng cách.
- Không rõ nguyên nhân
Có thể thay đổi tùy từng người bệnh. Người bệnh thường có chấn thương trước đó hoặc những chấn thương nhỏ lặp đi lặp lại. Thường gặp ở nam giới trẻ tuổi.
a. Xét nghiệm
Mặc dù chưa có xét nghiệm máu nào đủ giá trị chẩn đoán viêm cơ cốt hóa, song có một số mối liên quan có giá trị trong chẩn đoán phân biệt cũng như tiên lượng và theo dõi điều trị. Các xét nghiệm cần làm khi nghi ngờ viêm cơ cốt hóa bao gồm: tổng phân tích tế bào máu ngoại vi, máu lắng, chỉ số viêm CRP, men cơ, phosphatase kiềm, calci.
- Xét nghiệm tế bào máu thường bình thường.
- Chỉ số viêm (máu lắng, CRP) thường tăng, thậm chí tăng cao trong giai đoạn cấp tính thể hiện tình trạng viêm, sau đó giảm dần.
- Nồng độ phosphatase kiềm bình thường trong 3 tuần đầu, sau đó sẽ tăng khi quá trình tạo xương tại tổn thương tiến triển, đạt đỉnh ở 10 tuần và trở về bình thường sau 18 tuần. Nồng độ phosphatase không được dùng để xác định sự trưởng thành hoặc hoạt động của một tổn thương dạng xương bởi có những trường hợp phosphatase kiềm bình thường mặc dù tổn thương đang hoạt động.
- Nồng độ calci thường bình thường, đôi khi có thể giảm nhẹ thoáng qua.
- Men cơ (CK) có giá trị tiên lượng diễn biến và mức độ nghiêm trọng của bệnh. CK tăng càng cao có nghĩa tổn thương càng lớn và có xu hướng phát triển mạnh.
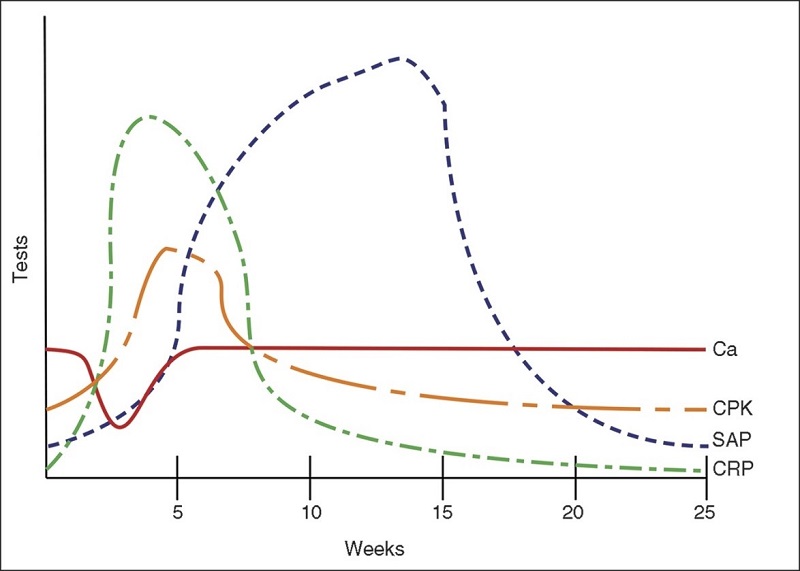
Các xét nghiệm trong viêm cơ cốt hóa. Ca (calci máu), CPK (men cơ CK), SAP (phosphatase kiềm), CRP (protein phản ứng viêm C)
Nguồn: Viêm cơ cốt hóa. JAAOS - Tạp chí của Học viện phẫu thuật chỉnh hình Hoa Kỳ (10): 612-622, tháng 10 năm 2015.
b. Mô bệnh học
Viêm cơ cốt hóa đôi khi có thể chẩn đoán qua triệu chứng lâm sàng và tổn thương vôi hóa ngoại vi trên Xquang, song giải phẫu bệnh cận lâm sàng hết sức cần thiết cho người bệnh.
- Sinh thiết có thể thực hiện theo nhiều phương pháp. Sinh thiết mở (phẫu thuật) và sinh thiết kín dưới hướng dẫn chẩn đoán hình ảnh (qua kim sinh thiết). Chọc hút tế bào học bằng kim nhỏ đã được báo cáo là không có khả năng chẩn đoán và không thể loại trừ sarcoma ở bệnh nhâm viêm cơ cốt hóa.
- Sinh thiết mở cho phép đánh giá tổn thương về mặt đại thể, lấy được lượng mô bệnh nhiều hơn đảm bảo kết quả giải phẫu bệnh chính xác hơn. Tuy nhiên, đây là phương pháp xâm lấn nhiều, có những tai biến nhất định. Do đó, có thể cân nhắc phương pháp sinh thiết bằng kim dưới hướng dẫn siêu âm hoặc cắt lớp vi tính vẫ chính xác mà không xâm lấn nhiều.
Dựa theo sinh lý bệnh, tiến triển mô bệnh học của bệnh nhân viêm cơ cốt hóa qua 3 giai đoạn. Giai đoạn đầu là tổn thương tập trung các nguyên bào sợi chưa trưởng thành, chuyển sản trung mô. Giai đoạn này khó phân biệt với sarcoma. Giai đoạn thứ hai là tổn thương biểu hiện sự biệt hóa hỗn hợp xương- sụn. Giai đoạn trưởng thành có các xương trưởng thành ở ngoại vi.
Một tổn thương trưởng thành của viêm cơ cốt hóa có các đặc điểm sau:
- Hình ảnh đại thể: Một lớp vỏ mỏng dạng xương bao phủ vùng trung tâm màu xám đỏ, mềm, kích thước thường từ 3-6cm.
- Hình ảnh vi thể: Viêm cơ cốt hóa đặc trưng với mô hình 3 lớp. Ở trung tâm: mô nguyên bào sợi tăng sinh, vi xuất huyết mô kẽ, có thể có hoạt động phân bào. Vùng trung gian và các xương chưa trưởng thành xen lẫn mô nguyên bào sợi. Ở ngoại vi là các phiến xương trưởng thành.
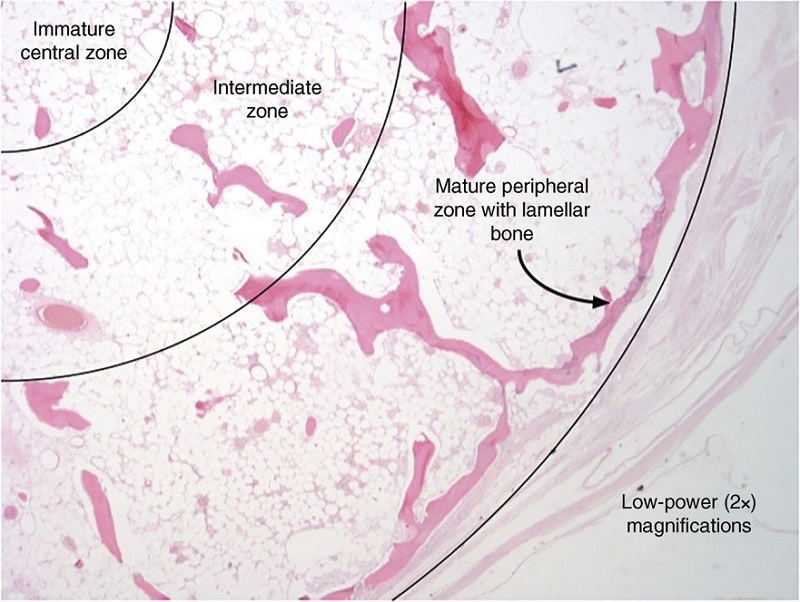
Hình ảnh mô bệnh học viêm cơ cốt hóa khi được nhuộm HE độ phóng đại 2 với cấu trúc 3 lớp: trung tâm, trung gian và ngoại vi
Nguồn: Viêm cơ cốt hóa. JAAOS - Tạp chí của Học viện phẫu thuật chỉnh hình Hoa Kỳ (10): 612-622, tháng 10 năm 2015.
c. Chẩn đoán hình ảnh
Siêu âm là phương pháp chỉ định đầu tay để đánh giá các tổn thương phần mềm. Đây là phương pháp dễ thực hiện, chi phí thấp, không ăn tia, cho nhiều ý nghĩa. Siêu âm có giá trị phân biệt tổn thương dạng nang hoặc dạng đặc, có vai trò chẩn đoán sớm sự hình thành xương dị hình. Hình ảnh viêm cơ cốt hóa đặc trưng trên siêu âm được mô tả có 3 vùng đồng tâm: vùng giảm âm bên ngoài bao quanh tổn thương, vùng tăng âm ở giữa tương ứng với vành vôi hóa, vùng giảm âm trung tam tương ứng với mô nguyên bào sợi trung tâm. Tuy nhiên, siêu âm phụ thuộc vào kinh nghiệm của người làm, và đôi khi hình ảnh có thể nhầm lẫn với các tổn thương khác. Đây là phương pháp cần thiết nhưng không phải quan trọng nhất trong chẩn đoán viêm cơ cốt hóa.
Viêm cơ cốt hóa thông thường có thể chẩn đoán bằng X-quang, song hình ảnh chỉ điển hình ở giai đoạn trưởng thành (khi hình thành tổ chức xương bên ngoài) và cần có sự tương xứng với lâm sàng. Trong 2 tuần đầu tiên, hình ảnh X-quang có thể bình thường hoặc đôi khi có phản ứng màng xương, có thể thấy một khối mô mềm trên Xquang. Từ tuần thứ 3, Xquang nhận biết được hình ảnh vôi hóa. Đầu tiên vôi hóa mờ, vô định hình rồi kết bông, nốt vôi hóa có xu hướng ngoại vi và tiếp tục trưởng thành tạo một vành ngoại vi vôi hóa ở tuần 6 đến tuần 8. Các tổn thương vôi hóa đôi khi dính với xương nên cần phân biệt với tổn thương u xương.
Cộng hưởng từ là phương pháp cận lâm sàng tốt nhất để đánh giá các khối mô mềm. Viêm cơ cốt hóa thường được chẩn đoán bằng MRI song cần loại trừ một số tổn thương khác như sarcoma phần mềm, áp xe phần mềm trong một số trường hợp. Trong giai đoạn cấp, khi máu tụ thường xuất hiện, viêm cơ cốt hóa có biểu hiện cường độ tín hiệu không đồng nhất trên vùng có tín hiệu cao tại T1, tăng tín hiệu trên T2. Khi các tổn thương tiến triển, mô hình xương dạng phiến rõ ràng với tín hiệu thấp trên thất các các xung.
CT là phương thức tốt nhất để xác định tổn thương vôi hóa theo vùng và có thể được chẩn đoán trước khi vôi hóa đặc trưng có thể phát hiện được bằng X quang. Trong giai đoạn đầu, CT cho thấy mô mềm bị phù nề hoặc khối mô mềm giảm tỷ trọng mà không có vôi hóa kèm theo. Điển hình là vành ngoại vi ngày càng bị vôi hóa khi nó trưởng thành. Vùng sáng trung tâm thường là vùng cơ lân cận. Tuy nhiên, nếu mô hình khoanh vùng ngoại vi không rõ ràng, có thể khó chẩn đoán viêm cơ cốt hóa chỉ bằng CT.
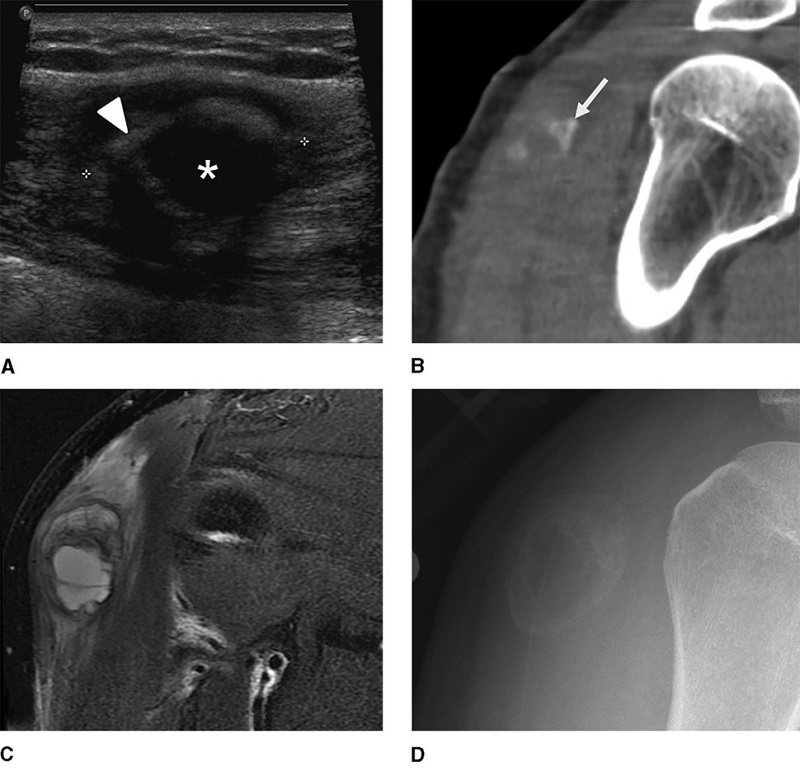
Hình ảnh viêm cơ cốt hóa. A: Siêu âmB. Cắt lớp vi tínhC. Cộng hưởng từD. Xquang.
Nguồn: Viêm cơ cốt hóa. JAAOS - Tạp chí của Học viện phẫu thuật chỉnh hình Hoa Kỳ (10): 612-622, tháng 10 năm 2015.
Chẩn đoán viêm cơ cốt hóa thường dựa vào tiền sử của bệnh nhân (có chấn thương), triệu chứng lâm sàng và chẩn đoán hình ảnh cũng như sinh thiết phần mềm.
Giải phẫu bệnh vẫn là tiêu chuẩn vàng để chẩn đoán. Một số trường hợp không sinh thiết được bác sĩ chẩn đoán dựa vào lâm sàng và chẩn đoán hình ảnh.
Chẩn đoán phân biệt
- Đa phần điều trị viêm cơ cốt hóa là điều trị không phẫu thuật. Mục tiêu điều trị là giảm triệu chứng và phục hồi chức năng cho bệnh nhân.
- Nghỉ ngơi, hạn chế vận động mạnh, tập vận động nhẹ nhàng, chườm mát.
- Vật lý trị liệu
- Thuốc chống viêm không steroid (NSAIDs): Thuốc có tác dụng giảm tình trạng viêm, giảm đau cho bệnh nhân. Người bệnh viêm cơ cốt hóa đáp ứng tốt với NSAIDs. Lựa chọn NSAIDs cần chú ý bệnh lý nền của người bệnh để tránh các tác dụng không mong muốn.
- Điều trị phẫu thuật được chỉ định cho các trường hợp viêm cơ cốt hóa thất bại với điều trị nội khoa. Mục tiêu của phẫu thuật là cải thiện chức năng và giảm đau cho người bệnh. Phẫu thuật giúp cắt bỏ phần tổ chức viêm, đặc biệt những trường hợp tổ chức này gây chèn ép các cấu trúc thần kinh và mạch máu liên quan.
- Một số trường hợp có nguy cơ tái phát trở lại, đặc biệt có chấn thương sau đó.
Sau chấn thương cơ cần bất động tương đối trong 3-7 ngày, nghỉ ngơi, chườm mát. Có thể dùng nạng để giảm tải cho vùng chấn thương. Tránh vật lý trị liệu tích cực trong thời gian đầu. Tập chuyển động nhẹ nhàng, từ thụ động đến chủ động.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
