Bác sĩ: ThS.BSNT Trần Tiến Tùng
Chuyên khoa: Truyền nhiễm
Năm kinh nghiệm: Hơn 6 năm kinh nghiệm
Corona virus là một họ virus lớn, khoảng hơn 300 chủng, có thể gây nhiễm khuẩn hô hấp ở người và nhiều loài động vật khác như dơi, chuột, lợn, mèo, động vật hoang dã như chồn cáo,… Một số biến chủng của Corona virus lây từ động vật sang người có thể gây bệnh lý nặng, nguy cơ tử vong cao như hội chứng hô hấp cấp tính nặng (SARS, năm 2003), hội chứng hô hấp Trung Đông (MERS năm 2012).
Cuối tháng 12 năm 2019, xuất hiện chùm ca bệnh viêm phổi lạ đầu tiên tại Vũ Hán - Trung Quốc, có liên quan đến chợ hải sản Huanan, nguyên nhân xác định ban đầu là một chủng virus mới thuộc họ Corona virus. Từ đó virus lây lan cho nhiều bệnh nhân tại các khu vực, quốc gia khác trên thế giới. Đến 30/01/2020, Tổ chức Y tế Thế giới (WHO) tuyên bố viêm phổi do virus trên là tình trạng khẩn cấp về sức khỏe toàn cầu. Đến 11/02/2020, WHO chỉ định tên virus là SARS CoV-2 và tên bệnh là Covid-19.

Ngày 30/01/2020, Tổ chức Y tế Thế giới (WHO) tuyên bố viêm phổi do virus trên là tình trạng khẩn cấp về sức khỏe toàn cầu.
Tính đến thời điểm tháng 06 năm 2021, trên thế giới có hơn 172.000.000 ca mắc và tử vong hơn 3.700.000 người, ở Việt Nam nói riêng có hơn 8000 ca nhiễm và tử vong 49 bệnh nhân. Số ca mắc Covid-19 và số ca nhiễm ngày càng tăng trong khi đó virus gây tổn thương đường hô hấp trên và dưới, lây lan nhanh.
Hiện tại, các biện pháp điều trị chủ yếu là điều trị hỗ trợ, chưa có thuốc kháng virus nào được chứng minh hiệu quả tối ưu nhất trên lâm sàng. Nhiều quốc gia trên thế giới đã nghiên cứu và sử dụng vắc xin đặc hiệu cho SARS CoV-2, đã đạt được những bước tiến cụ thể. Tuy nhiên, tình hình dịch bệnh Covid-19 vẫn còn đang diễn biến phức tạp và thay đổi từng ngày.
SARS CoV-2 thuộc nhóm 2b β-coronavirus với bộ gen RNA khoảng 25-32 kilobases, cấu trúc gồm ít nhất 11 khung đọc mở (ORF). Virus có 4 protein cấu trúc chính là protein gai (S), protein vỏ (E), protein màng (M) và protein nucleocapsid (N); protein phi cấu trúc quan trọng là RdRp (NA phụ thuộc RNA polymerase) có độ bảo tồn cao.
Khi virus xâm nhập vào tế bào vật chủ, SARS CoV-2 sử dụng ACE2 làm thụ thể, gắn lên các tế bào niêm mạc đường hô hấp. Virus ổn định tốt ở nhiệt độ khoảng 4 độ C, còn nguyên sau 14 ngày và tồn lưu trên nhiều loại vật liệu như giấy, gỗ, quần áo, khẩu trang phẫu thuật,… Ở 70 độ C, virus bị bất hoạt sau 5 phút, ở 56 độ C, virus bị bất hoạt sau 30 phút.
Nhiễm SARS Cov-2 triệu chứng lâm sàng rất đa dạng, có thể từ không có triệu chứng hoặc viêm đường hô hấp trên nặng đến nhiễm trùng toàn thân, viêm phổi nặng, ARDS, suy đa cơ quan, từ vong.
+ Thời kỳ ủ bệnh: Thời điểm tính từ khi phơi nhiễm do căn nguyên đến khi có triệu chứng lâm sàng đầu tiên, từ 2 – 14 ngày, trung bình từ 5 – 7 ngày.
+ Thời kỳ khởi phát: Triệu chứng có thể hay gặp là sốt, ho khan, mệt mỏi, đau họng, đau cơ. Ít gặp hơn là nghẹt mũi, chảy nước mũi, nôn, tiêu chảy, mất khứu giác,…
+ Thời kỳ toàn phát:
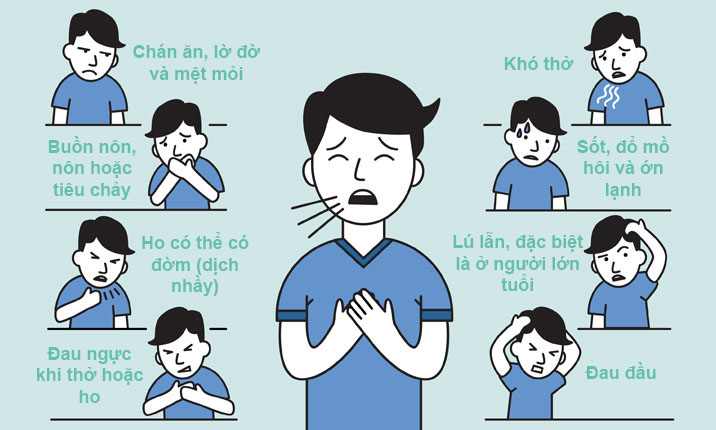
Triệu chứng nhiễm SARS Cov-2
+ Thời kỳ hồi phục: Nếu không có diễn biến nặng, thường sau khoảng 1 tuần đến 10 ngày, bệnh dần đi vào giai đoạn hồi phục và khỏi bệnh.
Nhiễm Covid-19 ở một số đối tượng đặc biệt
+ Trẻ em: Các triệu chứng lâm sàng thường nhẹ, hay gặp như sốt và ho, viêm phổi. Một số trẻ mắc Covid-19 có biểu hiện đa cơ quan như sốt, tổn thương da, niêm mạc, suy giảm chức năng tim, tăng men tim, suy tuần hoàn,….
+ Phụ nữ có thai: Chưa có bằng chứng về sự khác biệt lâm sàng ở phụ nữ mang thai.
- Công thức máu: Bạch cầu đôi khi giảm số lượng hoặc đa số bình thường, bạch cầu lympho thường giảm hay gặp ở trường hợp nặng, diễn biến xấu.
- Một số marker viêm như CRP, procalcitonin đa số là bình thường hoặc đôi khi tăng nhẹ, trường hợp tăng cao có thể bội nhiễm vi khuẩn.
- Men gan có thể tăng nhẹ ở một số bệnh nhân.
- Suy chức năng các cơ quan, rối loạn đông máu, tăng D-dimer, rối loạn điện giải và toan kiềm gặp ở những bệnh nhân nặng.
- Đa số X-quang ngực thẳng bình thường ở những bệnh nhân không có triệu chứng hoặc viêm đường hô hấp nhẹ, hoặc giai đoạn đầu của bệnh.
- Người bệnh có tổn thương đường hô hấp dưới, khoảng 75% tổn thương phổi ở hai bên. Tổn thương có thể là tổn thương kẽ, hình mờ đông đặc hoặc kính mờ lan tỏa, một số người bệnh có hình ảnh lát đá. Tổn thương chủ yếu từ ngoại vi vào đến trung tâm, thường ở thùy dưới. Nếu có ARDS, tổn thương nặng tiến triển nhanh. Các dấu hiệu khác như hình ảnh hang, tràn dịch, tràn khí màng phổi không phổ biến.
Dựa vào các triệu chứng trên, bệnh Covid-19 được phân thành các mức độ lâm sàng như không có triệu chứng, mức độ nhẹ (viêm đường hô hấp trên cấp), mức độ vừa (viêm phổi), mức độ nặng có viêm phổi nặng, mức độ nguy kịch khi có ARDS, nhiễm khuẩn huyết, sốc nhiễm khuẩn, nhồi máu phổi, rối loạn ý thức,…
Một số biến chứng của Covid-19 như: Hội chứng suy hô hấp cấp tiến triển ARDS, nhiễm khuẩn huyết và sốc nhiễm khuẩn, suy đa phủ tạng, nhồi máu phổi, rối loạn ý thức,…
SARS CoV-2 dễ dàng phát tán qua đường hô hấp, qua các giọt dịch tiết kích thước khoảng 1-500 micron, giọt lớn > 100 micron rơi ở khoảng cách > 1,8m, giọt nhỏ < 10 µm lơ lửng hàng giờ và hàng ngày, di chuyển xa theo nguồn gió. Virus tồn tại lâu trên bề mặt. Do đó, các con đường lây truyền là
+ Lây truyền qua giọt bắn: Khi người bệnh nói chuyện, hắt hơi, ho phát tán các giọt bắn. Khoảng cách lây truyền khoảng 1,8 m. Mật độ virus trong giọt bắn giảm dần theo khoảng cách và số lượng virus trong các giọt bắn giảm dần theo thời gian.
+ Lây truyền qua bề mặt.
+ Lây truyền qua đường không khí: Thường xảy ra trong không gian kín, thông gió không đủ. Các hạt aerosol có thể tồn tại lâu trong không khí. Môi trường ở các đơn vị ICU, khoa Cấp cứu có nguy cơ lây qua aerosol cao.

Đường lây truyền virus SARS Cov-2
Bất kỳ đối tượng nào cũng có thể nhiễm SARS CoV-2. Một số đối tượng nguy cơ mắc Covid-19 cao hơn như
+ Sống, làm việc, đến, đi,qua các khu vực dịch tễ có bệnh Covid-19 trong khoảng thời gian 14 ngày.
+ Tiếp xúc gần đối với các trường hợp đang mắc Covid-19 hoặc có các triệu chứng nghi ngờ bệnh trong khoảng 14 ngày trước khi có biểu hiện lâm sàng. Tiếp xúc gần xảy ra ở trong gia đình, nơi làm việc, cơ sở chăm sóc y tế, trên các phương tiện giao thông,….
+ Người bệnh: Phải đeo khẩu trang khi đến thăm khám, vệ sinh đường hô hấp, phải được phân loại và khám tại các phòng khám cách ly khi có chỉ định.
+ Áp dụng các biện pháp phòng ngừa chuẩn
+ Áp dụng các biện pháp phòng ngừa bổ sung theo đường lây truyền: Thiết lập buồng bệnh cách ly, thông gió đầy đủ, các giường bệnh nên được đặt cách nhau ít nhất > 2 m, nhân viên y tế tuân thủ chặt chẽ phòng hộ cá nhân, thực hiện các thủ thuật, phẫu thuật trong phòng thông gió đầy đủ, sử dụng các loại khẩu trang có thể lọc hạt tốt nhất như N95, FFP2, …
+ Thiết lập các hướng dẫn chẩn đoán và điều trị sớm, xây dựng các kịch bản đối phó với dịch bệnh, tập huấn, hướng dẫn, giám sát các biện pháp phòng ngừa.

Thực hiện nghiêm túc 5K của Bộ Y tế.
Các nhà khoa học đã và đang nghiên cứu rất nhiều loại vắc xin Covid-19. Tình hình dịch Covid-19 diễn biến phức tạp và gây hậu quả nghiêm trọng, một số vắc xin Covid-19 đã được WHO cho phép lưu hành sau khi đã có bằng chứng về tính hiệu quả và an toàn của vắc xin. Hiện nay tại Việt Nam đang nghiên cứu và thử nghiệm vắc xin Covid-19 được sản xuất tại Việt Nam và hi vọng trong tương lại sẽ được tiêm chủng cho nhiều đối tượng hơn. Trước tình hình thực tế, Bộ Y tế đã cấp phép tiêm chủng vắc xin Covid-19 AstraZeneca cho một số nhóm đối tượng. Dự kiến trong năm 2021, Việt Nam sẽ có thêm 1 số vắc xin phòng Covid-19 khác như Pfizer, Moderna, Sputnik V,…
Chẩn đoán người bệnh mắc Covid-19 dựa vào yếu tố dịch tễ, lâm sàng và xét nghiệm.
+ Dịch tễ: Tiếp xúc gần với các bệnh nhân được chẩn đoán nhiễm Covid-19 hoặc có triệu chứng nghi ngờ nhiễm Covid-19; có yếu tố liên quan đến các vùng dịch tễ được công bố.
+ Lâm sàng: Triệu chứng đã mô tả trên
+ Cận lâm sàng: Xét nghiệm hỗ trợ và các xét nghiệm chẩn đoán căn nguyên
Xét nghiệm chẩn đoán căn nguyên: test nhanh kháng nguyên, kháng thể, xét nghiệm sinh học phân tử
- Test nhanh kháng nguyên SARS CoV-2: Phát hiện trực tiếp kháng nguyên của virus, đã được FDA cấp phép, độ nhạy và độ đặc hiệu thấp hơn với với xét nghiệm RT-PCR, trong giai đoạn đầu của bệnh khi có tải lượng virus cao, độ nhạy càng cao. Khi xét nghiệm dương tính cần làm RT PCR để khẳng định chẩn đoán.
- RT PCR (Real time PCR): Là xét nghiệm dùng để chẩn đoán nhiễm SARS CoV-2. Cơ chế phát hiện các gen RNA của virus. Bệnh phẩm thường là bệnh phẩm đường hô hấp ( dịch tỵ hầu, dịch họng, bệnh phẩm đường hô hấp dưới), bệnh phẩm khác như phân,…. RT PCR dương tính cao trong tuần đầu tiên sau khi khởi phát triệu chứng, bắt đầu giảm dần ở tuần thứ 3 và dần dần không phát hiện được. Ở 1 số bệnh nhân, đặc biệt người bệnh diễn biến nặng, ngoài 3 tuần vẫn có thể dương tính. Tuy nhiên RT PCR chỉ phản ánh sự hiện diện của RNA của virus, không khẳng định là virus sống.

MEDLATEC là đơn vị y tế tư nhân đầu tiên tại miền Bắc được Bộ Y tế cấp phép thực hiện xét nghiệm khẳng định SARS-CoV-2 theo phương pháp Real time PCR
- Xét nghiệm huyết thanh: Kỹ thuật ELISA phát hiện kháng thể SARS CoV-2 IgM, IgG. Tuy nhiên xét nghiệm chỉ phản ánh tình trạng nhiễm bệnh hiện tại hoặc trong quá khứ khi cơ thể sinh miễn dịch. FDA và CDC không khuyến cáo sử dụng xét nghiệm huyết thanh học làm cơ sở duy nhất để chẩn đoán Covid-19.
- Phân lập và nuôi cấy virus: Mất nhiều thời gian.
Theo hướng dẫn của Bộ Y tế năm 2021: Người bệnh nhiễm Covid-19 khi có xét nghiệm dương tính với virus bằng kỹ thuật RT PCR tại các cơ sở y tế được bộ Y tế cho phép khẳng định.
Cần chẩn đoán phân biệt Covid-19 với các bệnh viêm đường hô hấp cấp do các nguyên nhân khác. Ở người bệnh có diễn biến nặng cần phân biệt với căn nguyên khác hoặc tình trạng bệnh mạn tính đi kèm.
- Đối với người bệnh nghi ngờ cần cần cách ly và theo dõi riêng, làm ngay xét nghiệm để chẩn đoán.
- Đối với người bệnh mắc Covid-19: Điều trị hỗ trợ và triệu chứng là chủ yếu, chưa có các thuốc điều trị đặc hiệu tối ưu.
+ Chế độ nghỉ ngơi, dinh dưỡng, bù nước, điện giải,…
+ Vệ sinh đường hô hấp
+ Hạ sốt bằng paracetamol 10-15 mg/kg/ lần, mỗi lần cách nhau ít nhất 4-6 tiếng
+ Giảm ho bằng một số thuốc thông thường
+ Theo dõi và phát hiện dấu hiệu nặng
+ Suy hô hấp nhẹ và vừa: Nằm đầu cao, thông thoáng đường thở. Thở oxy gọng mũi, oxy mask. Mục tiêu là ở người lớn Sp02 từ 90%, phụ nữ có thai từ 92-95%
+ Suy hô hấp nặng: Tùy vào tình trạng từng người bệnh, có thể áp dụng thở CPAP, HFNO, BiPAP nếu các liệu pháp oxy trên không đáp ứng mục tiêu. Khi người bệnh diễn biến nặng hơn và nguy kịch, có bất thường về huyết động, ý thức, suy đa tạng không áp dụng phương pháp này.
Điều trị suy hô hấp cho người bệnh mắc Covid-19.
Thông khí nhân tạo xâm nhập: Đáp ứng với biện pháp trên thất bại. Đặt ống nội khí quản phải chú ý phòng lây nhiễm. Ban đầu có thể bắt đầu với thở kiểm soát thể tích với Vt 6-8 ml/kg, tần số 12 – 16 lần/phút, I/E = 1/2, PEEP 5 cm H20 nhằm đạt mục tiêu Pa02 > 65 mmHg. Nếu không hiệu quả cân nhắc thở máu theo ARDS Network. Khi thở máy ECMO V-V nếu thở máy ARDS không hiệu quả.
Một số thuốc đã được thử nghiệm như thuốc ức chế sao chép ngược như Aluvia, thuốc kháng virus khác như Remdesivir, HCQ,… tuy nhiên hiện nay vẫn chưa có thuốc điều trị đặc hiệu SARS CoV-2.
+ Hiện nay không có khuyến cáo sử dụng kháng sinh thường quy cho tất cả người bệnh có biểu hiện viêm đường hô hấp.
+ Sử dụng kháng sinh theo kinh nghiệm, lựa chọn phổ kháng sinh, đường dùng thích hợp đối với bệnh nhân viêm phổi, nhiễm khuẩn huyết, nhiễm trùng thứ phát khác.
+ Không khuyến cáo sử dụng thường quy
+ Dựa vào tiến triển lâm sàng, tổn thương phổi, nhiễm khuẩn huyết, có thể sử dụng dexamethasone, methylprednisolone,… thời gian tùy từng người bệnh.
+ Lọc máu ngoài cơ thể: Chỉ định khi có ARDS hoặc/ và nhiễm khuẩn huyết nặng mà không đáp ứng với các biện pháp điều trị khác.
+ Immunoglobuline tĩnh mạch (IVIG): Cân nhắc sử dụng trên cơ sở cá thể hóa người bệnh
+ Dự phòng biến chứng: Nhiễm trùng thứ phát, viêm phổi liên quan đến thở máy, huyết khối tĩnh mạch, nhiễm trùng catheter, loét do tỳ đè, viêm dạ dày, xuất huyết tiêu hóa,....
1. “ Hướng dẫn chẩn đoán và điều trị Covid-19”, Bộ Y tế, 2021.
2. WHO. Q&A on coronaviruses (COVID-19) 2020 17 April.
3. “Hướng dẫn phòng, chống dịch Covid-19 tại cộng đồng trong trạng thái bình thường mới”, Bộ Y tế, 2020.
4. CDC, Coronavirus Disease 2019.
5. Balasubramanian Ganesh, Thangarasu Rajakumar, Epidemiology and pathobiology of SARS-CoV-2 (COVID-19) in comparison with SARS, MERS: An updated overview of current knowledge and future perspectives”, Clin Epin Epidemiol Glob Health, 2021 April-June; 10: 100694
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
