Bác sĩ: BS. Nguyễn Phương Dung
Chuyên khoa: Tai mũi họng
Năm kinh nghiệm: 10 năm kinh nghiệm
Viêm tại giữa tiết dịch (VTGTD) là một bệnh phổ biến ở trẻ em. Trong vài thập niên gần đây, bệnh lý viêm tai giữa tiết dịch được phát hiện ngày càng nhiều hơn nhờ sự phát triển của nhĩ lượng đồ. Tại Mỹ, hàng năm có 2,2 triệu lượt bệnh nhân được chấn đoán VTGTD với chi phí trực tíếp và gián tiếp dành cho bệnh lý này lên đến 4 tỉ đô la mỗi năm.
VTGTD kéo dài nếu không được điều trị đúng sẽ gây các di chứng nặng nề về tai giữa và hình thành ngôn ngữ, nhất là ở trẻ nhỏ < 2 tuổi. Đây là một gánh nặng cho gia đình và xã hội, vì nó ảnh hưởng đến khả năng hình thành ngôn ngữ của trẻ (nếu xảy ra trong giai đoạn sớm) cũng như khả năng giao tiếp, học tập ... của trẻ. Do đó cần phải điều trị bệnh một cách thích hợp và kịp thời.
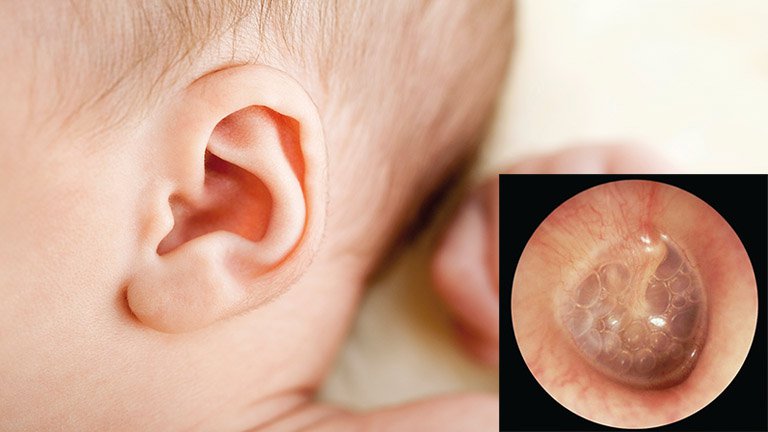
VTGTD kéo dài nếu không được điều trị đúng sẽ gây các di chứng nặng nề về tai giữa và hình thành ngôn ngữ, nhất là ở trẻ nhỏ < 2 tuổi
Viêm tai giữa tiết dịch là một tình trạng có dịch mạn tính ở trong tai giữa, và thường không có triệu chứng cơ năng hay thực thế của một tình trạng viêm cấp tính với đặc điểm: viêm và dị sản biểm mô tai giữa, kết hợp với ứ dịch tai giữa mà không có dấu hiệu hay triệu chứng của nhiễm trùng cấp tính. Đây là sự tồn tại của thanh dịch hoặc dịch nhày trong hòm tai từ 3 tháng trở lên, với điều kiện màng nhĩ đóng kín.
Cho đến nay, việc điều trị viêm tai giữa tiết dịch vẫn còn chưa được thống nhất trên thế giới cũng như trong nước, trong đó không thể không nhắc đến vai trò quan trọng của ống thông khí.
Dịch tễ học
Tần suất
Theo Kock & Dennison(1974) VTGTD là bệnh phố biến nhất đối với các bác sĩ nhi khoa Tần suất VTGTD vào khoảng 10-20% ở trẻ chưa đến tuổi đi học (chiếm 90% số trẻ mắc bệnh, thường nhất là từ 6 tháng đến 4 tuổi) và giảm thấp hơn ở trẻ em lứa tuổi học đường. Trong một nghiên cứu của Tos và cộng sự ở Đan Mạch (1982): chọn ngẫu nhiên 288 trẻ 4 tuổi thì phát hiện 32% trẻ có triệu chứng VTGTD ít nhất là một lần trong thời gian theo dõi 1 năm.
Phẫu thuật đặt ống thông nhĩ trong điều trị VTGTD là một trong những phẫu thuật ngoại khoa phổ biến nhất được thực hiện ở trẻ em dưới gây mê (Bluestone,1984). Hàng năm có khoảng 1 triệu trẻ em ở Mỹ được đặt ống thông nhĩ.
Tuổi
VTGTD phổ biến nhất ở trẻ từ 1-7 tuổi, tần suất đỉnh gặp ở trẻ 1-4 tuổi là 10-25%. Tần suất VTGTD ở các nhóm trẻ khỏe manh khác là 1-17%, ở người lớn không quá 1%.
Theo một nghiên cứu khoa học về Tình hình viêm tai giữa thanh dịch ở trẻ mẫu giáo tại TP Cần Thơ năm 2013-2014 cho thấy tỉ lệ VTGTD ở lứa tuổi này là 19,7%. Tức là trung bình 5 trẻ thì có 1 trẻ bị VTGTD. Điều đó cho thấy nếu chúng ta không phát hiện và can thiệp sớm cho trẻ, việc giải quyết hậu quả của Viêm tai giữa thanh dịch sẽ mang đến gánh nặng về tài chính lẫn nhận thức cho xã hội.
Phân bố theo mùa
- VTGTD thường xảy ra vào những tháng mùa động và mùa thu hơn là mùa hè. Ở nước ta, nghiên cứu cắt ngang của Nhan Trừng Sơn và cộng sự thực hiện trên 3.300 trẻ (6.598 tai) từ 6 tháng-10 tuổi ở hai quận nội và ngoại thành thuộc thành phố Hồ Chí Minh, vào hai mùa khô và mùa mưa. Kết quả thu được: tần suất chung VTGTD là 7,1%, trong đó đỉnh cao nhất ở 2 tuổi là 22%, và tần suất cao hơn đáng kế trong mùa mưa so với mùa khô. Không có khác biệt đáng kể về tần suất mắc bệnh giữa hai quận nội và ngoại thành.
Lối sống
Trẻ có điều kiện sống khó khăn, không được chăm sóc về y tế có tỷ lệ mắc bệnh cao hơn. Mặt khác tỷ lệ trẻ sống trong môi trường ô nhiễm, trong gia đình hút thuốc lá cũng những yếu tố nguy cơ dẫn đến bệnh. Theo nghiên cứu của BV Tai mũi họng Cần Thơ năm 2013-2014 tỷ lệ trẻ bị VTGTD sống trong môi trường hút thuốc lá thụ động là 53%

Trẻ có điều kiện sống khó khăn, không được chăm sóc về y tế có tỷ lệ mắc bệnh cao hơn
Yếu tố bẩm sinh
Trẻ có bất thường bẩm sinh như: trẻ có khe hở vòm khẩu cái, hở hàm ếch, lưỡi gà chẻ đôi..trẻ bị Dowm, hội chứng Apert..Trẻ có rối loạn chức năng lông chuyển bẩm sinh hay bị trào ngược dạ dày thực quản cũng là những yếu tố nguy cơ dễ bị bệnh.
Nguyễn nhân gây bệnh
Nguyên nhân chủ yếu thường gặp do nhiễm trùng đường hô hấp trên hoặc rối loạn chức năng vòi nhĩ
Nhiễm trùng đường hô hấp
Nhiễm trùng đường hồ hấp trên là yếu tố rất quan trọng, nó gây ra tắc mũi và dẫn đến giảm thông khí tai giữa và gây áp lực âm trong tai giữa. Niêm mạc tăng tiết gây ra tích tụ chất nhầy ở vòm mũi họng, từ đó thúc đẩy nhiễm trùng ở niêm mạc của vòi nhĩ, gây nên tắc bên trong lòng vòi nhĩ, và gia tăng nhiễm trùng niêm mạc tai giữa. Các yếu khác ảnh hưởng đến nhiễm trùng đường hô hấp trên bao gồm tình trạng vệ sinh kém, bui, khói thuốc lá, dị ứng, VA phì đại,.
Rối loạn chức năng của vòi nhĩ
Rối loạn chức năng của vòi nhĩ được hầu hết các tác giả công nhận và xem là yếu tố quan trọng trong sinh bệnh học của VTGTD, đặc biệt ở những trẻ không có tiền căn viêm tại giữa cấp trong thời gian gần. Tắc vòi nhĩ chức năng hay cơ học dẫn đến áp lực âm trong tai giữa, khi kéo dài sẽ gây VTGTD.
Trẻ em dễ bị bệnh lý viêm tai giữa nói chung, viêm tai giữa tiết dịch nói riêng so với người lớn là do:
- Vòi nhĩ trẻ em ngắn và nằm ngang hơn so với người lớn nên dễ xảy ra hiện tượng trào ngược dịch tiết từ vòm mũi họng vào tai giữa, nhất là trẻ em thường ở tư thế nằm ngửa. Cơ căng màn khẩu cái ít hoạt động hiệu quả hơn so với người trưởng thành, nên khả năng tự điều chỉnh áp lực tai giữa ở trẻ em kém hơn người lớn.
- Trẻ em dễ bị viêm nhiễm đường hô hấp trên gây nghẹt mũi, viêm tắc vòi nhĩ. Nhất là ở lứa tuổi mấu giáo-học đường
- Bệnh lý VA ở trẻ em.
Miễn dịch học
Niềm mạc tại giữa có hệ thống miễn dịch dịch thể giống như niêm mạc đường hô hấp. Vai trò của miễn dịch vẫn còn đang được tranh cãi, chưa rõ ràng.
Trào ngược dạ dày thực quản
Trào ngược dạ dày thực quản được xem là nguyên nhân trong một số bệnh lý tai mũi họng như viêm thanh quản mạn, viêm mũi xoang, viêm tai giữa,..Một số nghiên cứu đã chỉ ra sự hiện diện của pepsin protein trong dịch tai giữa của bệnh nhân VTGTD, Điều này cho thấy trào ngược dạ dày thực quản có vai trò trong sinh bệnh học của VTGTD, tuy nhiên cần được nghiên cứu thêm.
Vi sinh học
Trước kia VTGTD được coi là vô trùng. Tuy nhiên gần đây 30-50% trường hợp cấy được vi khuẩn trong dịch tai giữa. các nhóm trường gặp như S.pneumoniae, H.influenza, M.catarrhalis và Streptococcus nhóm A. Nhóm ít gặp hơn như S.aureus, B.catarrhalis, và một vài vi khuẩn khá
Triệu chứng lâm sàng
Triệu chứng toàn thân và cơ năng
Chẩn đoán chính xác được VTGTD không phải là dễ. VTGTD còn được gọi là viêm tai yên lặng (silent otitis), điều này đặc biệt đúng ở trẻ nhỏ. 40-50% trẻ và cả cha mẹ của trẻ không nhận thấy có triệu chứng nào đáng kể, mặc dù trẻ mắc bệnh. Không có các dấu hiệu toàn thân nên làm chậm trễ chẩn đoán, dẫn đến chậm phát triển lời nói và ngôn ngữ của trẻ.
Cha mẹ có thể mang trẻ đi khám vì nghi nghe kém do thấy trẻ kém tập trung hoặc vì thấy trẻ nghe kém thật sự. Nghe kém thường dẫn đến chậm nói ở trẻ nhỏ. Ở trẻ lớn biểu hiện bằng nói to, lúc nào cũng điều chỉnh âm thanh lớn mới nghe rõ, học hành kém, nhất là môn chính tả, tập đọc, ngoại ngữ,.. Có thể phát hiện bằng khám sàng lọc định kỳ nghe kém tại trường học, nhưng có thể bị bỏ qua nhất là nếu chỉ nghe kém một tai. Trẻ nhỏ biểu hiện bằng chậm nói, đối với trẻ nhỏ hơn thì biểu hiện là không đáp ứng thích hợp với kích thích âm thanh như quay đầu không chính xác về hướng âm thanh phát ra,...

Cha mẹ có thể mang trẻ đi khám vì nghi nghe kém do thấy trẻ kém tập trung hoặc vì thấy trẻ nghe kém thật sự
Trẻ lớn: có cảm giác khó chịu trong tai, đau tai nhẹ từng lúc, hay có cảm giác đẩy tai, có khi ù tai. Trẻ nhỏ thì biểu hiện các triệu chứng này bằng cách kéo tai, có khi để lại vết trầy xước, hoặc có rối loạn về giấc ngủ. Một số trẻ có biểu hiện rối loạn thăng bằng, hoặc ở trang thái hay bị bứt rứt.
Triệu chứng thực thể
Khám tai bằng đèn soi tai có bơm hơi là một phương tiện chẩn đoán rất quan trọng, là một chuẩn mực bằng vàng, dù ngày nay có nhiều phương tiện hiện đại giúp đánh giá.
Màng nhĩ, tai giữa và vòi nhĩ. Dấu hiệu bất động màng nhĩ khi bơm hơi là dấu hiệu có giá trị và quan trọng nhất trong chẩn đoán (Bluestone và Shurin, 1981). Với một bác sĩ TMH có kinh nghiệm thì nó là một phương tiên chẩn đoán vừa có độ nhạy cảm và vừa có độ chuyên biệt khá cao . Theo Cantekin và công sự (1980), độ chính xác trong chuẩn đoán của phương tiện này là 88% ở tai có dịch và 76% ở tai không có dịch.
a. Vị trí: phồng, co lõm, túi co lõm, sụp lõm, đầy. Thường gặp là màng nhĩ lõm nhẹ do áp suất âm cũng như do dịch tai giữa, mấu ngắn xương búa nhô rõ lên và cán xương búa có vẻ như ngắn lại. Có khi màng nhĩ co lõm nhiều, dính sát vào thành trong hòm nhĩ.
b. Màu sắc: bình thường màng nhĩ trong suốt, bóng, màu xám nhạt, có thể nhìn thấy được các mốc giải phẫu. Trong VTGTD: màng nhĩ bị mờ, dày, mất độ trong suốt không thấy được các mốc giải phẫu bên trong; dịch thanh dịch và nhầy có thể cho màng nhĩ màu hổ phách; dịch mủ có thể cho màng nhĩ màu trắng đục kèm theo tăng sinh mạch máu ở màng căng; dịch loại hỗn hợp thì cho màng nhĩ màu xám đục thì khá thường gặp. Ngoài ra, màng nhĩ còn có thể có màu xanh và trước kia thường được gọi là màng nhĩ xanh vô căn (Shambaugh, 1929). Sự hiện diện của bóng nước hay mực nước hơi trong hòm nhĩ thì ít gặp hơn.
c. Độ di động của màng nhĩ: giảm hay mất đi, hoặc chỉ di động ra ngoài dưới áp suất âm là do dịch tai giữa hay do áp suất âm của tai giữa.
Dấu hiệu mất tam giác sáng trong VTGTD: hoàn toàn không có giá trị trong chân đoán (Bluestone, 1982).
Nhĩ lượng đồ
Nhĩ lượng đồ là phương tiện giúp đánh giá khách quan tình trạng của tai giữa mà không cần đòi hỏi trẻ phải hợp tác tốt lúc đo. Theo Paradise và cộng sự 1976, nhĩ lượng đồ là thử nghiệm chấn đoán chính xác nhất. Phối hợp giữa khám tai bằng đèn soi tai có bơm hơi và nhĩ lượng đồ giúp việc chấn đoán đạt độ chính xác rất cao: có độ nhạy cảm đến 97% và độ chuyên biệt đến 90% (theo Cantekin EF, 1989). Nhĩ lượng đồ còn dùng trong theo dõi kết quả điều trị VTGTD.
Nhĩ lượng đồ có dạng type C (áp suất tai giữa âm) trong giai đoạn sớm của VTGTD, và type B dạng đồi (có dịch trong tai giữa) trong giai đoạn sau.
Luôn phải đối chiếu với khám lâm sàng và nhĩ lực đồ.
Thính lực đồ
Điếc dẫn truyền ở mức độ nhẹ có thể là phát hiện đầu tiên của VTGTD. Nhưng việc đo thính lực riêng nó không phải là một phương pháp sàng lọc chính xác để xác định dịch tai giữa, vì nghe kém do VTGTD thường dao động.
Biến chứng
VTGTD nếu không được điều trị thích hợp và kịp thời sẽ gây ra các biến chứng và di chứng.
Nghe kém
Nghe kém do VTGTD thì dao động. 90% trẻ VTGTD điếc dẫn truyền từ 16-40 dB. Tuy nhiên, ở một thời điểm, 49% trẻ VTGTD có thể nghe tốt ở ngưỡng nghe 20dB. Nghe kém dù là nhẹ và dao động có thể ảnh hưởng lên ngôn ngữ và sự phát triển trí tuệ của trẻ nhỏ, do nó xảy ra trong thời kỳ hình thành ngôn ngữ ở trẻ.
Sụp lõm tai giữa, viêm tai giữa dính và cholesteatoma
Màng nhĩ bị co lõm về phía ụ nhô và xương con do áp lực của tai giữa
- Sụp lõm tai giữa (middle ear atelectasis): khoang tai giữa bị xóa mất nhưng màng nhĩ chưa dính vào thành trong hòm nhĩ, và lớp niêm mạc lót trong hòm nhĩ còn nguyên vẹn.
- Viêm tai giữa dính (adhesive otitis): khi lớp niêm mạc của tai giữa dày lên cùng với sự sụp lõm màng nhĩ tạo nên hiện tượng dính của màng nhĩ vào ụ nhô hay chuỗi xương con, và bề mặt niêm mạc hòm nhĩ không còn.
Không phải tất cả các trường hợp VTGTD đều phát triển thành sụp lõm tai giữa; trong đa số trường hợp màng nhĩ đều có khuynh hướng đề kháng lại sự co lõm vào trong ở một mức độ nào đó. Người ta cho rằng các đợt viêm cấp lặp đi lặp lại làm cho màng nhĩ yếu và mỏng đi, thuận lợi cho sư sụp lõm. Sade và Berco (1976) chứng minh có sự hủy hoại lớp collagen của màng nhĩ đối với các trường hợp này.
Nếu hiện tượng co lõm nặng, khu trú sẽ tạo ra túi co lõm, thậm chí là thủng nhĩ. Túi co lõm, đặc biệt ở góc sau trên có thể tạo cholesteatoma hoặc hủy xương con, hoặc cả hai.
Xơ nhĩ
Xơ nhĩ thường xảy ra ở giai đoạn cuối của quá trình viêm, đó là sự thoái hóa collagen, hyalin hóa, và cuối cùng là sự lắng đọng canxi thành mảng. Do đó xơ nhĩ có thể là dấu hiệu của lành bệnh và thường thấy ở 1/2 sau của màng nhĩ. Xơ nhĩ được thấy trong VTGTD có đặt ống thông nhĩ nhiều hơn là không đặt ống. Tỉ lệ xơ nhĩ là 10-20% VTGTD hai bên không đặt ống.
Điếc tiếp nhận
Là biến chứng rất hiếm gặp, thường do viêm mê nhĩ hoặc có thể do VTG cấp hơn là VTGTD. Điếc tiếp nhận đột ngột hay tiến triển ở trẻ VTGTD phải nghĩ đến dò ngoại dịch bẩm sinh.

Điếc tiếp nhận là biến chứng rất hiếm gặp, thường do viêm mê nhĩ hoặc có thể do VTG cấp hơn là VTGTD
Ảnh hưởng lên sự phát triển của các thông bào xương chũm
Trẻ VTGTD được nhận thấy là kém phát triển thông bào xương chũm hơn là trẻ bình thườngNhiều quan niệm cho rằng: hiện tượng viêm mạn dẫn đến sự tạo xương trong tai giữa và xương chũm và do đó làm giảm kích thước các thông bào xương chũm.
Rối loạn thăng bằng, chóng mặt
Thường ít gặp, nhất là ở trẻ em, hay gặp ở người lớ
Mục đích điều trị:
- Phục hồi lại thông khí bình thường ở tai giữa
- Giải phóng lượng dịch ứ đọng, từ đó khôi phục được thính lực
- Ngăn ngừa các đợt viêm tai giữa cấp và biến chứng
Điều trị nội khoa không phẫu thuật
Điều trị VTGTD chỉ nên được xem xét nếu dịch trong tai giữa tiếp tục tồn tại sau hơn 2-3 tháng.
Việc chuyến từ theo dõi sang điều trị tích cực hơn căn cứ vào sự xuất hiện các triệu chứng sau:
a) Giảm thính lực nhiều, ảnh hưởng đến sự phát triển của ngôn ngữ và sự tiếp thu học tập của trẻ.
b) Khó chịu, vật vã, trằn trọc, gãi dụi tại, nhiều nhất là về đêm.
c) Viêm tai giữa thường xuyên, chiếm tổng cộng thời gian vài tháng trong 1 năm.
d) Chóng mặt hay loạng choạng.
e) Xơ nhĩ hay hình thành túi co lõm.
f) Bệnh lý tai giữa với xơ dính hay tổn thương đến chuỗi xương con.
g) Viêm nhiễm đường hô hấp trên kèm theo: viêm xoang, việm amidan, viêm VA,...
Trong điều trị VTGTD, có nhiều biện pháp được khuyến cáo bao gồm:
Kháng sinh
Cần điều trị kháng sinh, đặc biệt ở bệnh nhân chưa từng dùng kháng sinh và ở các đợt viêm cấp. Nhưng không nên dùng kháng sinh kéo dài. Kháng sinh sử dụng như kháng sinh dùng trong viêm tai giữa cấp amoxicillin, cefaclor, amoxiclav, cotrimoxazol, erythromycin/sulfasoxazol, cefixime và cefuroxime axetil.
Kháng histamine-co mạch thông mũi (nasal decongestant)
Vai trò của thuốc chưa rõ ràng, còn gây tranh cãi, nhất là ở trẻ không có Cơ địa dị ứng. Theo thăm dò của Hội Tai mũi Họng Hoa Kỳ 1982 thì 91% bác sĩ TMH cho rằng đây là thuốc hiệu quả trong điều trị VTGTD. Tuy nhiên theo hướng dẫn điều trị VTGTD của hội TMH Mỹ năm 2004, thì loại thuốc này không có vai trò trong điều trị VTGTD.
Corticoid toàn thân
Corticoid không có hiệu quả lâu dài và không được khuyến cáo dùng thường quy trong điều trị VTGTD, cần cân nhắc trước bệnh nhi.
Kháng sinh liệu pháp kèm hay không kèm corticoid: không hiệu quá trong điều trị kéo dài, nhưng trong một số trường hợp nó là chọn lựa điều trị nhờ hiệu quả ngắn hạn của nó, đó là trường hợp mà cha mẹ trẻ không muốn điều trị phẫu thuật. Trong trường hợp này thì trẻ được điều trị nội khoa một đợt từ 10-14 ngày.
Nghiệm pháp Valsalva và thông vòi nhĩ hằng tuần.
Có thể giúp cải thiện trong trường hợp VTGTD do áp lực, tuy nhiên với những trường hợp VTGTD mạn tính thì các nghiệm pháp này không có hiệu quả.
Thuốc tan đàm
Thuộc tan đàm (acetyl cystein, bromhexin hydrochloride, carbocystein) có nhiều hứa hẹn đặc biệt là trong trường hợp dịch tại giữa là nhầy, tuy nhiên vẫn chưa được nghiên cứu đầy đủ.
Điều trị dị ứng
Điều trị dị ứng cho trẻ có cơ địa di ứng chiếm khoảng 25%, ở những bệnh nhân này VTGTD loại thanh dịch như là một phần của biểu hiện di ứng đường hỗ hấp trên. Điều trị bao gồm thuốc kháng dị ứng (chlorpheniramine, alimemazine, loratadine,cetirizine,.) và điều trị tổng quan: tiếp xúc với môi trường, giải mẫn cảm và chế độ ăn.
Điều trị phẫu thuật
Bệnh nhân bị VTGTD mạn tính kéo dài, đáp ứng kém hay không đáp ứng với điều trị nội khoa cần phải được can thiệp bằng phẫu thuật: trích rạch màng nhĩ và có hay không đặt ống thông nhĩ. Đặc biệt vai trò quan trọng của ống thông khí được nhấn mạnh trong việc thiết lập không khí nhân tạo cho tai giữa, giúp cân bằng áp lực giữa 2 phía của màng nhĩ, thiết lập lại chức năng dẫn lưu của vòi nhĩ. Có nhiều loại ống thông nhĩ với kích thước, hình dạng, và vật liệu khác nhau được nghiên cứu và sử dụng. Nhờ ống thông nhĩ, sự thông khí tai giữa sẽ diễn ra trong một thời gian dài làm phục hồi niêm mạc tai giữa bị tăng sản hay chuyển sản (thường gặp trong bệnh lý viêm tai giữa tiết dịch). Thời gian lưu ống trong màng nhĩ: tùy thuộc vào loại ống và đây là yếu tố quan trọng cần được xem xét trước khi đặt. Ông kích thước càng nhỏ và loa trong càng nhỏ thì càng dễ rớt ra, Nhóm ống có thời gian lưu trong màng nhĩ ngắn (short-term ventilation tube) có thời gian trung bình 3 -18 tháng, dùng cho bệnh nhân được đặt ống lần đầu. Ống có thời gian lưu trong màng nhĩ lâu (long-term ventilation tube) như ống T và cánh bướm có thời gian lưu trên 2 năm, dùng cho bệnh nhân bị tái phát sau lần đặt ống đầu tiên hoặc dùng đặt lần đầu cho bệnh nhân có bất thường về hình dạng sọ mặt, chẻ vòm, u vòm,...
Chỉ định đặt ống thông nhĩ:
- Viêm tai giữa tiết dịch liên tục kéo dài >= 2 - 3 tháng không đáp ứng với điều trị nội khoa.
- Viêm tại giữa tiết dịch với màng nhĩ thoái hóa nhiều, teo, có túi co lõm, co lõm, sụp lom.
- Viêm tại giữa tiết dịch với điếc dẫn truyền quan trọng làm ảnh hưởng đến sự phát triển ngôn ngữ hay học tập của trẻ.
- Viêm tại giữa tiết dịch tồn tại với thời gian tống cộng hơn 6 tháng trong 1 năm.
Nạo VA
Nạo VA giúp cải thiện chức năng vòi Eustachi do:
- Giải quyết sự tắc mũi và tắc nghẽn cơ học vòi Eustachi khi VA quá phát
- Loại trừ nơi chứa vi khuẩn tiềm tàng do VA được bao bọc bởi màng sinh học nên kháng sinh khó xâm nhập được vào.
Phẫu thuật cắt amidan không đóng vai trò gì trong điều trị VTGTD.
TÀI LIỆU THAM KHẢO
1. Nhan Trừng Sơn, “Viêm Tai Giữa tiết dịch””, Tai Mũi Họng tập 1 trang 516-530
2. “Viêm Tai Thanh Dịch” – BSNT Nguyễn Linh Chi Bệnh viện Tai Mũi Họng Trung Ương
3. Huỳnh Khắc Cường (1998),”Viêm tai giữa và Cholesteatoma”, Bài Giảng Tai Mũi Họng, 100-121.
4. Nhan Trừng Sơn, Đặng Hoàng Sơn, Nguyễn Văn Đức, “Tình hình viêm tại gữa tiết dich ở trẻ em tại miền Nam Việt nam” - Tạp chí Y học TP.HCM số đặc biệt hội nghị khoa học khoa Y lần XVII, Phụ bản số 4, Tập 1, 22-24.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
