Tin tức
Gây mê: Cơ chế tác dụng của thuốc và các phương pháp gây mê phổ biến
- 10/04/2023 | Mê sảng là gì? Cách điều trị như thế nào?
- 11/04/2023 | Thuốc mê và cơ chế tác dụng cần lưu ý
- 05/01/2023 | Thuốc mê được chỉ định dùng khi nào và những tác dụng phụ cần lưu ý
- 09/06/2023 | Nội soi gây mê - Xóa tan nỗi lo trong thăm khám đường tiêu hóa
- 10/10/2024 | Khám tiền mê là gì và những điều ít người biết
1. Thế nào là gây mê?
Gây mê được hiểu là quá trình giúp người bệnh tạm thời mất đi ý thức, không còn cảm thấy cơn đau. Trong quá trình này, bác sĩ sẽ sử dụng một số loại thuốc tác động lên hệ thần kinh của người bệnh. Khi thuốc gây mê hết tác dụng, bệnh nhân cũng dần tỉnh lại.
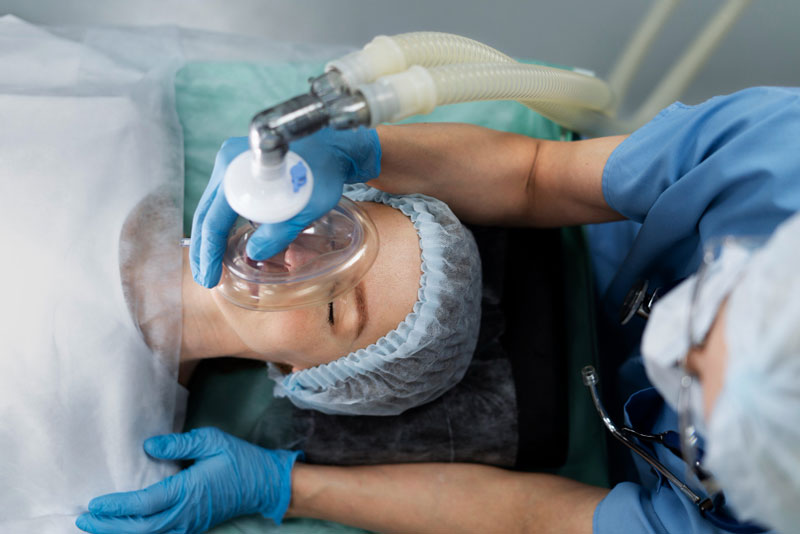
Gây mê giúp bệnh nhân tạm thời mất đi ý thức, không còn cảm giác đau
Bên cạnh thuốc gây mê, bệnh nhân có thể được cho dùng thêm thuốc giảm đau và thuốc giãn cơ. Sự kết hợp ba yếu tố mất ý thức, giảm đau và giãn cơ nhằm đảm bảo bệnh nhân hoàn toàn bất động và không có cảm giác đau trong suốt quá trình phẫu thuật. Dựa vào đặc điểm cân nặng, tình trạng sức khỏe, chức năng của các cơ quan nội tạng quan trọng,... bác sĩ sẽ cân nhắc sử dụng liều lượng thuốc gây mê phù hợp.
Lưu ý: Vô cảm là thuật ngữ chung cho các phương pháp giúp người bệnh không cảm thấy đau khi phẫu thuật hoặc làm thủ thuật, gồm hai nhóm chính: gây mê và gây tê.
- Gây mê: Người bệnh mất ý thức hoàn toàn, không nghe, không thấy và không cảm nhận gì trong suốt ca mổ. Thường dùng cho phẫu thuật lớn hoặc phức tạp.
- Gây tê: Người bệnh vẫn tỉnh táo, nhưng không cảm thấy đau tại vùng được gây tê vì thuốc chỉ chặn tín hiệu đau ở khu vực đó. Ví dụ: gây tê tủy sống khi sinh mổ.
- An thần: Trạng thái trung gian giữa tỉnh và mê, bệnh nhân buồn ngủ, thư giãn và ít cảm giác đau; thường dùng trong nội soi hoặc thủ thuật.
2. Cơ chế hoạt động của thuốc gây mê
Thuốc gây mê thường được đưa vào cơ thể người bệnh qua đường tiêm, truyền tĩnh mạch hoặc hô hấp. Hầu hết thuốc gây mê hoạt động theo hai cơ chế chính:
- Tăng tín hiệu ức chế của não: Thuốc gây mê làm tăng hoạt động của receptor GABA-A trên tế bào thần kinh. Khi receptor này được kích hoạt, ion Cl⁻ đi vào tế bào khiến tế bào thần kinh khó bị kích thích hơn, từ đó làm chậm và ức chế hoạt động của não.
- Giảm tín hiệu kích thích của não: Một số thuốc (như ketamine) ức chế receptor NMDA, vốn tham gia truyền tín hiệu kích thích. Điều này khiến não giảm khả năng nhận biết đau và mất ý thức.

Các loại thuốc gây mê thường tác động đến hệ thần kinh, khiến người bệnh rơi vào trạng thái mê
Để đảm bảo an toàn và hiệu quả gây mê, liều lượng thuốc sử dụng cần được tính toán kỹ lưỡng. Trường hợp liều lượng quá thấp, bệnh nhân có thể chưa được gây mê hoàn toàn. Ngược lại nếu sử dụng quá liều, tính mạng của bệnh nhân có nguy cơ bị đe dọa.
3. Các phương pháp vô cảm phổ biến
Có 4 nhóm phương pháp vô cảm chính được sử dụng trong thực hành lâm sàng. Bác sĩ sẽ lựa chọn phương pháp phù hợp dựa trên loại phẫu thuật, vị trí can thiệp và tình trạng sức khỏe của từng bệnh nhân.
3.1. Gây mê toàn thân
Gây mê toàn thân được chỉ định cho các phẫu thuật lớn, phức tạp hoặc kéo dài như phẫu thuật tim, lồng ngực, bụng, chỉnh hình, hoặc thần kinh. Bệnh nhân cần mất ý thức hoàn toàn và không cảm thấy đau trong suốt quá trình.
Thuốc gây mê toàn thân được đưa vào cơ thể qua hai đường chính:
- Đường hô hấp: Bệnh nhân hít thuốc mê dạng khí hoặc hơi qua mặt nạ hoặc ống thở. Thuốc thấm qua phổi vào máu, nhanh chóng tác động lên não để gây mê.
- Đường tĩnh mạch: Thuốc được tiêm hoặc truyền trực tiếp vào tĩnh mạch. Các thuốc thường dùng bao gồm thuốc khởi mê và duy trì mê, thuốc giảm đau và thuốc giãn cơ.
Trên thực tế, bác sĩ gây mê thường không cố định một đường dùng thuốc duy nhất mà phối hợp linh hoạt giữa đường tĩnh mạch và hô hấp - đây gọi là gây mê cân bằng.
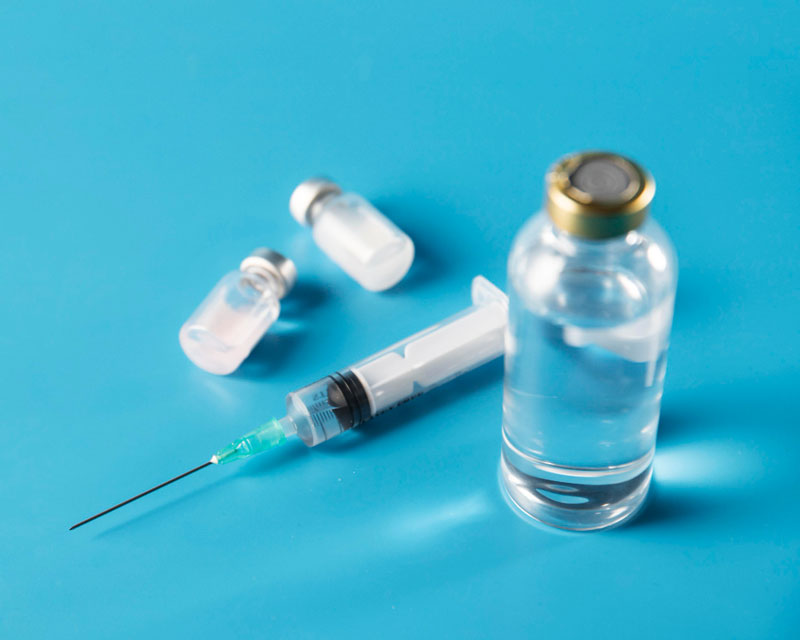
Một số loại thuốc giảm đau và giúp giãn cơ dùng trong gây mê phối hợp
3.2. Gây tê vùng
Gây tê vùng được chỉ định khi cần vô cảm một vùng lớn của cơ thể mà không cần làm bệnh nhân mất ý thức hoàn toàn. Phương pháp này thường dùng trong phẫu thuật chi dưới, phẫu thuật sản khoa (sinh mổ, giảm đau chuyển dạ), phẫu thuật tiết niệu và một số phẫu thuật chi trên. Bệnh nhân vẫn tỉnh táo hoặc có thể được an thần nhẹ kèm theo.
Hai kỹ thuật gây tê vùng phổ biến nhất là:
- Tê tủy sống: Thuốc tê được tiêm trực tiếp vào khoang dưới nhện trong ống sống. Đây là kỹ thuật thường dùng nhất trong mổ lấy thai, phẫu thuật khớp háng và khớp gối.
- Tê ngoài màng cứng: Thuốc được đưa vào khoang ngoài màng cứng qua một catheter đặt sẵn. Ưu điểm nổi bật là có thể duy trì giảm đau liên tục và kéo dài - đây là phương pháp giảm đau phổ biến trong chuyển dạ và sau các phẫu thuật lớn.
3.3. An thần có theo dõi
An thần có theo dõi được chỉ định cho các thủ thuật ít xâm lấn, không cần gây mê toàn thân như nội soi dạ dày, nội soi đại tràng, nội soi phế quản, sinh thiết, hoặc một số thủ thuật tim mạch can thiệp. Bệnh nhân được đưa vào trạng thái buồn ngủ sâu, thư giãn và không cảm thấy đau, nhưng vẫn có thể tự thở và phản ứng với kích thích.
3.4. Gây tê tại chỗ
Gây tê tại chỗ là phương pháp đơn giản nhất, dùng để vô cảm một vùng rất nhỏ trên da hoặc mô, như khâu vết thương, rạch áp xe, nhổ răng hoặc sinh thiết da. Thuốc tê (thường là lidocaine) được tiêm trực tiếp tại vị trí can thiệp, tác dụng nhanh trong vài phút. Bệnh nhân hoàn toàn tỉnh táo, không cần theo dõi đặc biệt và có thể về nhà ngay sau thủ thuật.
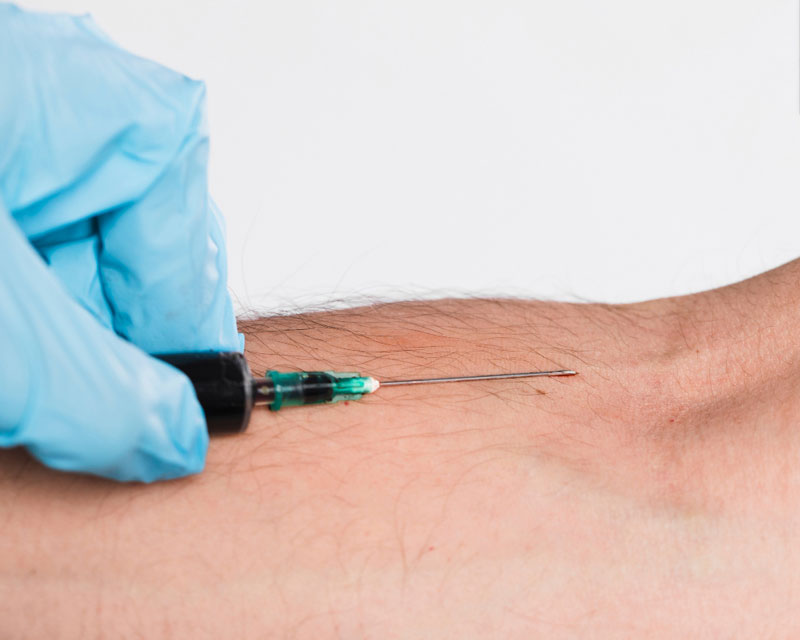
Thuốc gây mê có thể được tiêm vào vị trí cần can thiệp
4. Tác dụng phụ thường gặp sau khi gây mê
Sau khi gây mê và tỉnh lại, bệnh nhân có thể xuất hiện một vài tác dụng phụ như:
- Buồn nôn, nôn ói: Có xu hướng xuất hiện sau vài giờ hoặc vài ngày kể từ khi phẫu thuật. Đây là tác dụng phụ xảy ra ở khoảng 1/3 số bệnh nhân gây mê toàn thân. Ngoài thuốc gây mê, phương pháp phẫu thuật áp dụng và việc sử dụng thuốc giảm đau nhóm opioid, cũng là một trong những tác nhân dễ dẫn đến triệu chứng buồn nôn.
- Đau họng: Tác dụng phụ này thường xuất hiện ở người bệnh bị đặt ống thở trong quá trình phẫu thuật. Trong phần lớn trường hợp, triệu chứng đau họng có thể tự biến mất sau một vài ngày.
- Ngứa ngáy: Triệu chứng ngứa ngáy sau gây mê chủ yếu do thuốc giảm đau nhóm opioid được sử dụng trong hoặc sau phẫu thuật, không phải do bản thân thuốc gây mê gây ra.
- Lạnh người: Cảm giác ớn lạnh sau khi gây mê có thể là do tình trạng hạ thân nhiệt trong phòng mổ - nhiệt độ phòng phẫu thuật thấp, tác dụng giãn mạch của thuốc mê. Do đó, sau khi chuyển từ phòng phẫu thuật và phòng chăm sóc hồi sức, bệnh nhân cần được giữ ấm.
- Rối loạn nhận thức tạm thời: Một số bệnh nhân, đặc biệt người cao tuổi, có thể cảm thấy bị lơ mơ, lú lẫn hoặc giảm trí nhớ trong vài giờ đến vài ngày sau gây mê. Tình trạng này thường tự cải thiện và không ảnh hưởng lâu dài đến chức năng nhận thức.

Buồn nôn là tác dụng phụ xuất hiện phổ biến sau gây mê
5. Bệnh nhân cần chuẩn bị gì trước khi được gây mê?
Trước khi gây mê, bệnh nhân cần tuân thủ thực hiện theo các hướng dẫn của bác sĩ. Chẳng hạn như:
- Không nên ăn, uống trước khi phẫu thuật. Trong nhiều trường hợp, bệnh nhân có thể phải nhịn ăn, uống trong một khoảng thời gian nhất định.
- Không uống rượu bia trước ít nhất 24 giờ kể từ khi phẫu thuật.
- Bệnh nhân hút thuốc lá nên cai thuốc càng sớm càng tốt trước phẫu thuật, lý tưởng nhất là ít nhất 4 - 8 tuần trước ca mổ, để giảm nguy cơ biến chứng đường hô hấp.
- Trường hợp đang bị tiểu đường, viêm phế quản, bệnh tim mạch,... bệnh nhân cần làm các xét nghiệm cần thiết trước khi gây mê theo hướng dẫn của bác sĩ.
- Thông báo cho bác sĩ biết về tiền sử dùng thuốc (nếu có).
- Nếu cơ thể xuất hiện tác dụng phụ nghiêm trọng, bệnh nhân cần kịp thời thông báo tình hình cho bác sĩ.
Dễ thấy rằng, các kỹ thuật gây mê được áp dụng hiện nay tương đối đa dạng. Dựa theo từng phương pháp phẫu thuật, thủ thuật y tế sẽ thực hiện và thể trạng sức khỏe của từng người bệnh, bác sĩ sẽ cân nhắc áp dụng kỹ thuật gây mê phù hợp. Để giải đáp các thắc mắc khác liên quan đến sức khỏe hoặc đặt lịch khám, xét nghiệm, Quý khách có thể liên hệ với Hệ thống Y tế MEDLATEC qua tổng đài 1900 56 56 56 để được hỗ trợ chi tiết hơn.
Bình luận ()
Lựa chọn dịch vụ
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!












