Bác sĩ: ThS.BSNT Trần Hiền
Chuyên khoa: Di truyền - Di truyền 1 - Di truyền 2 - Di truyền 3
Năm kinh nghiệm:
Thiếu máu tan máu mắc phải (Acquired Hemolytic Anemia) là tình trạng hồng cầu bị phá hủy sớm bất thường, với tốc độ vượt quá khả năng sản xuất bù trừ của tủy xương. Về phân loại, bệnh được chia thành nhóm miễn dịch (do kháng thể hoặc thuốc) và không miễn dịch (do cơ học, nhiễm trùng, độc chất, hoặc bất thường màng hồng cầu như PNH).
Các nghiên cứu gần đây cho thấy sự gia tăng đáng kể về tỷ lệ mắc và tỷ lệ mắc bệnh thiếu máu tán máu mắc phải trong vài thập kỷ qua. Ví dụ, một phân tích toàn diện từ Đan Mạch trong những năm 1980 đến 2016 đã báo cáo tỷ lệ mắc bệnh trên 100.000 người/năm như sau:
AIHA : Tăng từ 0,81 (1980-1993) lên 1,77 (2008-2016)
DIHA : Giảm từ 0,31 xuống 0,12
PNH : Tăng nhẹ từ 0,04 lên 0,08
CAD : Tỷ lệ mắc được báo cáo trong năm 2008-2016 là 0,18, không có dữ liệu trước năm 1994
Tỷ lệ mắc bệnh cũng cho thấy sự gia tăng rõ rệt, đặc biệt đối với AIHA, tăng từ 2,52 trên 100.000 năm 1980 lên 17,01 vào năm 2015.
Xu hướng này cho thấy rằng trong khi một số dạng thiếu máu tan máu mắc phải đang trở nên phổ biến hơn thì những dạng khác như DIHA có thể đang giảm dần.
Tỷ lệ mắc các rối loạn này thường tăng theo độ tuổi, đặc biệt đối với AIHA và CAD, phổ biến nhất ở những người trên 50 tuổi . Ngược lại, PNH thường được chẩn đoán phổ biến hơn ở người trẻ tuổi từ 20-50 tuổi.. Sự khác biệt về giới tính cũng được ghi nhận; AIHA xảy ra thường xuyên hơn ở phụ nữ so với nam giới, trong khi các dạng khác cho thấy sự phân bổ đồng đều giữa các giới tính.
Cơ chế bệnh sinh
Các cơ chế cơ bản của thiếu máu tan máu mắc phải có thể được phân loại rộng rãi thành các cơ chế qua trung gian miễn dịch và không qua trung gian miễn dịch .
Cơ chế qua trung gian miễn dịch
Thiếu máu tán máu tự miễn (AIHA) : Đây là dạng AHA phổ biến nhất, trong đó cơ thể tạo ra kháng thể chống lại hồng cầu của chính nó. AIHA có thể được phân loại thành:
AIHA do nhưng kết kháng thể nóng: Thường liên quan đến kháng thể IgG liên kết với kháng nguyên hồng cầu ở nhiệt độ cơ thể (37°C), dẫn đến tan máu ngoại mạch chủ yếu ở lá lách
Bệnh ngưng kết kháng thể lạnh : Liên quan đến kháng thể IgM làm ngưng kết hồng cầu ở nhiệt độ thấp hơn, gây tan máu qua trung gian bổ thể
Thiếu máu tán máu dị miễn: Điều này xảy ra khi các kháng thể được hình thành chống lại các hồng cầu được truyền máu được coi là ngoại lai do các kháng nguyên khác nhau.
Tan máu do thuốc : Một số loại thuốc có thể gây tan máu bằng cách hình thành kháng thể chống lại hồng cầu hoặc thông qua tổn thương trực tiếp đến tế bào.
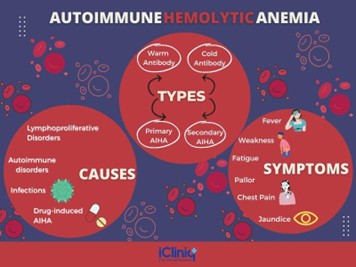
Cơ chế bệnh sinh thiếu máu tan máu mắc phải
Cơ chế không qua trung gian miễn dịch
Thiếu máu tán máu vi mạch (MAHA): Loại này được đặc trưng bởi sự phá hủy cơ học của hồng cầu do những bất thường trong các mạch máu nhỏ, chẳng hạn như các sợi fibrin hoặc các vật cản khác dẫn đến sự phân mảnh của hồng cầu (tế bào schistocytes).
MAHA thường liên quan đến các tình trạng như ban xuất huyết giảm tiểu cầu huyết khối (TTP) hoặc các khối u ác tính toàn thân.
Tan máu do chấn thương : Tổn thương cơ học do van tim nhân tạo hoặc tăng huyết áp nặng cũng có thể dẫn đến tan máu.
Tác nhân truyền nhiễm : Một số bệnh nhiễm trùng có thể xâm nhập trực tiếp vào hồng cầu hoặc kích hoạt phản ứng miễn dịch dẫn đến tan máu.
Tổn thương oxy hóa: Một số độc tố và rối loạn chuyển hóa có thể gây ra stress oxy hóa, dẫn đến tan máu.
ác triệu chứng của thiếu máu tan máu tự miễn có thể rất khác nhau giữa các cá nhân nhưng nhìn chung bao gồm cả các biểu hiện thiếu máu toàn thân và các dấu hiệu cụ thể liên quan đến tan máu.
Các triệu chứng toàn thân thường gặp của bệnh thiếu máu tan máu mắc phải
Hội chứng thiếu máu
Mệt mỏi: Cảm giác mệt mỏi hoặc suy nhược lan tỏa do lượng oxy cung cấp cho các mô bị giảm. Da xanh niêm mạc nhợt khi quan sát niêm mạc miệng hoặc niêm mạc mắt
Vàng da: Vàng da và củng mạc mắt khi quan sát dưới ánh sáng mặt trời do nồng độ bilirubin tăng cao do sự phá vỡ các tế bào hồng cầu.
Nước tiểu có màu sẫm: Thường là kết quả của bệnh đái huyết sắc tố, trong đó huyết sắc tố tự do được bài tiết qua nước tiểu.
Nhịp tim tăng (Nhịp tim nhanh): Tim bù đắp lượng oxy thấp hơn bằng cách đập nhanh hơn để cung cấp lượng máu nhiều hơn cho các mô ngoại vi.
Lá lách to (Lách to) : Lá lách có thể to ra do hoạt động tăng cường phá huỷ các tế bào hồng cầu bị tổn thương.
Gan to (gan to) : Tương tự như lách to, điều này có thể xảy ra khi gan xử lý tăng bilirubin.
Chóng mặt hoặc choáng váng : Những triệu chứng này có thể phát sinh do lượng máu và oxy giảm.
Lú lẫn: Tác động nhận thức có thể xảy ra do không đủ oxy đến não.
Sốt và ớn lạnh : Đây có thể là dấu hiệu của nhiễm trùng tiềm ẩn hoặc cơn tan máu, trong đó hồng cầu bị phá hủy nhanh chóng.
Triệu chứng nặng
Trong những trường hợp cấp tính hơn, đặc biệt là trong cơn tan máu, các triệu chứng nghiêm trọng hơn có thể bao gồm:
Đau lưng và bụng : Khó chịu có thể phát sinh do lách to hoặc tan máu cấp tính.
Sốc: Một tình trạng đe dọa tính mạng có thể xảy ra do mất máu nghiêm trọng hoặc tan máu nhanh.
Biến chứng huyết học
Biến chứng tim mạch
Biến chứng thận
Biến chứng gan – mật
Biến chứng chuyển hóa và nội tiết
Biến chứng miễn dịch và điều trị
Các xét nghiệm quan trọng trong phòng thí nghiệm
- Công thức máu toàn bộ (CBC) :
- Huyết đồ :
- Lactate Dehydrogenase (LDH) :
- Haptoglobin :
- Nồng độ bilirubin trong máu :
- Số lượng hồng cầu lưới :
- Xét nghiệm Coombs (Xét nghiệm kháng globulin) :
- Phân tích nước tiểu:
- Tuỷ đồ:
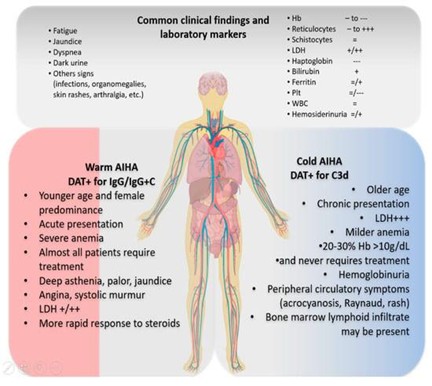
Các triệu chứng điển hình của bệnh thiếu máu tan máu mắc phải
Hiện nay tại Trung tâm Xét nghi thuộc hệ thống Y tế MEDLATEC các xét nghiệm thăm dò bệnh lí thiếu máu tan máu mắc phải được thực hiện trên các hệ thống thiết bị hiện đại cho kết quả nhanh, chính xác và đầy đủ có thể giúp chẩn đoán bệnh nhanh chóng.
Tiêu chuẩn chẩn đoán:
Để chẩn đoán bệnh lí thiếu máu tan máu mắc phải cần dựa trên các triệu chứng lâm sàng và các xét nghiệm trong phòng thí nghiệm
Phương pháp điều trị phụ thuộc vào nguyên nhân cơ bản, mức độ nghiêm trọng của bệnh thiếu máu và các yếu tố của từng bệnh nhân. Dưới đây là các lựa chọn điều trị chính:
Tùy chọn điều trị
Truyền máu :
Chỉ định điều trị
Nguyên tắc lựa chọn máu
Lưu ý đặc biệt theo nguyên nhân
Theo dõi trong và sau truyền máu
Biến chứng cần phòng ngừa
Corticosteroid :
Các loại thuốc như prednisone thường được sử dụng điều trị để ức chế hệ thống miễn dịch, do đó làm giảm sự phá hủy hồng cầu. Điều này đặc biệt hiệu quả trong bệnh thiếu máu tan máu tự miễn. Tác dụng phụ có thể bao gồm tăng cân và tăng huyết áp
Globulin miễn dịch tiêm tĩnh mạch (IVIG) :
Dùng để giảm sự phá hủy hồng cầu, đặc biệt trong trường hợp thiếu máu tan máu tự miễn. Tác dụng phụ thường gặp bao gồm sốt và nhức đầu
Rituximab :
Một kháng thể đơn dòng nhắm vào các tế bào miễn dịch cụ thể; nó có hiệu quả ở khoảng 80-90% bệnh nhân thiếu máu tan máu tự miễn không đáp ứng với steroid
Liệu pháp ức chế miễn dịch:
Trong trường hợp corticosteroid và IVIG không hiệu quả, các loại thuốc như cyclophosphamide hoặc cyclosporine có thể được sử dụng để ức chế hơn nữa phản ứng miễn dịch.
Lọc huyết tương:
Một thủ tục lọc máu để loại bỏ các kháng thể đang tấn công các tế bào hồng cầu, được sử dụng trong những trường hợp nặng hoặc kháng trị kéo dài
Phẫu thuật:
Cắt lách (cắt bỏ lá lách) có thể được xem xét cho những bệnh nhân không đáp ứng với các phương pháp điều trị khác, vì lách có liên quan đến việc phá hủy các tế bào hồng cầu
Bổ sung Axit Folic:
Nên dùng axit folic dự phòng vì tan máu có thể làm cạn kiệt nguồn dự trữ folate, dẫn đến các biến chứng khác
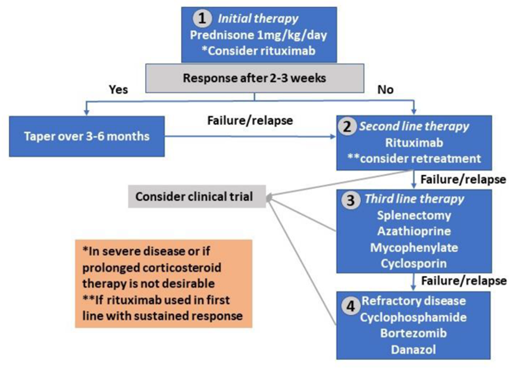
Chiến lược điều trị cho bệnh nhân thiếu máu tan máu mắc phải
Quản lí và theo dõi bệnh nhân thiếu máu tan máu mắc phải
Theo dõi ngắn hạn (trong đợt cấp)
Theo dõi dài hạn
Giáo dục và dự phòng cho bệnh nhân
Tài liệu tham khảo:
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
