Bác sĩ: ThS.BSNT Trần Tiến Tùng
Chuyên khoa: Truyền nhiễm
Năm kinh nghiệm: Hơn 6 năm kinh nghiệm
Bệnh Nocardia là bệnh nhiễm trùng do vi khuẩn Nocardia sp gây ra. Vi khuẩn có thể gây bệnh tại bất cứ cơ quan nào trong cơ thể và mặc dù điều trị sớm và thích hợp, bệnh có thể tiếp tục tiến triển và tái phát. Các cơ quan nhiễm trùng hay gặp là phổi, da, thần kinh trung ương,… Triệu chứng bệnh đa dạng và không đặc hiệu, khó chẩn đoán phân biệt với bệnh lý nhiễm trùng do căn nguyên khác hoặc bệnh lý ác tính tại cơ quan. Bên cạnh đó, việc chẩn đoán xác định căn nguyên vi sinh Nocardia trong phòng thí nghiệm còn khó khăn, thời gian trả kết quả nuôi cấy thường lâu. Đã ghi nhận nhiều chủng vi khuẩn đề kháng kháng sinh, các kháng sinh thường được dùng như Sulfamethoxazole - Trimethoprim, Amikacin, Imipenem, Linezolid,… trong thời gian dài.
Nocardia là vi khuẩn Gram dương thuộc họ Actinomycetaceae, hiếu khí, có hình dạng sợi mảnh, đôi khi dễ chẩn đoán nhầm với vi nấm, có thể gây bệnh cả ở người và động vật. Chi Nocardia gồm khoảng hơn 90 loài, trong đó hơn một nửa gây bệnh ở người như chủng N. nova, N. brasiliensis, N. farcinica, N. cyriacigeorgica,...
Trong tự nhiên, vi khuẩn thường tìm thấy trong môi trường đất, xác thực vật thối rữa, trong môi trường nước, thậm chí có thể trong các giọt bụi không khí. Trong môi trường nuôi cấy vi khuẩn, Nocardia cần thời gian tương đối dài mới phát triển.
Bệnh do Nocardia có thời gian ủ bệnh từ vài tuần đến vài năm, thậm chí lâu hơn. Biểu hiện bệnh có thể gặp:
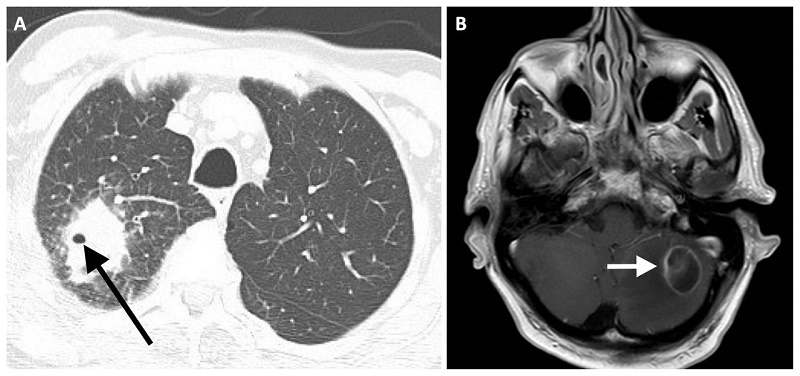
Biến chứng tại não ở bệnh nhân Nocardia

Nhiễm trùng da và mô dưới da
Một số biến chứng của bệnh đa số liên quan đến sự lan lây gây bệnh nhiều cơ quan của cơ thể, khó chẩn đoán và điều trị muộn, đó là: người bệnh suy kiệt, nhiễm trùng nhiều cơ quan như phổi, xương khớp, áp xe não, viêm màng não, áp xe phúc mạc,…tái phát.
Con người nhiễm bệnh khi hít phải vi khuẩn trong môi trường là con đường lây nhiễm quan trọng nhất, do đó phổi là cơ quan nhiễm khuẩn hay gặp. Một số đường lây truyền khác là: qua đường tiêu hóa khi ăn, uống phải thức ăn, thực phẩm, nước uống bị nhiễm khuẩn; qua vết thương da, niêm mạc như vết gai đâm, côn trùng cắn; lây truyền qua đường máu là cực kỳ hiếm gặp. Tại cơ quan nhiễm khuẩn ban đầu, vi khuẩn có thể lan tràn theo đường máu gây bệnh tại nhiều cơ quan khác.
Nhiễm bệnh Nocardia khi hít phải vi khuẩn trong môi trường
Hiện tại chưa ghi nhận bệnh lây truyền trực tiếp từ người sang người qua các con đường thông thường.
Các yếu tố, nguy cơ mắc bệnh đó là: cơ thể suy giảm miễn dịch đặc biệt miễn dịch qua trung gian tế bào: người bệnh HIV/AIDS, bệnh nhân sử dụng các thuốc corticoid dài ngày, mắc và điều trị các bệnh lý ác tính như ung thư máu, người bệnh ghép tạng phải sử dụng các thuốc chống thải ghép ; người bệnh nghiện rượu, người bệnh bị xơ gan, đái tháo đường, mắc bệnh lao, bệnh phổi tắc nghẽn mạn tính,…

Người bị bệnh lao là đối tượng có nguy cơ dễ mắc bệnh.
Đối tượng có nghề nghiệp liên quan đến môi trường đất, công trường, nông trại,... có thể tăng nguy cơ nhiễm bệnh do phơi nhiễm với nghề nghiệp.
Các biện pháp phòng ngừa chủ yếu là biện pháp phòng ngừa chung: giáo dục sức khỏe, nâng cao nhận thức; tăng cường hệ thống miễn dịch; chế độ sinh hoạt và tập luyện lành mạnh; vệ sinh môi trường và thân thể tốt; sử dụng các phương tiện bảo hộ như găng tay, ủng,… khi làm việc trong môi trường nguy cơ cao; người bệnh có các bệnh mạn tính cần được quản lý chặt chẽ, tuân thủ điều trị và đánh giá đáp ứng điều trị; phát hiện sớm và điều trị tốt người bệnh, giáo dục, tư vấn và theo dõi người bệnh tốt sau điều trị đề phòng tái phát.

Duy trì chế độ sinh hoạt và tập luyện lành mạnh
Tiêu chuẩn chẩn đoán xác định căn nguyên Nocardia là nuôi cấy và phân lập được vi khuẩn trong các bệnh phẩm. Tuy nhiên, chẩn đoán bệnh thường khó khăn do các triệu chứng lâm sàng không đặc hiệu và không dễ nuôi cấy Nocardia. Trong nhiều nghiên cứu khác nhau, thời gian trung bình từ khi xuất hiện các triệu chứng đầu tiên đến khi được chẩn đoán khoảng 40 ngày đến 12 tháng. Một số kỹ thuật và xét nghiệm vi sinh được dùng đó là:

Nuôi cấy xác định căn nguyên Nocardia
Chẩn đoán phân biệt với một số bệnh như: nhiễm trùng do vi nấm (Hisptoplasma, Cryptococcus,…); bệnh lao phổi và lao ngoài phổi như lao hệ thần kinh trung ương; nhiễm trùng do các vi khuẩn khác; bệnh lý ác tính như ung thư phổi; nhiễm ký sinh trùng tại thần kinh trung ương như Toxoplasma, tổn thương da do các căn nguyên vi sinh khác như bệnh Leshmaniasis ở da, lao da,…
Tính nhạy cảm kháng sinh của các loài Nocardia: trong các nghiên cứu khác nhau, tỉ lệ kháng kháng sinh của các loài Nocardia là khác nhau. Nhìn chung: N. farcinica nhạy cảm với Amikacin, tuy nhiên kháng các aminoglycoside khác, nhiều chủng còn nhạy cảm với TMP – SMX ( Trimethoprim và Sulfamethoxazole), thường đề kháng với kháng sinh cephalosporin thế hệ ba; N.nova còn nhạy cảm với TMP-SMX, cephalosporin thể hệ ba và clarithromycin, tuy nhiên đã có nghiên cứu cho biết khoảng 53% chủng N.nova kháng cả TMP-SMX và cephalosporin thế hệ ba, đa số các chủng phân lập đều nhạy cảm với imipenem và amikacin; N. cyriacigeorgica và N. abscessus nói chung còn nhạy cảm với TMP-SMX, imipenem và ceftriaxone, amikacin,…; N. brasiliensis nhạy cảm vơiw TMP-SMX và amikacin, tính nhạy cảm với cephalosporin thay đổi. Tất cả các loài mô tả trên đều nhạy cảm với linezolid.
Do các chủng Nocardia có thể có tính nhạy cảm kháng sinh khác nhau, việc lựa chọn liệu pháp kháng sinh cần cá thể hóa người bệnh dựa trên các yếu tố lâm sàng, kết quả nuôi cấy và kháng sinh đồ.

Nhiễm khuẩn da có thể sử dụng liệu phá kháng sinh đường uống
Nhiễm khuẩn da: đa số có thể sử dụng liệu pháp kháng sinh đường uống, khuyến cáo ban đầu dùng TMP-SMX liều TMP từ 5 - 10 mg/kg/ ngày chia 2 – 3 lần/ngày. Có thể minocycline 100 mg x 2 lần/ngày. Ngoài ra có thể căn nhắc một số kháng sinh sau nếu vi khuẩn còn nhạy cảm: Amoxicillin-clavulanate, doxycycline, nhóm macrolides và Fluoroquinolones. Linezolid mặc dù chống lại Nocardia mạnh tuy nhiên tránh lạm dụng thuốc và chú ý tác dụng phụ.Trường hợp bệnh nặng hơn, sử dụng thêm kháng sinh đường tĩnh mạch như amikacin, imipenem,… Thời gian điều trị thường kéo dài vì nguy cơ tái phát, khoảng 3 đến 6 tháng, có thể kéo dài 6 đến 12 tháng tùy từng trường hợp.
Nhiễm trùng tại phổi :
Trường hợp nhiễm khuẩn huyết, nhiễm khuẩn lan tỏa ( không có nhiễm trùng thần kinh trung ương) điều trị tương tự nhiễm khuẩn phổi nặng.
Nhiễm trùng thần kinh trung ương: TMP-SMX đường tĩnh mạch với liều TMP 15 mg/kg chia 3 – 4 lần/ngày kết hợp với Imipenem 500 mg/lần mỗi 06 giờ ( chú ý tác dụng phụ trên thần kinh trung ương của Imipenem) hoặc thay thế bằng Amikacin 7,5 mg/kg mỗi 12 giờ, Linezolid 600 mg/ lần mỗi 12 giờ kết hợp với Meropenem 2 g/lần mỗi 8 giờ ( nếu nhạy cảm). Thời gian sử dụng kháng sinh đường tĩnh mạch thường ít nhất 3 – 6 tuần, tình trạng cải thiện chuyển kháng sinh đường uống như TMP-SMX, Amoxicillin-clavulanate, minocycline,… từ 3 – 6 tháng, ít nhất 1 năm với cơ thể suy giảm miễn dịch.
Các áp xe cần hội chẩn ngoại khoa để can thiệp khi có chỉ định.
Chú ý tác dụng phụ của các thuốc kháng sinh khi sử dụng lâu dài, tư vấn người bệnh tuân thủ điều trị, tái khám để đánh giá đáp ứng điều trị và phòng tránh tái phát.
1. Wilson JW. Nocardiosis: updates and clinical overview. Mayo Clin Proc. 2012 Apr;87(4):403-7
2. McHugh KE, Sturgis CD, Procop GW, Rhoads DD. The cytopathology of Actinomyces, Nocardia, and their mimickers. Diagn Cytopathol. 2017 Dec;45(12):1105-1115
3. Lebeaux D, Bergeron E. Antibiotic susceptibility testing and species identification of Nocardia isolates: a retrospective analysis of data from a French expert laboratory, 2010-2015. Clin Microbiol Infect. 2019;25(4):489. Epub 2018 Jun 20.
4. Julie Steinbrink. Manifestations and outcomes of nocardia infections.Comparison of immunocompromised and nonimmunocompromised adult patients. Medicine (Baltimore). 2018 Oct; 97(40): e12436
5. McGuinness SL, Whiting SE, Baird R, et al. Nocardiosis in the tropical northern territory of Australia, 1997–2014. Open Forum Infect Dis 2016;3:ofw208.
6. Parvu M, Schleiter G, Stratidis JG. Skin infections caused by Nocardia species. Infect Dis Clin Pract 2012;20:237–41
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
