Bác sĩ: ThS.BSNT Trần Tiến Tùng
Chuyên khoa: Truyền nhiễm
Năm kinh nghiệm: Hơn 6 năm kinh nghiệm
Bệnh sán máng do Theodor Bilharz phát hiện lần đầu năm 1972. Ký sinh trùng gây bệnh là sán máng thường ký sinh ở các loại ốc sên nước ngọt. Sự xuất hiện của các ấu trùng có đuôi (cercariae) từ ốc sên làm nguồn nước trở nên lây nhiễm. Người có thể mắc bệnh sau khi tiếp xúc với nguồn nước bẩn, bị ấu trùng xâm nhập vào cơ thể. Tỷ lệ mắc bệnh sán máng cao nhất tại khu vực châu Phi hạ Sahara; đặc biệt tại khu vực nông thôn hay đô thị thiếu nguồn nước sạch, tạo điều kiện cho vật chủ trung gian là ốc sên phát triển.
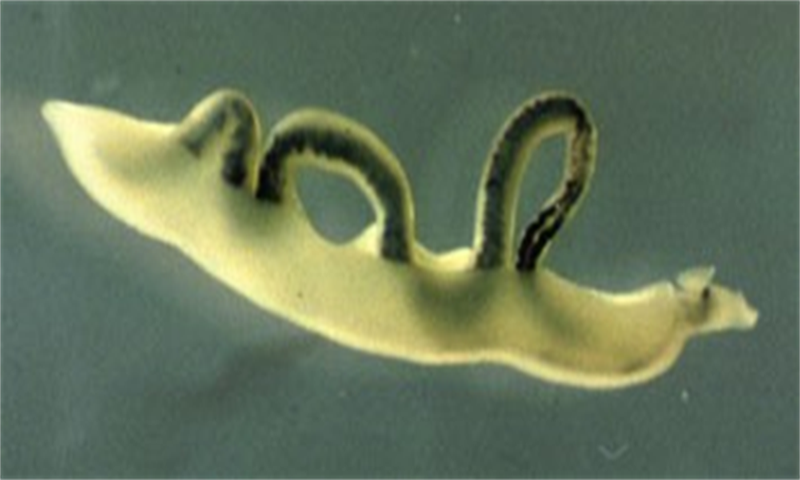
Bệnh sán máng do Theodor Bilharz phát hiện lần đầu năm 1972
Phần lớn bệnh nhân nhiễm sán máng không biểu hiện triệu chứng lâm sàng. Diễn biến của bệnh phụ thuộc vào độ tuổi phơi nhiễm, mức độ phơi nhiễm, khả năng hình thành kháng thể của bệnh nhân và mẫn cảm di truyền. Các triệu chứng lâm sàng của người bệnh xuất hiện do đáp ứng miễn dịch của cơ thể trong quá trình trứng sán di chuyển. Sán trưởng thành có thể được bao phủ bởi kháng thể của vật chủ, tránh được sự tấn công của hệ miễn dịch và tồn tại kéo dài trong cơ thể con người. Quá trình di chuyển của trứng sán đến các mô gây viêm nhiễm và xơ hóa tổ chức. Trứng cũng có thể di chuyển qua hệ mạch tạng, hình thành huyết khối ở gan, phổi, lách, não và tủy sống; các vị trí ít gặp là da và khoang phúc mạc. Trứng sán sẽ tiết ra các protein và carbohydrates, gây ra các phản ứng miễn dịch và tăng bạch cầu ái toan:
- Tại ruột, viêm nhiễm gây loét, mất máu, hình thành sẹo
- Tại gan, xơ hóa khoảng cửa có thể gây tăng áp lực tĩnh mạch cửa và tĩnh mạch thực quản.
- Tại bàng quang, nhiễm sán máng gây viêm, loét, hình thành các polyp giả ở thành bàng quang, niệu quản, dễ nhầm lẫn với tổn thương ác tính. Ngoài ra, nhiễm sán máng mạn tính có liên quan đến ung thư bàng quang.
- Quá trình di chuyển cúa sán và trứng sán đến não và tủy sống hiếm gặp nhưng có thể gây tình trạng nghiêm trọng, tăng tỷ lệ tử vong.
Có 7 loại sán máng có thể gây bệnh cho con người. Ba loại chính là Schistosoma mansoni (châu Phi và Nam Mỹ), Schistosoma haematobium (châu Phi và Trung Đông) và Schistosoma japonicum (khu vực Đông Á). Trong đó, S.mansoni và S.japonicum thường gây triệu chứng đường tiêu hóa; trong khi, S.haematobium thường gây bệnh đường sinh dục tiết niệu. Các nhóm nhỏ khác gồm có Schistosoma mekongki, Schistosoma malayensis, Schistosoma intercalatum và Schistosoma guineensis. Đôi khi, có thể xuất hiện các chủng lai giữa các loài với nhau.
Vòng đời của sán máng phức tạp, bao gồm cả vật chủ trung gian và vật chủ chính. Trứng của sán máng có thể bị đào thải ra nguồn nước qua nước tiểu hay qua phân của người và động vật nhiễm bệnh. Trứng sau đó sẽ nở ra các ấu trùng có lông (miracidia), có khả năng di chuyến và xâm nhập vào vật chủ trung gian là các loài ốc sên. Trong ốc sên, sau khi ấu trùng trải qua hai giai đoạn là bào nang (sporocyst) và ấu trùng có đuôi (cercariae), tiếp tục ra ngoài môi trường nước sau 4 đến 6 tuần. Ấu trùng có đuôi có thể tồn tại trong môi trường nước 2 ngày; nhưng thường sẽ gây bệnh cho con người trong vòng vài giờ đầu tiên sau khi rời khỏi ốc sên. Sau khi xâm nhập qua da người, ấu trùng sẽ mọc đuôi, (schistosomulae) theo dòng máu đến gan và trở thành sán trưởng thành sau 2 đến 4 tuần.
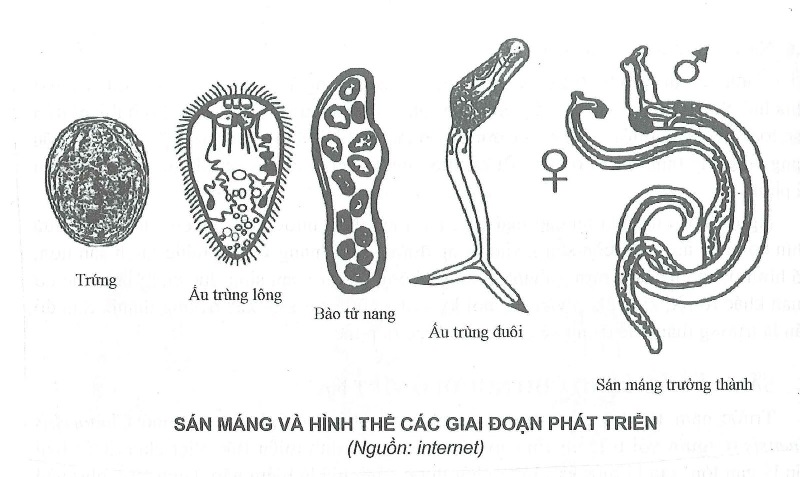
Các giai đoạn phát triển của sán máng
Sán trưởng thành di chuyển ngược dòng hệ tĩnh mạch cửa đến hệ tĩnh mạch mạc treo của ruột non (S.japonicum, S.mekongi), đại tràng (S.mansoni, S.intercatalum), bàng quang (S.haematobium). Sau 1 đến 3 tháng, sán cái đẻ trứng; trứng sẽ theo nhu động của ruột non hoặc bàng quang, niệu quản và đào thải ra ngoài môi trường qua phân hoặc nước tiểu, bắt đấu một chu trình mới. Sán trưởng thành thường sống trong 5 đến 7 năm, nhưng cũng có thể kéo dài đến 30 năm.
Đa phần các bệnh nhân mắc sán máng không có triệu chứng. Thông thường, các biểu hiện của nhiễm sán máng cấp tính (hội chứng Katayama) thường thấy ở những bệnh nhân không sống trong vùng dịch tễ, thường là khách du lịch do chưa có miễn dịch trước đó. Triệu chứng ngứa (Swimmer’s itch) có thể thấy ở cả khách du lịch và những người sống trong vùng dịch.
- Giai đoạn cấp: Bệnh nhân có thể xuất hiện phát ban ngứa (Swimmer’s itch) sau khi bơi ở vùng nước ngọt mang mầm bệnh. Tình trạng viêm da khu trú này thường ở bàn chân, bắp chân do phản ứng quá mẫn và có thể tiến triển thành mụn mủ, mày đay.
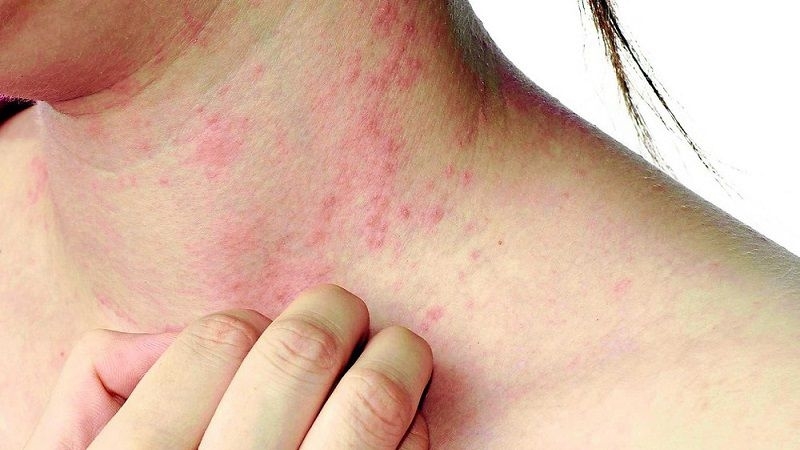
Bệnh nhân có thể xuất hiện phát ban ngứa
Hội chứng nhiễm sán máng cấp tính (hội chứng Katayama) do phản ứng quá mẫn của cơ thể với kháng nguyên, thường xảy ra sau 3 đến 8 tuần kể từ khi nhiễm bệnh và trùng hợp với khoảng thời gian sán đẻ trứng, khi mức kháng nguyên tăng nhanh. Hội chứng này chủ yếu xảy ra trên các đối tượng chưa có miễn dịch từ trước. Bệnh nhân có biểu hiện sốt đột ngột, mày đay, phù mạch, ớn lạnh, đau cơ, đau khớp, ho khan, tiêu chảy, đau bụng và đau đầu. Các triệu chứng này thường nhẹ và có thể tự hết sau vài ngày đến vài tuần. Đôi khi, xuất hiện một số triệu chứng dai dẳng như sụt cân, khó thở và tiêu chảy mạn tính. Các triệu chứng thần kinh như viêm não rất hiếm khi xuất hiện. Khi xét nghiệm, có thể thấy tăng bạch cầu ái toan (>1000/microL) sau vài ngày khởi phát bệnh; bệnh nhân ho, khó thở có thể có hình ảnh thâm nhiễm phổi trên phim chụp X-quang.
- Giai đoạn mạn tính: Nhiễm sán máng mạn tính thường gặp ở những bệnh nhân sống trong các khu vực dịch tễ; tuy nhiên, giai đoạn mạn tính cũng có thể gặp ở khách du lịch, những người tiếp xúc trong thời gian ngắn. Các triệu chứng của giai đoạn mạn tính tiến triển từ từ, phụ thuộc vào tạng bị tổn thương. Thường gặp tổn thương ở đường ruột, gan, lách, đường niệu, phổi và hệ thần kinh trung ương. Các biểu hiện khác cũng có thể liên quan đến sán máng như suy dinh dưỡng, thiếu máu, chậm phát triển.
- Tổn thương đường ruột: Bệnh nhân có thể đau bụng mạn tính hoặc từng đợt, ăn uống kém, tiêu chảy. Trong trường hợp nặng, loét đại tràng mạn tính có thể gây mất máu và thiếu máu thiếu sắt. Polyp ruột non và loạn sản, tắc ruột có thể xảy ra.
- Gan lách to do sán máng: Ở trẻ em, tổn thương gan chủ yếu là viêm không có xơ hóa xung quanh vị trí có trứng sán (quanh khoảng cửa trước xoang). Trên đối tượng người trưởng thành mắc bệnh mạn tính, tổn thương tiến triển thành xơ hóa quanh khoảng cửa. Bệnh nhân có tăng áp lực tĩnh mạch cửa, gan to, giãn tĩnh mạch thực quản.
- Tổn thương phổi: Thường xuất hiện ở bệnh nhân có xơ hóa gan; tăng áp lực khoảng cửa làm xuất hiện shunt cửa-chủ, tạo điều kiện trứng sán vào vòng tuần hoàn phổi, gây huyết khối, tăng áp lực tĩnh mạch phổi, bệnh tim phổi
- Tổn thương tiết niệu – sinh dục: Bệnh nhân có thể tiểu khó, tiểu ra máu, ra mủ ở giai đoạn sớm. Giai đoạn mạn tính, xuất hiện tình trạng loét, giả polyp ở bàng quang và thành niệu quản, dễ nhầm với tổn thương ác tính, ảnh hưởng lâu dài gây suy thận, ung thư bàng quang. Ngoài ra, nhiễm sán máng mạn tính có thể gây loét, phì đại âm hộ, âm đạo, cổ tử cung (ở nữ giới) hay ảnh hưởng đến tinh hoàn, tiền liệt tuyến (ở nam giới); gây vô sinh, tăng nguy cơ lây nhiễm HIV.
- Tổn thương thần kinh: Các biến chứng thần kinh có thể xuất hiện như tổn thương tủy sống (viêm tủy cấp, đau chi dưới, liệt bàng quang, rối loạn chức năng đại tràng), tổn thương não (co giật, viêm não, viêm mạch máu não,…)
- Tăng nguy cơ nhiễm trùng khác như nhiễm khuẩn huyết, nhiễm khuẩn tiết niệu, nhiễm virus (HIV, viêm gan B, C,…), đồng nhiễm ký sinh trùng sốt rét (ở những nơi có dịch tễ cả 2 bệnh)
Người có thể mắc bệnh sau khi tiếp xúc với nguồn nước bẩn, bị ấu trùng xâm nhập vào cơ thể. Ấu trùng sẽ chui qua da người khi đang bơi lội hoặc tắm trong nguồn nước bị lây nhiễm.

Ấu trùng sẽ chui qua da người khi đang bơi lội hoặc tắm trong nguồn nước bị lây nhiễm.
Tỷ lệ mắc bệnh sán máng cao nhất tại khu vực châu Phi hạ Sahara; đặc biệt tại khu vực nông thôn hay đô thị thiếu nguồn nước sạch, tạo điều kiện cho vật chủ trung gian là ốc sên phát triển. Văn hóa trồng lúa nước cũng là yếu tố quan trọng; do trâu có thể là nguồn mang mầm bệnh ở khu vực Đông Á hay Tây Phi. Trẻ nhỏ có thể mắc bệnh khi tắm trong khu vực hồ, sông, suối có mang mầm bệnh. Nhiễm sán máng cũng có thể xảy ra ở các khách du lịch đến những nơi có dịch tễ.
Các biện pháp phòng ngừa bệnh sán máng bao gồm cung cấp nguồn nước sạch, điều trị bệnh nhân mắc bệnh.
- Giảm tiếp xúc với nguồn nước chứa mầm bệnh là biện pháp quan trọng để kiểm soát dịch bệnh. Các biện pháp gồm cung cấp nguồn nước sạch, vệ sinh tay sau khi tiếp xúc nguồn nước mang mầm bệnh, kiểm soát loài ốc mang mầm bệnh,…
- Chẩn đoán và điều trị sớm cho bệnh nhân mắc sán máng giảm tỷ lệ mắc bệnh và tái nhiễm.
Tăng bạch cầu ái toan trong máu thường gặp ở những bệnh nhân nhiễm sán máng giai đoạn cấp; trong khi, bệnh nhân có tổn thương hệ thần kinh tăng bạch cầu ái toan dịch não tủy. Ngoài ra bệnh nhân có thiếu máu (do tổn thương đường ruột, đường niệu mạn tính), giảm tiểu cầu, tăng men gan (ở bệnh nhân tổn thương gan), có hồng cầu, bạch cầu niệu.
Các xét nghiệm chẩn đoán bệnh sán máng gồm xét nghiệm trực tiếp (phát hiện trứng sán trong phân, phát hiện kháng nguyên hay DNA của sán trong máu, nước tiểu và phân) và xét nghiệm gián tiếp (huyết thanh chẩn đoán)
- Soi phân tìm trứng sán là tiêu chuẩn vàng để chẩn đoán nhiễm sán máng giai đoạn hoạt động. Tuy nhiên, độ nhạy của xét nghiệm này thấp, đặc biệt trong giai đoạn nhiễm cấp hay nhiễm bệnh nhẹ.

Soi phân tìm trứng sán là tiêu chuẩn vàng để chẩn đoán nhiễm sán máng giai đoạn hoạt động
- Huyết thanh chẩn đoán sán máng: Được sử dụng khi không phát hiện được trứng sán trong phân; đặc biệt có giá trị khi sàng lọc khách du lịch trở về từ các vùng dịch tễ. Huyết thanh chẩn đoán thường âm tính trong giai đoạn cấp và dương tính sau hơn 6 đến 12 tuần kể từ khi phơi nhiễm. Xét nghiệm có thể phát hiện kháng thể trong máu trước khi phát hiện được trứng sán trong phân.
- Xét nghiệm phát hiện kháng nguyên trong máu, nước tiểu (CCA, CAA): Giúp chẩn đoán và đánh giá hiệu quả điều trị.
- Xét nghiệm PCR phát hiện DNA của ký sinh trùng trong phân, nước tiểu, huyết thanh.
- Sinh thiết tổn thương ở ruột, bàng quang có thể phát hiện trứng sán máng.
Bệnh nhân mắc bệnh sán máng cần được điều trị để hồi phục ở giai đoạn cấp, tránh các biến chứng giai đoạn mạn tính và ngăn ngừa tổn thương thần kinh trung ương.
- Giai đoạn cấp: Nếu bệnh nhân biểu hiện hội chứng nhiễm sán máng cấp tính (sốt Katayama), thường xảy ra 3 đến 8 tuần sau nhiễm ký sinh trùng, điều trị giảm viêm bằng corticoid. Sau khi các triệu chứng cấp tính được giải quyết, điều trị bệnh nhân bằng praziquantel trong ít nhất 4 đến 6 tuần .
- Giai đoạn mạn tính: Bệnh nhân nhiễm sán máng cần được điều trị bằng praziquantel trong ít nhất 4 đến 6 tuần. Liều praziquantel từ 40 mg/kg (với S. haematobium, S. mansoni, S. intercalatum) đến 60 mg/kg (với S. japonicum, S. mekongi). Sau điều trị, cần tiếp tục theo dõi triệu chứng lâm sàng, bạch cầu ái toan cà theo dõi trứng sán trong phân hoặc nước tiểu. Nếu bạch cầu ái toan kéo dài 3 tháng sau điều trị cho thấy điều trị không đáp ứng hoặc nhiễm thêm ký sinh trùng khác.
Trong trường hợp bệnh nhân có biểu hiện thần kinh do sán máng, cần điều trị ngay bằng corticoid để tránh phản ứng viêm gây tổn thương tế bào thần kinh.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
