Bác sĩ: ThS.BS Dương Thị Thuỷ
Chuyên khoa: Nhi khoa
Năm kinh nghiệm: 15 năm
Khoang miệng là vị trí chính để giao tiếp của con người. Nó có nhiều vai trò chức năng quan trọng bao gồm chuẩn bị và hình thành ngôn ngữ, hương vị và sự nhai nuốt. Điều trị ung thư khoang miệng, đặc biệt đối với các khối u tiến triển, đã phá hủy tính toàn vẹn của khu vực này. Cần phải có những nỗ lực để duy trì sự liên tục của miệng, để tạo điều kiện nuốt, không ngăn cản việc hít thở và duy trì giọng nói vừa ý. Ngoài ra, cần phải có đủ độ di động của lưỡi và niêm mạc miệng để bảo toàn cảm giác bên trong.
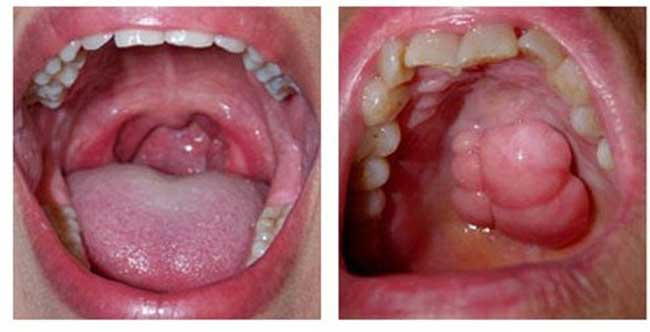
Ung thư sàn miệng chiếm 28 - 35% trong tổng số các bệnh ung thư miệng
Ung thư sàn miệng có thể để lại những di chứng tàn khốc. Nó thường bắt đầu như một tổn thương dạng nốt hoặc loét nhỏ không triệu chứng, có thể bị bỏ qua. Do bản chất của nó là tổn thương không đau, thường nằm ở vị trí khuất, nhiều bệnh nhân được chẩn đoán ở giai đoạn nặng, khi tổn thương trở nên đau đớn hoặc gây suy giảm chức năng.
Ung thư đầu và cổ chiếm 15% tổng số các bệnh ung thư trên cơ thể, với tỷ lệ mắc bệnh là 9,5 ca trên 100.000 dân số nói chung. Các khối u ác tính của khoang miệng chiếm khoảng 30% tổng số ca ung thư đầu và cổ và chiếm 5% tổng số ca ung thư ở Hoa Kỳ. Ung thư sàn miệng chiếm 28 - 35% trong tổng số các bệnh ung thư miệng.
Tỷ lệ mắc bệnh trên toàn thế giới rất khác nhau. Mặc dù ung thư sàn miệng chiếm 5% tổng số ung thư ở Hoa Kỳ, nhưng nó lại chiếm 50% tổng số ung thư ở Ấn Độ. Sự khác biệt này là kết quả của những biến đổi văn hóa và thói quen (ví dụ, vệ sinh răng miệng và thói quen nhai trầu ở Ấn Độ).
Ung thư khoang miệng phổ biến hơn ở nam giới, với tỷ lệ nam nữ là 3-4: 1. Mặc dù các khối u ác tính ở sàn miệng phát triển phổ biến nhất sau thập kỷ thứ năm của cuộc đời, nhưng chúng không hiếm gặp ở những người trẻ tuổi.
Ung thư biểu mô tế bào vảy chiếm hơn 90% các trường hợp ung thư miệng. Ung thư biểu mô tuyến đứng thứ hai về tần suất. Các khối u khác bao gồm khối u ác tính của các tuyến nước bọt nhỏ, bao gồm ung thư biểu mô tuyến mucoepidermoid và adenoid, ung thư hạch, sarcoma, ung thư biểu mô vảy cơ bản, và rất hiếm là u máu ác tính.
Hiện nay ung thư sàn miệng chưa có nguyên nhân rõ ràng, Song một số nguyên nhân góp phần gia tình tính trạng mắc bệnh.
Thuốc lá và rượu: Hút thuốc lá, hít khói thuốc lá, và kể cả trường hợp không hút phải khói thuốc như ở Ấn Độ, thuốc lá được trộn với vôi tôi và cuộn trong lá trầu để để ăn là yếu tố nguy cơ đối với ung thư khoang miệng.

Hút thuốc lá, hít khói thuốc lá là một trong những nguyên nhân gây u sàn miệng
Sự tiếp xúc kéo dài và lặp đi lặp lại của niêm mạc miệng với khói thuốc lá, rượu và các chất kích thích khác đã được đề xuất là nguyên nhân chính gây ung thư. Hút thuốc và uống rượu có mối quan hệ tuyến tính theo liều lượng cụ thể với ung thư miệng.
Việc tiêu thụ 40 điếu thuốc lá trở lên và 7 ounce rượu trở lên mỗi ngày làm tăng tỷ lệ mắc bệnh ung thư miệng lên 3-5 lần so với nhóm chứng.
Việc vệ sinh răng miệng kém và làm răng giả kém có thể làm tăng nguy cơ lên gấp 8 lần.
Một số người dường như dễ bị tổn thương hơn những người khác trước tác dụng của những chất gây kích ứng này. Bản chất của sự gia tăng tính dễ bị tổn thương có thể do di truyền, gia đình hoặc mắc phải (ví dụ: ức chế miễn dịch, giang mai, hội chứng Plummer-Vinson, nhiễm nấm Candida mãn tính).
Các yếu tố nguy cơ này và cơ chế bệnh sinh không biến mất sau khi phẫu thuật cắt bỏ hoặc xạ trị ung thư. Các cơ quan vẫn còn nhạy cảm. Nếu bệnh nhân tiếp tục uống rượu, hút thuốc và tiếp xúc với các chất kích thích khác, nguy cơ phát triển ung thư nguyên phát thứ tăng lên 15% trong vòng 5 năm và tăng lên 40% sau đó.
Biểu hiện phổ biến nhất của bệnh ung thư sàn miệng là một vết loét bề mặt bị viêm không đau với các rìa ranh giới kém xác định. Có thể quan sát thấy bạch sản xuất hiện đồng thời hoặc trùng hợp ở các mô lân cận trong khoảng 20% trường hợp. Erythroplakia được đặc trưng bởi các mảng bề mặt màu đỏ tiếp giáp với niêm mạc bình thường. Nó thường liên quan đến loạn sản biểu mô và liên quan đến ung thư biểu mô tại chỗ hoặc khối u xâm lấn trong 40% trường hợp.
Một vết loét nhỏ hoặc tổn thương dạng nốt có thể không có triệu chứng trong thời gian dài, vì vậy bệnh nhân có thể không đi khám.
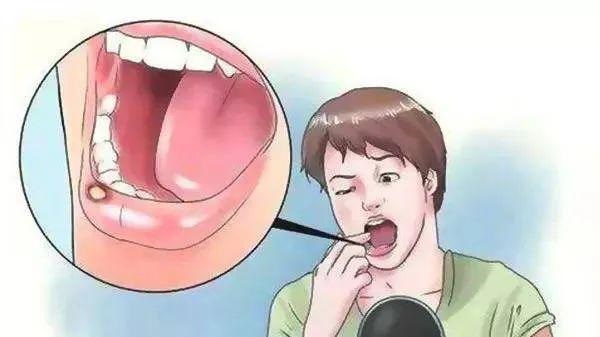
Một vết loét nhỏ hoặc tổn thương dạng nốt là dấu hiệu ban đầu
Các triệu chứng đau nhức mơ hồ ở niêm mạc khu vực có thể là do loét áp-tơ.
Trong ít hơn 50% trường hợp, vết loét chỉ khu trú ở sàn miệng ở thời điểm ban đầu. Nếu khối u phát triển với tương đối ít triệu chứng hoặc nếu bệnh nhân bỏ qua các dấu hiệu ban đầu của nó, bệnh nhân có thể biểu hiện đầu tiên với một khối ở cổ, lúc này khối u đã di căn.
Các khối u ác tính của khoang miệng phát triển nhanh chóng, di căn thường xuyên và sớm đến các hạch bạch huyết khu vực xung quanh. So với các loại T tương ứng, mức T cao dễ bị di căn hơn. Tỷ lệ di căn hạch vùng tại thời điểm đánh giá lâm sàng ban đầu là 30-35%.
Các triệu chứng lâm sàng là do tổn thương phát triển và xâm lấn vào các cấu trúc sâu hơn. Các cạnh trở nên không rõ ràng hơn, và đáy của lưỡi và các tổ chức khoang miệng có thể bị dính vào. Đau tai (qua dây thần kinh lưỡi), chứng hôi miệng, bằng chứng liên quan đến hạch bạch huyết khu vực và chảy máu là những dấu hiệu của bệnh tiến triển.
Biến chứng xạ trị
Các biến chứng phẫu thuật bao gồm nhiễm trùng, tụ máu, hoại tử da, vỡ vết thương. Các biến chứng về tái tạo xương, chẳng hạn như bất thường về đường viền, tiêu xương và viêm tủy xương cũng đáng lưu ý.
- Hút thuốc lá, hít khói thuốc lá, nhai trầu

Những người nhai trầu, vệ sinh răng miệng kém có nguy cơ cao bị U ác sàn miệng
- Uống rượu bia
- Vệ sinh răng miệng kém
- Phổ biến hơn ở nam giới so với nữ giới với tỷ lệ 3-4: 1
- Tỷ lệ mắc nhiều hơn ở người >50 tuổi
Chế độ ăn sinh sinh hoạt khoa học góp phần phòng tránh bệnh tật nói chung. Tránh hút thuốc lá, và tránh tiếp xúc với khói thuốc lá, không uống bia rượu… giảm nguy cơ mắc ung thư miệng.
Việc vệ sinh răng miệng thường xuyên và chăm sóc răng miệng định kỳ theo chuyên khoa cũng làm giảm nguy cơ mắc bệnh lý miệng và giảm ung thư miệng.
Vệ sinh răng miệng thường xuyên và chăm sóc răng miệng định kỳ làm giảm nguy cơ mắc ung thư miệng.
Những người có yếu tố nguy cơ ví dụ: ức chế miễn dịch, giang mai, hội chứng Plummer-Vinson, nhiễm nấm Candida mãn tính nên thăm khám định kỳ, phát hiện bệnh sớm.
Người người bị ung thư khoang miệng, sàn miệng, cần tuân thủ điều trị, tái khám theo hẹn, kiểm tra định kỳ sau điều trị để hạn chế biến chứng của điều trị, theo dõi tái phát sau điều trị.
Với các biểu hiện nghi ngờ, một cuộc kiểm tra có hệ thống bao gồm kiểm tra răng; niêm mạc miệng, buccal, và nướu; lưỡi; và vòm miệng. Sàn miệng được kiểm tra cẩn thận bằng cách sử dụng một dụng cụ đè lưỡi. Sau đó, sàn miệng và má được sờ nắn bằng ngón tay có đeo găng tay để đánh giá vị trí, kích thước và mức độ lan rộng của khối u nguyên phát. Việc khám đầu và cổ được hoàn thành với việc kiểm tra trực tiếp tai, mũi, hầu họng và sờ nắn cổ.
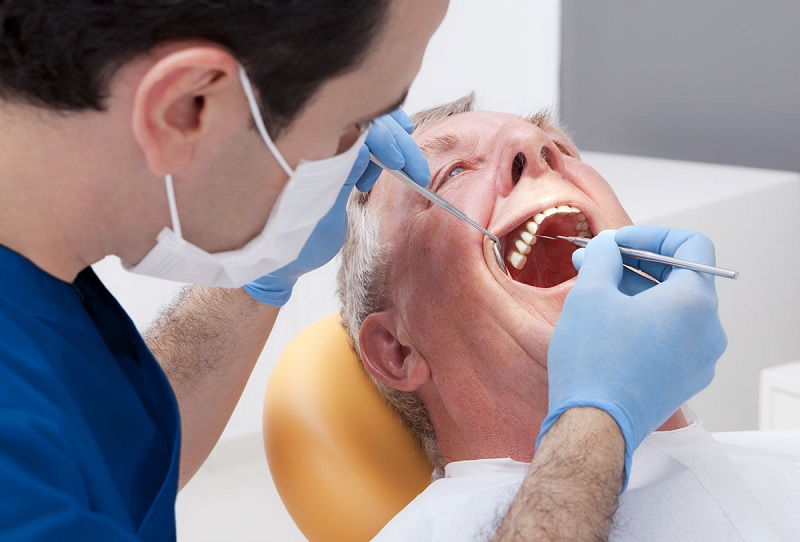
Kiểm tra răng miệng niêm mạc miệng, buccal, và nướu; lưỡi; và vòm miệng để chẩn đoán bệnh
Cấu trúc ngà răng được đánh giá về sự hiện diện của bệnh lý nướu và nhu cầu sửa chữa nha khoa nhằm giảm thiểu các biến chứng trong quá trình phẫu thuật hoặc xạ trị. Sau đó cần kiểm tra chặt chẽ tai ngoài, ống thính giác ngoài và màng nhĩ, loại trừ bệnh lý tai trong.
Ung thư biểu mô tế bào vảy lây lan qua hệ bạch huyết khu vực. Hệ thống dẫn lưu bạch huyết chính của sàn miệng lọc qua các nhóm hạch dưới hàm và hạch dưới (cấp I) và các nhóm hạch trước cổ trên (cấp II).
Chẩn đoán hình ảnh:
- Chụp X quang tim phổi đơn giản để hoàn thành việc đánh giá có hệ thống bệnh nhân để loại trừ sự hiện diện của di căn đến ngực hoặc bệnh tim phổi khác.
- Chụp X quang sọ trước và sau thành bên và chụp cắt lớp vi tính vùng Waters là thường quy.
- Chụp cắt lớp vi tính chỉnh hình hàm dưới (Panorex), chụp CT và MRI được chỉ định cho các khối u lớn để đánh giá sự xâm lấn của màng xương bên trong vỏ não và xương của hàm dưới và trong các trường hợp có tổn thương hạch cổ dương tính trên lâm sàng.
- MRI đáng tin cậy hơn so với chụp CT trong việc phát hiện bệnh di căn và sự lan rộng ngoài của khối u, di căn hạch bạch huyết. Tính toàn vẹn của xương được đánh giá chính xác hơn với chụp CT so với MRI.
Xét nghiệm:
- Số lượng tế bào máu là cần thiết. Xét nghiệm này được sử dụng để đánh giá nguy cơ thiếu máu hoặc nhiễm trùng và loại trừ các bất thường về chuyển hóa; bao gồm các phép đo điện giải và chức năng thận, đặc biệt nếu bệnh nhân đang dùng thuốc lợi tiểu.
- Nghiên cứu chức năng gan là cần thiết nếu bệnh nhân có nguy cơ tổn thương gan đáng kể do nghiện rượu hoặc tiền sử viêm gan.
- Các xét nghiệm chảy máu và đông máu và phân tích nước tiểu là cần thiết vì những bệnh nhân này là ứng cử viên cho phẫu thuật.
Việc kiểm tra được hoàn thành với nội soi hệ thống hô hấp trên và đường tiêu hóa trên.
Chẩn đoán tế bào và mô bệnh học:
- Trong những trường hợp này, sinh thiết chọc hút bằng kim nhỏ là cần thiết. Độ chính xác của kết quả chọc hút bằng kim nhỏ phụ thuộc phần lớn vào kinh nghiệm của bác sĩ giải phẫu tế bào học, chất lượng của mẫu bệnh phẩm được gửi và trình độ của người thực hiện sinh thiết. Trong những trường hợp khó, sử dụng chọc hút kim nhỏ có hỗ trợ siêu âm là rất hữu ích.
- Sinh thiết tổn thương là giải phẫu bệnh là tiêu chuẩn vàng để chẩn đoán. Sinh thiết hạch bạch huyết cần thiết để chẩn đoán giai đoạn trên lâm sàng.
- Sau khi chẩn đoán ung thư được chứng minh về mặt bệnh lý, việc phân giai đoạn chẩn đoán dựa trên đánh giá lâm sàng với kích thước, vị trí khối u, hạch di căn, và di căn xa.
Các biện pháp điều trị khác nhau có sẵn để quản lý các khối ung thư khu trú của khoang miệng, bao gồm phẫu thuật cắt bỏ, xạ trị, đốt điện cực, áp lạnh, cắt bỏ tia laze, hóa trị và sự kết hợp của các phương pháp này. Điều trị riêng biệt phụ thuộc vào vị trí giải phẫu, kích thước và mức độ của tổn thương nguyên phát; sự hiện diện hoặc không có bệnh di căn ở cổ; tuổi của bệnh nhân và sức khỏe y tế nói chung; bệnh tật liên quan đến chương trình điều trị; kinh nghiệm và kỹ năng của phẫu thuật viên và bác sĩ xạ trị ung thư; và mong muốn của bệnh nhân. Phẫu thuật cắt bỏ hoặc xạ trị thường có hiệu quả trong điều trị ung thư giai đoạn I và II. Một trong hai phương pháp này thường không đủ cho ung thư giai đoạn III và IV. Vì vậy, trong hầu hết các trường hợp, cần cân nhắc kết hợp cả 2 phương pháp để điều trị thích hợp các bệnh ung thư giai đoạn muộn.
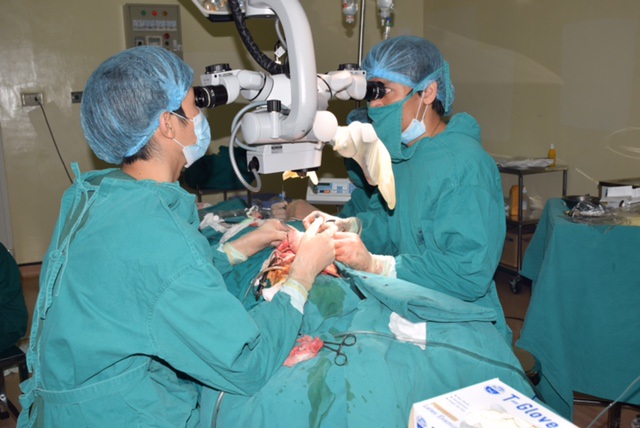
Phẫu thuật cắt bỏ thường có hiệu quả trong điều trị ung thư sàn miệng giai đoạn I và II
Mặc dù nhiều phác đồ hóa trị thử nghiệm hiện đang được thử nghiệm với mục đích cải thiện kết quả, nhưng hiện nay vẫn chưa có phác đồ hóa trị được thiết lập thống nhất để điều trị chính các bệnh ung thư miệng. Mặt khác, như một liệu pháp bổ trợ trong điều trị các khối u lớn hoặc có khả năng không thể cắt bỏ, hóa trị có một vai trò nhất định. Nếu bệnh nhân được điều trị trước bằng hóa trị liệu (tức là liệu pháp hỗ trợ bổ trợ hoặc cảm ứng), kích thước khối u thường giảm đến mức có thể thực hiện được phẫu thuật cắt bỏ khối u. Sau điều trị ban đầu của bệnh ung thư bằng phẫu thuật hoặc xạ trị, hóa trị liệu hợp nhất có một vai trò đặc biệt trong việc hoàn thành điều trị ung thư giai đoạn cuối.
Khi khối u nhỏ hoặc giới hạn trong niêm mạc, nó có khả năng chữa khỏi cao chỉ với chiếu xạ. Vì vậy, xạ trị nên là lựa chọn đầu tiên để điều trị. Xạ trị cho các tổn thương nhỏ bao gồm liệu pháp tia bên ngoài với các kỹ thuật tăng cường khác nhau. Đối với các tổn thương phát triển ở mức độ trung bình hoặc di căn, trước tiên có thể tiến hành một đợt xạ trị thử nghiệm và phẫu thuật cứu vãn được sử dụng cho bất kỳ bệnh nào còn sót lại tại vị trí ban đầu hoặc các hạch cổ. Nếu khối u hơn 2 mm, nên cắt bỏ hạch theo giai đoạn, sau đó là xạ trị cho những người có các hạch liên quan hoặc chiếu xạ cổ dự phòng cho tất cả những người trong nhóm này.
Trong mọi trường hợp, các khối u nguyên phát nên được điều trị triệt để, với việc đánh giá cẩn thận các hạch cổ.
Chất lượng cuộc sống là mục tiêu quan trọng nhất. Cân nhắc tái tạo cho tất cả bệnh nhân phẫu thuật cắt bỏ sàn miệng vì ung thư trừ khi có chống chỉ định gây mê toàn thân. Tiên lượng xấu không nhất thiết loại trừ bệnh nhân khỏi việc tái tạo, mặc dù nó có thể ảnh hưởng đến các kỹ thuật được sử dụng.
1. Dequanter D, Lothaire P, Bourgeois P, Flamen P, Lemort M, Andry G. Sentinel lymph node evaluation in squamous cell carcinoma of the head and neck cancer: preliminary results. Acta Chir Belg. 2006 Sep-Oct. 106(5):519-22.
2. American Joint Committee on Cancer. Lip and oral cavity. AJCC Cancer Staging Manual. 5th. Philadelphia, Pa: Lippincott-Raven; 1998. 29-34.
3. Kobayashi W, Kukobota K, Ito R, Sakaki H, Nakagawa H, Teh BG. Can Superselective Intra-Arterial Chemoradiotherapy Replace Surgery Followed by Radiation for Advanced Cancer of the Tongue and Floor of the Mouth?. J Oral Maxillofac Surg. 2016 Jan 8.
4. Xu ZF, Shang DH, Duan WY, Liu FY, Li P, Sun CF. Free posterior tibial artery perforator flap for floor of mouth reconstruction: a case report. Microsurgery. 2011 Nov. 31(8):659-61.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
