Bác sĩ: BSCKI Đoàn Thu Hiền
Chuyên khoa: Mắt
Năm kinh nghiệm: 11 năm
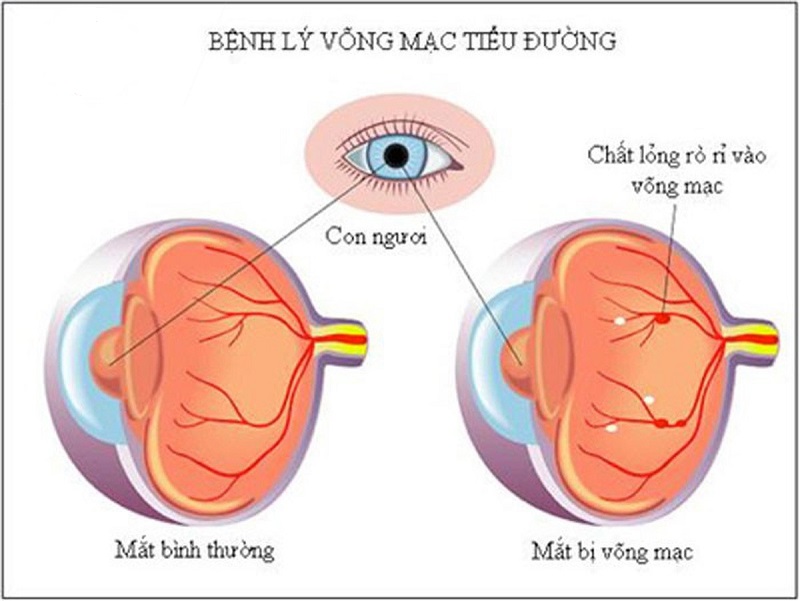
Bệnh võng mạc đái tháo đường
Có nhiều yếu tố ảnh hưởng đến sự xuất hiện bệnh võng mạc đái tháo đường:
- Trước tiên là thời gian kéo dài của bệnh: Thời gian đái tháo đường càng dài thì càng nhiều khả năng xuất hiện bệnh võng mạc đái tháo đường. Điều này đã được khẳng định trong nhiều nghiên cứu.
- Yếu tố thứ hai ảnh hưởng đến sự xuất hiện bệnh võng mạc là kiểm soát đường máu. Nghiên cứu đái tháo đường tương lai của Anh (UKPDS) cho thấy rằng ở đái tháo đường typ 2, với mỗi 1% giảm HbA1c thì có thể giảm 35% nguy cơ bệnh võng mạc.
- Bệnh võng mạc đái tháo đường được phân chia thành 2 loại chính: Không tăng sinh và tăng sinh. Loại không tăng sinh có thể được chia thành nhẹ, trung bình, hoặc nặng (cũng như rất nặng) dựa vào một số đặc điểm của đáy mắt.
Bệnh võng mạc đái tháo đường tăng sinh có thể được tách ra thêm một nhóm là bệnh võng mạc đái tháo đường tăng sinh nguy cơ cao.
Hệ thống phân loại này phát triển từ hệ thống phân loại trước đây đã sử dụng các thuật ngữ bệnh võng mạc đái tháo đường tiền tăng sinh và bệnh võng mạc đái tháo đường tăng sinh.
Tất cả các bác sĩ nhãn khoa cần phải học và sử dụng hệ thống phân loại mới nhất khi đánh giá bệnh nhân cũng như để chuyển đi hội chẩn chuyên khoa võng mạc.
- Bệnh võng mạc đái tháo đường không tăng sinh là do tổn hại các tế bào quanh mao mạch võng mạc (các tế bào ở mặt trong thành mạch võng mạc). Tổn hại này làm yếu thành mao mạch, khiến cho máu và các dịch khác rò qua. Nó cũng là nguyên nhân dẫn đến thiếu máu và thiếu oxy ở các mao mạch.
- Các tổn thương thành mạch gây giãn phình vi mạch (vi phình mạch).
- Ngoài ra, đái tháo đường còn gây biến đổi huyết động theo hướng làm tăng độ quánh của máu, làm giảm khả năng biến đổi hình dạng của hồng cầu nên khó đi qua được các chỗ hẹp, đồng thời tăng độ tập trung hồng cầu; cùng với hiện tượng giảm tiêu fibrin, tăng độ quy tập/tăng độ kết dính tiểu cầu dẫn đến nghẽn mạch và thiếu máu.
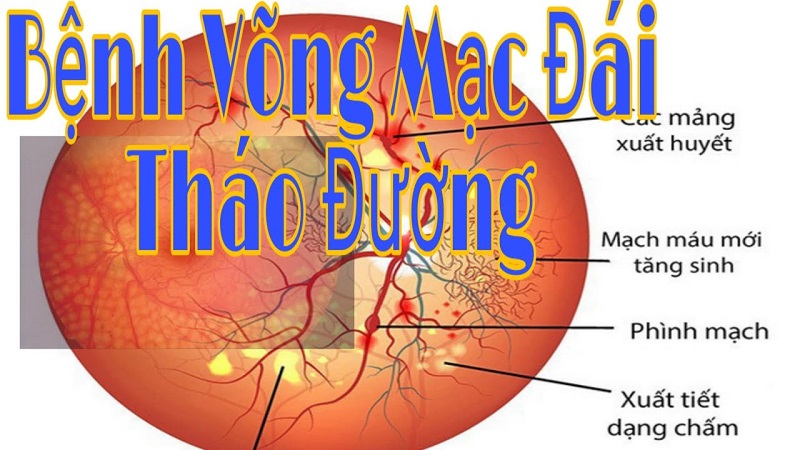
Bệnh võng mạc đái tháo đường
- Bệnh võng mạc đái tháo đường không tăng sinh nhẹ đặc trưng bằng các vi phình mạch và xuất huyêt chấm/đốm số lượng nhẹ đến trung bình, ở ít hơn 4 góc phần tư.
- Vi phình mạch biểu hiện bằng những chấm đỏ sáng, thường gặp nhiều nhất ở xung quanh các mao mạch bị tắc, và do đó thường là dấu hiệu đầu tiên của bệnh võng mạc. Kích thước của chúng ta có thể từ 12 đến 100, mặc dù chỉ những vi phình mạch lớn hơn 30 mới thấy được trên lâm sàng. Vi phình mạch có thể ở bất kì mức nào giữa hệ thống mao mạch võng mạc nông và hệ thống mao mạch sâu, hoặc thậm chí từ bản thân tuần hoàn hắc mạc. Chụp mạch huỳnh quang có thể thấy nhiều vi phình mạch hơn là khám lâm sàng, bởi vì các vi phình mạch nhỏ nhất chỉ thấy được bằng chụp mạch huỳnh quang.
- Xuất huyết chấm/đốm là xuất huyết trong võng mạc xảy ra sau khi vỡ các vi phình mạch, mao mạch hoặc tĩnh mạch. Chúng có dạng chấm/đốm là do nằm sâu trong các lớp võng mạc, thường ở trong lớp rối ngoài và các lớp nhân trong. Trên lâm sàng, xuất huyết chấm có bờ rất rõ và xuất huyết đốm thường có bờ mờ hơn, nhưng sự phân biệt này không có giá trị lâm sàng. Có thể phân biệt xuất huyết chấm/đốm với các vi phình mạch trên chụp mạch huỳnh quang, trong đó các vi phình mạch thường tăng huỳnh quang, và xuất huyết chấm/đốm cản trở huỳnh quang và thường giảm huỳnh quang. Mặt khác, về mặt lâm sàng phân bố giữa xuất huyết và vi phình mạch là không liên quan, bởi vì cả hai đều là dấu hiệu tổn hại sớm của bệnh đái tháo đường đối với mạch máu võng mạc.
- Xuất huyết thường rải rác khắp cực sau, nhưng có thể ở bất kỳ vị trí nào. Tuy nhiên, nếu chỉ thấy ở khu chu vi thì cần nghĩ đến các nguyên nhân khác như hội chứng thiếu mãu cục bộ mắt. Xuất huyết chấm/đốm có thể khỏi trong 3-4 tháng mà không ảnh hưởng đến thị lực.
- Bệnh võng mạc đái tháo đường không tăng sinh trung bình đặc trưng bằng những xuất huyết hoặc vi phình mạch rõ ràng, vết dạng bông, tĩnh mạch hình chuỗi hạt, và dị thường vi mạch võng mạc.
- Vết dạng bông biểu hiện như những vết màu trắng mịn thường có những đường sọc, và tương ứng với những nhồi máu nhỏ ở lớp sợi TK. Chúng thường tiêu sau 2-3 tháng, mặc dù có thể tồn tại dài hơn, tới 1 năm. Tuy nhiên, vết dạng bông không đặc hiệu cho bệnh ĐTĐ, và có thể gặp trong các bệnh khác như tắc tĩnh mạch, bệnh võng mạc THA, thiếu máu và viêm võng mạc do virus cự bào.
- Tĩnh mạch hình chuỗi hạt tương ứng với những vùng giãn cục bộ kèm theo mỏng hóa của thành tĩnh mạch. Tĩnh mạch hình chuỗi hạt là những vùng không có máu mao mạch và thiếu máu cục bộ võng mạc, và nhiều nhà nghiên cứu thấy rằng chúng liên quan với tăng khả năng tiến triển đến bệnh tăng sinh.
- Dị thường vi mạch võng mạc là những biến đổi xảy ra ở hệ thống mao mạch bị bệnh và cụ thể nói đến những biến đổi giãn mao mạch xảy ra giữa các động mạch và tĩnh mạch bị bệnh. Chúng xảy ra ở các vùng không có máu mao mạch, và biểu hiện bằng các mạch nhỏ đầy máu ngoằn ngoèo. Trên lâm sàng, chúng thường khó phân biệt với tân mạch sớm, và chụp mạch huỳnh quang có thể là một công cụ hữu ích để chẩn đoán phân biệt. Trên chụp mạch huỳnh quang, dị thường vi mạch võng mạc thường có ít rò rỉ hoặc không có, so với tân mạch thường có rò rỉ nhiều. Giống như tĩnh mạch hình chuỗi hạt, dị thường vi mạch trong võng mạc cũng tương ứng với võng mạc có nhiều nguy cơ bệnh tăng sinh.
- Bệnh võng mạc ĐTĐ không tăng sinh nặng đặc trưng bằng quy tắc 4-2-1. Tức là nếu bất kỳ một trong số các tiêu chuẩn dưới đây được đáp ứng thì bệnh nhân được chẩn đoán là bệnh võng mạc ĐTĐ không tăng sinh nặng (MHMRC, hướng dẫn điều trị bệnh võng mạch đái tháo đường, 2008).
- Có nhiều hơn 20 xuất huyết trong võng mạc ở mỗi góc phần tư.
- Tĩnh mạch hình chuỗi hạt rõ ràng từ trên 2 góc phần tư.
- Bất thường vi mạch võng mạc dễ thấy từ trên 1 góc phần tư và không có dấu hiệu của bệnh võng mạc tăng sinh.
- Dấu hiệu phân biệt bệnh võng mạc đái tháo đường tăng sinh là tân mạch, tân mạch sinh ra từ võng mạc và đĩa thị do thiếu máu cục bộ từ các mao mạch bị tắc nghẽn lâu dài. Các yếu tố khác, như yếu tố phát triển tăng sinh mạch, cũng đóng một vai trò trong sự phát triển tân mạch.
- Tân mạch có thể được chia thành 2 nhóm: Tân mạch đĩa thị là tân mạch phát triển trên đĩa thị hoặc trong vòng 1 đường kính đĩa thị. Tất cả các tân mạch ở vị trí khác được gọi là tân mạch ngoài đĩa thị. Các tân mạch này thường mỏng manh và yếu, do đó dễ bị vỡ.
- Tân mạch đĩa thị biểu hiện bằng những cuộn mạch máu ở trên đĩa thị hoặc gần đĩa thị. Tân mạch thấy rõ nhất khi quan sát kỹ đĩa thị ở đèn khe với thấu kính 78 hoặc 90 D. Tân mạch ngoài đĩa thị biểu hiện như là một mạng lưới mạch máu nhỏ dạng bánh xe, thường sinh ra từ các tĩnh mạch hoặc mao mạch võng mạc, thấy rõ nhất khi soi đáy mắt gián tiếp hoặc với đèn khe và thấu kính cầm tay.
- Trên chụp mạch huỳnh quang, cả tân mạch đĩa thị và tân mạch ngoài đĩa thị đều có biểu hiện rõ thuốc nhuộm rõ rệt, trong khi dị thường vi mạch trong võng mạc không có rò thuốc.
- Những bệnh nhân này cần được chuyển ngay đi hội chẩn chuyên gia võng mạc, thường trong vòng 2 tuần, do hầu hết các nhà lâm sàng khuyến cáo quang đông toàn võng mạc ở giai đoạn này do phương pháp điều trị này có nguy cơ thấp hơn đối với giảm thị lực so với các phương pháp điều trị khác. Nếu laser không được chỉ định vì một nguyên nhân nào đó thì bệnh nhân được theo dõi chặt chẽ, khám định kỳ 2 đến 3 tháng/lần để đánh giá tiến triển.
- Chụp mạch huỳnh quang không phải lúc nào cũng được chỉ định, nhưng có thể hữu ích để phân biệt với tân mạch và dị thường vi mạch trong võng mạc nếu lâm sàng không chắc chắn. Ảnh chụp đáy mắt có thể hữu ích vì giúp đánh giá sự thoái triển tân mạch sau điều trị thích hợp.
- Bệnh võng mạc đái tháo đường tăng sinh nguy cơ cao đặc trưng bằng các đặc điểm sau:
- Tân mạch đĩa thị >1/4 đến 1/3 diện tích đĩa thị.
- Bất kỳ tân mạch đĩa thị nào cùng với xuất huyết trước võng mạc hoặc xuất huyết dịch kính.
- Tân mạch ngoài đĩa thị trung bình đến nặng với xuất huyết dịch kính hoặc xuất huyết trước võng mạc.
- Những bệnh nhân này có nguy cơ xuất huyết dịch kính nặng và giảm thị lực trong vòng 2 năm nếu không được điều trị thích hợp. Cần hội chẩn ngay với các chuyên gia võng mạc, trong 24 - 48 giờ, và quang đông toàn võng mạc sớm.
- Kiểm soát tốt đường máu, HbA1C, mỡ máu và huyết áp.

Kiểm soát tốt đường máu, HbA1C, mỡ máu và huyết áp là cách để phòng ngừa bệnh võng mạc đái tháo đường.
- Tuân thủ chế độ theo dõi, khám định kỳ của BS nhãn khoa.
- Khám lại bệnh nhân bị bệnh võng mạc đái tháo đường không tăng sinh nhẹ là 6-12 tháng/lần, tùy theo mức độ nặng (NHMRC, Guidelines for the Management of Diabetic Retinopathhy, 2008). Chụp ảnh đáy mắt là một công cụ hữu ích để ghi tại các đặc điểm ban đầu, giúp BS nhãn khoa phát hiện các biến đổi sớm của đáy mắt. Chụp mạch huỳnh quang hoặc laser không được chỉ định ở thời gian này. Hơn nữa, cần hướng dẫn bệnh nhân về những biến đổi sớm của đái tháo đường cũng như kiểm soát đường máu thích hợp.
- Khám, theo dõi những bệnh nhân có bệnh võng mạc đái tháo đường không tăng sinh trung bình thường là 6 tháng/lần. Các nghiên cứu cho thấy tới 16% số bệnh nhân bệnh võng mạc đái tháo đường không tăng sinh trung bình có thể tiến triển thành bệnh tăng sinh trong vòng 4 năm, do đó các bệnh nhân này cần được hướng dẫn về tầm quan trọng của việc tuân thủ. Chụp ảnh đáy mắt hữu ích để ghi lại mức độ bệnh võng mạc về để đánh giá biến đổi ở các lần khám sau. Chụp mạch huỳnh quang không được chỉ định ở tất cả các bệnh nhân, nhưng có thể hữu ích nếu muốn phân biệt dị thường vi mạch trong võng mạc với tân mạch thực sự.
- Những bệnh nhân có bệnh võng mạc đái tháo đường không tăng sinh nặng (rất nặng) cần được khám lại sau 3-4 tháng vì các nhà nghiên cứu nhận thấy từ 10% đến 50% số bệnh nhân ở mức này sẽ tiến triển thành bệnh võng mạc đái tháo đường tăng sinh trong vòng 1 năm. Chụp mạch huỳnh quang thường không được chỉ định mặc dù có thể hữu ích trong các trường hợp chọn lọc để xác định thiếu máu cục bộ và các vùng tân mạch ẩn. Một số chuyên gia võng mạc khuyên làm quang đông bằng laser toàn võng mạc ở những bệnh nhân này. Do đó, ở mức độ này của bệnh võng mạc, cần chuyển cho chuyên gia võng mạc.
- Phù hoàng điểm có ý nghĩa lâm sàng thường khỏi rất chậm sau điều trị, và bệnh nhân cần được tái khám 3-4 tháng sau điều trị để đánh giá hiệu quả và để xem có cần điều trị thêm không.
Để chẩn đoán bệnh võng mạc đái tháo đường cần tiến hành thăm khám kỹ càng và tuần tự như sau:
- Hỏi tiền sử bệnh, tiền sử các bệnh toàn thân, thời gian mắc bệnh, phương pháp điều trị, …
- Đo huyết áp, xét nghiệm đường máu lúc đói, hemoglobin A1c và lipit máu.

Xét nghiệm đường máu lúc đói, hemoglobin A1c và lipit máu.
- Thăm khám tại mắt: Ngoài việc cần thăm khám chức năng thị giác đầy đủ (đo thị lực, đo khúc xạ, đo nhãn áp, RAPD) thì cần đánh giá tổng thể tình trạng các bộ phận của nhãn cầu và tiến hành soi đáy mắt bằng đèn khe và thấu kính 60/90 hoặc kính tiếp xúc soi đáy mắt để loại trừ tân mạch và phù hoàng điểm. Nếu có kính soi đáy mắt gián tiếp thì thuận lợi hơn để đánh giá võng mạc chu biên.
- Dấu hiệu chính của đáy mắt rất đa dạng và được phân biệt theo từng loại bệnh võng mạc đái tháo đường khác nhau theo triệu chứng bệnh lý đã nêu ở trên.
1. Chẩn đoán phân biệt
a. Bệnh võng mạc đái tháo đường không tăng sinh: Cần được chẩn đoán phân biệt với các bệnh sau:
b. Bệnh võng mạc đái tháo đường tăng sinh: Cần được chẩn đoán phân biệt với các bệnh sau:
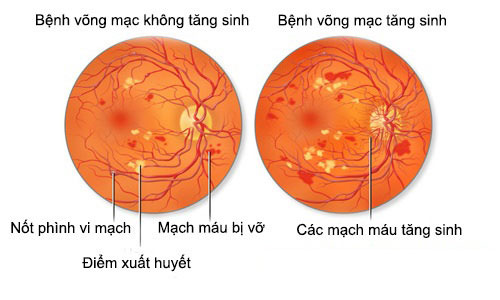
Bệnh võng mạc tăng sinh và không tăng sinh
2. Cận lâm sàng
- Chụp mạch huỳnh quang: Để xác định các vùng giảm cấp máu, thiếu máu cục bộ hoàng điểm, vi phình mạc và tân mạch không thấy rõ, đặc biệt là để laser khu trú hoàng điểm.
- Chụp OCT: Để đánh giá có phù hoàng điểm hay không cũng như đánh giá mức độ phù và theo dõi tiến triển điều trị phù hoàng điểm.
- Chụp màu đáy mắt: Để phát hiện sớm, theo dõi hiệu quả điều trị, đánh giá giai đoạn bệnh. Nhằm tầm soát sớm bệnh võng mạc đái tháo đường, bệnh nhân đái tháo đường nên được chỉ định chụp màu đáy mắt hàng năm hoặc 6 tháng/lần tùy theo mức độ nguy cơ.
- Siêu âm B: Để loại trừ bong võng mạc ở các bệnh nhân có xuất huyết dịch kính nhiều.
Đối với tình trạng bệnh lý võng mạc đái tháo đường kèm theo đường huyết chưa kiểm soát được thì cần chuyển BS nội khoa hoặc BS chuyên khoa nội tiết để tiến hành điều chỉnh đường huyết từ từ kết hợp kiểm soát mỡ máu và huyết áp.
1. Laser khu trú võng mạc
- Được chỉ định cho các tình trạng phù hoàng điểm có ý nghĩa lâm sàng
- Bệnh nhân phù hoàng điểm cần được khám 3 tháng/lần để xem có phù hoàng điểm có ý nghĩa lâm sàng hay không, nếu có thì cần hội chẩn chuyên gia võng mạc để điều trị.
- Phù hoàng điểm có ý nghĩa lâm sàng khi:
- Nếu đáp ứng các đặc điểm này, bệnh nhân cần được chuyển đi điều trị laser hoàng điểm khu trú trong vòng 2 tuần.
- Không cần thiết chụp mạch huỳnh quang để chẩn đoán phù hoàng điểm có ý nghĩa lâm sàng, bởi vì chẩn đoán dựa vào khám sinh hiển vi đèn khe với quan sát lập thể bằng các thấu kính cầm tay. Tuy nhiên, chụp mạch huỳnh quang hữu ích khi đã xác định chẩn đoán để giúp định vị điểm rò dịch của vi mạch để laser khu trú.
- Những tác dụng phụ hiếm gặp gồm có ám điểm cạnh trung tâm, nguy cơ mảng tân mạch hắc mạc, và mất thị lực tức thì do vết đốt laser sai vị trí.
- Tiêm triamcinolone trong dịch kính đã được dùng để điều trị phù hoàng điểm có ý nghĩa lâm sàng nhất là ở các trường hợp không đáp ứng với laser. Tuy nhiên, các nghiên cứu gần đây cho thấy tiêm triamcinolone trong dịch kính thực tế không tốt hơn laser hoàng điểm khu trú, và laser hoàng điểm khu trú vẫn cần được coi là tiêu chuẩn vàng để điều trị phù hoàng điểm có ý nghĩa lâm sàng.
2. Quang đông toàn võng mạc
- Quang đông toàn võng mạc là phương pháp điều trị chính cho bệnh võng mạc đái tháo đường tăng sinh. Về cơ bản, laser được dùng để tác động lên võng mạc, tiêu hủy các phần của mô. Sự tiêu hủy này loại bỏ nhu cầu oxy, do đó giảm kích thích tăng sinh mạch. Việc loại bỏ sự thiếu oxy lại dẫn đến thoái triển sự tăng sinh tân mạch.
- Tuy nhiên, quang đông toàn võng mạc không phải là không có biến chứng, bởi vì những tác dụng phụ có thể bao gồm giảm thị trường, giảm thị lực trong tối, và phù hoàng điểm dạng nang. Một phương pháp điều trị có thể không kết quả, do đó có thể cần nhiều phương pháp điều trị để đạt được tác dụng điều trị mong muốn.
- Hai nghiên cứu riêng biệt (Nghiên cứu bệnh võng mạc ĐTĐ và nghiên cứu điều trị sớm bệnh võng mạc ĐTĐ) cho thấy lợi ích của quang đông toàn võng mạc ở những bệnh nhân có tân mạch, đặc biệt những người có những đặc điểm nguy cơ cao. Tóm lại, các nghiên cứu đã cho thấy tỉ lệ giảm thị lực nặng (5/200 hoặc thấp hơn) giảm khoảng 50% ở các mắt được điều trị so với các mắt không được điều trị.
- Các nghiên cứu mới hơn đánh giá vai trò của thuốc chống VEGF kết hợp với hoặc thay thế cho quang đông toàn võng mạc. Trong khi một số nghiên cứu nhỏ và các báo cáo trường hợp cho thấy kết quả khả quan, nhưng quang đông toàn võng mạc vẫn là trụ cột của điều trị trong thời gian này.
- Sử dụng phương pháp tiêm Avastin nội nhãn để điều trị phù hoàng điểm tỏa lan, ức chế tăng sinh tân mạch trên các bệnh nhân có bệnh võng mạc đái tháo đường.
- Nếu quang đông toàn võng mạc không thành công ở những bệnh nhân này thì có thể cần cắt dịch kính hay áp lạnh đông võng mạc.
Quý khách hàng vui lòng lựa chọn dịch vụ y tế theo nhu cầu!
